SACHVERSTÄNDIGENBÜRO

Ausbildungsplattform (Tier-Notruf)

Kapitel 8 behandelt Traumata durch Stürze, Kollisionen (z. B. Autounfall), Pfählungsverletzungen sowie komplexe Polytraumata. Der erste und unverhandelbare Schwerpunkt ist die Gefahrenkontrolle. Unfallstellen sind dynamisch, laut, unübersichtlich und für Einsatzkräfte ebenso riskant wie für das Tier: fließender Verkehr, Glassplitter, Metallteile, instabile Untergründe, Blut, aggressive oder panische Tiere sowie emotional aufgeladene Halter oder Schaulustige. Präklinisch beginnt jede Versorgung mit einem strukturierten Sicherheits-Check: Eigenschutz herstellen (Warnweste, Beleuchtung, ggf. Verkehrsabsicherung), Gefahrenquellen identifizieren, einen klaren Arbeitsbereich definieren und Zuständigkeiten im Team festlegen. Ohne gesicherte Umgebung gibt es keine sichere Patientenversorgung.
Nach Sicherung der Umgebung folgt die kontrollierte Patientensicherung. Ein verletztes Tier ist schmerzbedingt unberechenbar. Fixation muss daher so erfolgen, dass Flucht- oder Abwehrbewegungen verhindert werden, ohne Atmung oder Kreislauf zu kompromittieren. Maulschlingen oder provisorische Fixationen sind nur dann zulässig, wenn sie die Atmung nicht beeinträchtigen und keine Thorax- oder Gesichtsverletzungen vorliegen. Bei Dyspnoe oder Thoraxtrauma ist jede einschnürende Fixierung kontraindiziert. Ziel ist eine sichere, aber möglichst schonende Stabilisierung für Untersuchung und Transport.
Ein zentraler Ausbildungsinhalt ist die mechanismusorientierte Risikoeinschätzung. Der Verletzungsmechanismus ist häufig der beste Prädiktor für innere Schäden. Ein Sturz aus Höhe kann – selbst bei minimal sichtbaren Hautläsionen – zu Lungenkontusion, Pneumothorax, Zwerchfellruptur, intraabdomineller Blutung, Frakturen oder Schädel-Hirn-Trauma führen. Ein Anprall durch ein Fahrzeug ist ein Hochenergie-Mechanismus mit multiplen Beschleunigungs- und Rotationskräften. Dass ein Tier nach dem Unfall „aufsteht und wegläuft“, schließt schwere Verletzungen nicht aus. Verzögerte Verschlechterungen mit Atemnot, Kreislaufinstabilität oder neurologischen Defiziten sind möglich. Daher gilt die Ausbildungsregel: Hochenergie-Trauma wird immer als potenziell lebensbedrohlich behandelt – bis das Gegenteil belegt ist.
Die strukturierte Erstuntersuchung erfolgt nach ABCDE. Unter A/B stehen Atemweg und Atmung im Vordergrund: Atemfrequenz, Atemtiefe, Atemarbeit, Thoraxbeweglichkeit, Stridor, Zyanose oder asymmetrische Atembewegungen werden erfasst. Ein Spannungspneumothorax oder eine massive Thoraxverletzung kann rasch tödlich verlaufen. Sauerstoffgabe ist eine frühzeitige, risikoarme Maßnahme mit potenziell hoher Wirkung. Unter C wird der Kreislauf beurteilt: Pulsqualität, Herzfrequenz, Schleimhautfarbe, Rekapillarisierungszeit, Temperatur und Mentation. Blasse oder graue Schleimhäute, verlängerte CRT, schwacher Puls und Apathie sind Warnzeichen für Schock oder innere Blutung. Unter D wird der neurologische Status erhoben (Bewusstsein, Pupillenreaktion, motorische Reaktionen), unter E erfolgt die vollständige Exposition mit Wärmemanagement. Hypothermie ist beim Traumapatienten ein prognostisch ungünstiger Faktor und verschlechtert Gerinnung, Kreislauf und Medikamentenwirkung.
Schmerz und Blutverlust beeinflussen sich gegenseitig. Schmerz steigert die sympathische Aktivierung, erhöht Herzfrequenz und Blutdruck und kann Nachblutungen begünstigen. Gleichzeitig führt Hypovolämie zu Minderperfusion von Gewebe und Gehirn, was die Schmerzverarbeitung und das Bewusstsein verändert. Stressmanagement ist deshalb kein „Komfortaspekt“, sondern medizinisch relevant. Ruhige Kommunikation, minimal notwendige Manipulationen, adäquate Lagerung und Wärmeschutz reduzieren metabolische Belastung und Sauerstoffverbrauch.
Bei Polytrauma sind Hypoxie und Hypothermie die „stillen Killer“. Beide verschlechtern Gerinnung, erhöhen Arrhythmierisiko und verstärken Organversagen. Daher werden Wärmeerhalt, Atemkontrolle und Sauerstoffgabe konsequent priorisiert. Thorakale und abdominelle Blutungen sind präklinisch schwer quantifizierbar. Trendbeobachtungen sind entscheidend: Veränderungen von Pulsqualität, Mentation, Schleimhautfarbe, Atemmuster oder Temperatur liefern wertvollere Informationen als Einzelmesswerte. Die Re-Evaluation erfolgt im Minutenraster und ist integraler Bestandteil der Therapie – nicht deren Abschluss.
Ein wesentlicher didaktischer Baustein ist Triage. Die Frage lautet: Was ist unmittelbar lebensbedrohlich und was kann nachgelagert behandelt werden? Atemwegsobstruktion, massive externe Blutung, Spannungspneumothorax oder schwere neurologische Verschlechterung haben Priorität. Kleine Hautverletzungen, oberflächliche Abschürfungen oder kosmetische Wunden sind sekundär. Ein häufiger Fehler ist das „Fokussieren“ auf eine sichtbare Verletzung. Systematik verhindert Tunnelblick: zuerst Atemweg/Atmung, dann Kreislauf/Blutung, dann neurologischer Status und Temperatur – erst danach Detailuntersuchung.
Für den Transport wird ein minimal-invasiver Ansatz gelehrt: so viel Stabilisierung wie nötig, so wenig Verzögerung wie möglich. Immobilisation erfolgt schonend, insbesondere bei Verdacht auf Frakturen oder Wirbelsäulenbeteiligung. Übermäßige Manipulationen oder komplexe Maßnahmen vor Ort müssen ihren Nutzen gegenüber Zeitverlust rechtfertigen. Pfählungsverletzungen werden nicht entfernt, sondern stabilisiert und fixiert, um zusätzliche Gewebeschäden zu vermeiden. Jede Maßnahme wird dokumentiert, inklusive Zeitpunkte und beobachteter Veränderungen.
Die Übergabe an die Klinik folgt einem standardisierten Muster: Verletzungsmechanismus, Zeitpunkt, initialer Zustand, Vitalparameter, durchgeführte Maßnahmen, Verlauf unter Beobachtung. Der Mechanismus liefert der Klinik wichtige Hinweise auf mögliche innere Verletzungen. Eine klare, strukturierte Übergabe verbessert die Kontinuität der Versorgung und reduziert Informationsverlust.
Didaktisch wird der Ablauf als kontinuierliche Schleife trainiert: Einschätzen → Priorisieren → Handeln → Reevaluieren → Dokumentieren → Transportieren. Diese Schleife wird wiederholt, bis die Übergabe erfolgt. Jede Traumalage wird als potenziell instabil betrachtet, bis der Verlauf Stabilität zeigt. Die „versteckte“ Verletzung ist häufig gefährlicher als die sichtbare. Deshalb wird systematisch und nicht symptomorientiert gearbeitet.

Der zweite Abschnitt vertieft die häufigsten Traumaarten und die zugrunde liegende Pathophysiologie. Für die präklinische Entscheidungsfähigkeit ist entscheidend zu verstehen, dass schwere Verletzungen „innen“ entstehen können, während außen nur wenig sichtbar ist. Gerade bei Hund und Katze führen stumpfe Traumamechanismen (Sturz, Anprall, Quetschung) häufig zu komplexen Kombinationsschäden aus Atem-, Kreislauf- und neurologischen Problemen. Die Ausbildung verfolgt deshalb das Prinzip: Mechanismus erkennen, Muster verstehen, ABCDE konsequent anwenden und auf Trendverschlechterungen vorbereitet sein – denn viele kritische Zustände entwickeln sich verzögert.
Stumpfes Thoraxtrauma ist eine zentrale Ursache für präklinische Dyspnoe nach Sturz oder Kollision. Zwei Differentialdiagnosen stehen im Vordergrund: Lungenkontusion und Pneumothorax. Eine Kontusion bedeutet Einblutung und Ödembildung im Lungengewebe; dadurch nimmt die Diffusionsfläche ab, der Gasaustausch verschlechtert sich und es kommt zu Hypoxie. Typisch ist, dass die Atemnot nicht unmittelbar maximal sein muss, sondern in den ersten Minuten bis Stunden zunimmt, wenn Ödem und Entzündungsreaktion progredieren. Ein Pneumothorax entsteht, wenn Luft in den Pleuraspalt gelangt und der negative Druck verloren geht: Die Lunge kollabiert teilweise oder vollständig. Besonders gefährlich ist der Spannungspneumothorax, bei dem sich Luft „ventilartig“ aufbaut und Mediastinum sowie große Gefäße verdrängt. Klinisch werden zunehmend schwere Dyspnoe, flache Atmung, Unruhe, Zyanose, schwache Pulsqualität, verlängerte CRT und Kreislaufinstabilität beobachtet. Präklinisch wird nicht versucht, den Thorax „auszuprobieren“ oder das Tier mehrfach umzupositionieren; stattdessen gilt: Sauerstoffgabe früh, stressarme Lagerung, minimale Manipulation, rascher Transport und Voranmeldung mit Verdacht auf Thoraxtrauma.
Ein weiterer Aspekt des Thoraxtraumas ist das Aspirationsrisiko. Nach Anprall oder Schock treten Erbrechen und Hypersalivation häufiger auf, insbesondere wenn Schmerzen oder Stress ausgeprägt sind. Jede Lageänderung, die Erbrechen begünstigt, kann eine Aspiration auslösen und die respiratorische Situation weiter verschlechtern. In der Ausbildung wird deshalb vermittelt: Atemwege schützen (A), Lagerung so wählen, dass Sekret/Erbrochenes abfließen kann, und die gesamte Versorgung konsequent „reizarm“ gestalten. Reizarm bedeutet: wenig Druck, wenig Zwang, leise Kommunikation, kurze Handgriffe – denn Unruhe und Hecheln steigern den Sauerstoffbedarf und verschlechtern die Ventilation.
Kopftrauma wird nicht nur über die sichtbare Wunde definiert. Entscheidend ist die Gefahr der sekundären Hirnschädigung: Hypoxie, Hypotonie und Hyperkapnie sind bei Kopfverletzungen häufig gefährlicher als die Primärläsion. Das Ausbildungskonzept lautet daher: „Gehirn schützen heißt Atmung und Perfusion schützen.“ Praktisch bedeutet das präklinisch: Hypoxie verhindern (Sauerstoffgabe, Atemarbeit reduzieren, Aspirationsschutz), Hypotonie vermeiden (Schockzeichen früh erkennen, Wärmeschutz und stressarme Handhabung), und unnötige Stimulation vermeiden. Ein Tier mit Kopftrauma kann paradox wirken: es ist wach, aber desorientiert, oder es ist ruhig, weil es dekompensiert. Alarmzeichen sind Bewusstseinsveränderungen, abnorme Pupillenreaktionen, Krampf, ataktischer Gang, auffällige Kopfhaltung, Erbrechen oder zunehmende Apathie. Die Ausbildung betont, dass eine „ruhige“ Katze nach Sturz nicht automatisch stabil ist, sondern möglicherweise hypoxisch, hypotherm oder neurologisch beeinträchtigt.
Abdominelles Trauma ist präklinisch besonders anspruchsvoll, weil innere Blutungen selten sichtbar sind. Eine Milz- oder Leberläsion kann innerhalb kurzer Zeit zu relevanter Hypovolämie führen. Hinweise sind Tachykardie, schwacher Puls, blasse oder graue Schleimhäute, verlängerte CRT, kalte Extremitäten, Hypothermie, reduzierte Mentation und zunehmende Schwäche. Da eine direkte Quantifizierung der Blutung nicht möglich ist, arbeitet die Präklinik mit Trendparametern: Pulsqualität, Schleimhautfarbe, CRT, Atemmuster, Temperatur und Bewusstsein werden engmaschig re-evaluiert und dokumentiert. Ein einzelner „normaler“ Messwert entlastet nicht – entscheidend ist die Veränderung über Zeit. In der Ausbildung wird daher die Re-Evaluation als Pflichtbestandteil trainiert: kurze Intervalle, saubere Dokumentation, und klare Konsequenz bei Verschlechterung (Transportpriorität erhöhen, Voranmeldung aktualisieren).
Orthopädische Verletzungen (Frakturen, Luxationen, Beckenverletzungen) werden nicht als isoliertes „Knochenproblem“ betrachtet, sondern als schmerz- und schockrelevante Faktoren. Frakturen verursachen starke nozizeptive Reize und können Blutverlust und Stress verstärken. Schmerzen erhöhen die sympathische Aktivierung, steigern Sauerstoffverbrauch und erschweren sichere Fixation. Gleichzeitig kann Hypovolämie die Schmerzverarbeitung und das Verhalten verändern. Präklinisch gilt daher: Immobilisation im Sinne der Patientensicherheit – nicht im Sinne eines perfekten orthopädischen Endzustands. Der Fokus liegt auf Stabilität, Schutz vor weiterer Gewebeschädigung, stressarmer Lagerung und schneller Klinikzuführung. Jede Maßnahme vor Ort muss ihren Nutzen gegen Zeitverlust rechtfertigen.
Im Kontext von Unfällen können zusätzlich Bissverletzungen auftreten, etwa wenn ein Tier unter Stress schnappt oder ein zweites Tier in die Situation eingreift. Diese Wunden sind häufig tief, kontaminiert und neigen zu Wundtaschen, insbesondere bei Katzenbissen. Präklinisch wird deshalb ein Minimalprinzip gelehrt: Blutung kontrollieren, sterile Abdeckung, keine aggressive Manipulation, kein „Ausdrücken“, kein großflächiges Spülen unter Zeitdruck. Das Ziel ist, die Kontamination nicht zu verschleppen, die Blutung nicht zu verstärken und keine Zeit zu verlieren. Die definitive Wundversorgung (Spülung, Debridement, Drainage, Antibiotikastrategie) gehört in die Klinik.
Der Mechanismus wird systematisch erhoben und dokumentiert, weil er die Klinik auf typische Komplikationen vorbereitet. Dokumentiert werden: Art des Ereignisses (Sturz aus welcher Höhe, Anprall durch Auto in welcher Situation, Pfählung mit welchem Objekt), Zeitpunkte (Unfallzeit, Auffindezeit, Versorgungsbeginn), initialer Zustand und Verlauf. Gerade bei Hochenergie-Mechanismen ist die Voranmeldung klinisch wertvoll, weil sie Diagnostik (Thorax/Abdomen, Monitoring) und Ressourcenplanung steuert.
Aus den pathophysiologischen Grundlagen folgt die präklinische Prioritätenlogik: ABCDE bleibt Leitstruktur, aber die Inhalte werden mechanismusbezogen „vorgedacht“. Bei Dyspnoe nach Sturz/Kollision wird Thoraxtrauma aktiv vermutet; Sauerstoffgabe und stressarme Lagerung sind frühzeitige Standardmaßnahmen. Bei Kopftrauma wird jede Hypoxie/Hypotonie als potenziell hirnschädigend betrachtet und konsequent vermieden. Bei abdominalem Trauma werden Schockzeichen als möglicherweise blutungsbedingt interpretiert, auch wenn keine äußere Blutung sichtbar ist. Bei Frakturen wird die Schmerzreduktion über schonende Immobilisation und Minimierung von Manipulationen priorisiert. Diese Herangehensweise verhindert Tunnelblick und reduziert den häufigsten Fehler in der Präklinik: das Fixieren auf eine sichtbare Wunde.
Ein zweiter zentraler Ausbildungsbaustein ist die Triage im Polytrauma. Nicht jede Verletzung ist präklinisch gleich relevant. Lebensbedrohlich sind vor allem: Atemwegsprobleme, schwere Ventilationsstörung, Spannungspneumothorax, massive Blutung und schwere neurologische Verschlechterung. Nachrangig sind oberflächliche Hautläsionen, kleinere Abschürfungen oder kosmetische Defekte. Die Ausbildung vermittelt deshalb eine klare Regel: Wenn Stabilisierung und Transport konkurrieren, wird minimal stabilisiert und zügig transportiert. „Minimal“ bedeutet: Sauerstoff, Wärmeschutz, Blutungskontrolle, sichere Lagerung/Fixation, kurze Re-Evaluation – ohne komplexe, zeitintensive Maßnahmen, die die definitive Versorgung verzögern.
Die Übergabe an die Klinik folgt einem standardisierten Muster (Mechanismus, Zeit, Befunde, Vitalparameter, Maßnahmen, Verlauf). Besonders wichtig ist die zeitliche Dynamik: Hat sich die Atemnot verschlechtert? Wurde der Puls schwächer? Wurde das Tier apathischer? Trendinformationen sind für die Klinik häufig entscheidender als isolierte Einzelwerte. Ergänzend wird dokumentiert, welche Lagerung gewählt wurde, ob Sauerstoff gegeben wurde und wie das Tier auf Maßnahmen reagierte. Das Ziel ist eine Übergabe, die Diagnosewege beschleunigt und Risiken (z. B. Pneumothorax, Kontusion, innere Blutung) klar adressiert.
Didaktisch wird der Ablauf als Schleife trainiert: Einschätzen → Priorisieren → Handeln → Re-evaluieren → Dokumentieren → Transportieren. Diese Schleife läuft so lange, bis die definitive Versorgung übernommen hat. Die Re-Evaluation ist dabei kein Zusatz, sondern Bestandteil der Therapie: gerade bei Kontusionen, inneren Blutungen oder neurologischer Verschlechterung ist der Verlauf das Warnsignal. Für die präklinische Versorgung gilt daher der Grundsatz: Die „versteckte“ Verletzung ist häufig gefährlicher als die sichtbare – und der Mechanismus ist oft der erste Hinweis darauf.
Der dritte Abschnitt beschreibt das präklinische Notfallmanagement bei Trauma. Der Kern ist die konsequente Priorisierung lebensbedrohlicher Probleme nach ABCDE: Atemweg, Atmung, Kreislauf/Blutung, neurologischer Status sowie Temperatur/Umgebung. In der Praxis bedeutet das: Atemwege möglichst frei halten, grobe Sekrete oder Erbrochenes nur entfernen, wenn dies schnell und sicher möglich ist, und frühzeitig Sauerstoff geben – weil Hypoxie viele Traumafolgen verstärkt und sekundäre Hirn- bzw. Organschäden begünstigt. Gleichzeitig wird vermittelt, dass jede Maßnahme vor Ort einen klaren Nutzen haben muss und den Transport in eine geeignete Klinik nicht unnötig verzögern darf.
A – Atemweg: Traumapatienten können durch Blut, Speichel, Erbrechen oder Schaum gefährdet sein. Präklinisch wird ein pragmatischer Ansatz gelehrt: Sichtbares Material kurz entfernen, Lagerung so wählen, dass Sekrete ablaufen können, und Manipulationen minimieren. Keine riskanten Handgriffe, die Bissverletzungen oder Aspiration fördern. Bei Tieren mit reduziertem Bewusstsein ist das Aspirationsrisiko besonders hoch; hier sind stressarme Lagerung, kurze Re-Evaluation-Intervalle und zügiger Transport entscheidend.
B – Atmung: Bei Verdacht auf Thoraxtrauma (z. B. nach Sturz, Anprall, Quetschung) werden Sauerstoffgabe, Reizarmut und eine atemfreundliche Lagerung priorisiert. Die Ausbildung betont, dass Dyspnoe nach Trauma häufig durch Lungenkontusion oder Pneumothorax bedingt ist und sich dynamisch verschlechtern kann. Invasive Maßnahmen (z. B. Thorakozentese bei Spannungspneumothorax) bleiben in der Regel der Tiermedizin vorbehalten; sie werden präklinisch als Konzept verstanden, damit Warnzeichen erkannt, korrekt kommuniziert und der Transport entsprechend beschleunigt werden kann. Wichtig ist: keine unnötigen Positionswechsel, keine „Tests“ durch wiederholtes Umlagern, keine Verzögerung für Detailuntersuchungen, wenn die Atmung auffällig ist.
C – Kreislauf/Blutung: Sichtbare Blutungen werden mit Direktdruck und geeigneten Druckverbänden kontrolliert. Gleichzeitig wird vermittelt, dass relevante Blutverluste auch ohne äußere Blutung vorliegen können (z. B. thorakal/abdominell). Da diese präklinisch kaum zu quantifizieren sind, werden Trendzeichen systematisch genutzt: Pulsqualität, Schleimhautfarbe, CRT, Temperatur, Mentation und Atemmuster. Bei jeder Verschlechterung steigt die Transportdringlichkeit. Pfählungsverletzungen sind ein Sonderfall: Ein Fremdkörper kann Blutungen tamponieren – das Entfernen kann eine massive Blutung auslösen. Deshalb lautet das zentrale Lernziel: Fremdkörper nicht ziehen, sondern stabilisieren (polstern, fixieren), steril abdecken und transportieren.
D – Neurologischer Status: Veränderungen von Bewusstsein, Orientierung, Pupillenreaktion, Gangbild oder Krampfereignisse werden als potenziell kritisch bewertet – insbesondere nach Sturz oder Kollision. Präklinisch gilt das Prinzip der sekundären Schadensvermeidung: Hypoxie und Hypotonie vermeiden, Stimulation reduzieren, Lagerung schonend wählen und engmaschig re-evaluieren. Bei Verdacht auf Wirbelsäulenverletzung wird eine minimal-movement-Strategie gelehrt: achsengerechtes Umlagern, Tragebrett/harte Unterlage, sichere Fixation und keine ruckartigen Bewegungen.
E – Temperatur/Umgebung: Hypothermie und Hypoxie sind im Polytrauma die „stillen Killer“. Auch im Sommer kann ein verletztes Tier durch Schock, Nässe, Liegezeit oder Scherkräfte auskühlen. Wärmeschutz (Decken, Isolation vom Boden, trockene Lagerung) ist daher keine Komfortmaßnahme, sondern Teil der Kreislaufstabilisierung. Parallel wird die Einsatzumgebung aktiv kontrolliert: ruhige Zone schaffen, Zuschauer/Halter anleiten, unnötige Reize reduzieren und sichere Transportwege organisieren.
Ein zentrales didaktisches Element ist die Trennung zwischen Primärmaßnahmen (lebensrettend) und Detailmaßnahmen (nachrangig). Häufige Fehler sind Tunnelblick auf eine Wunde, „Aktionismus“ ohne Priorisierung oder zu lange Verweildauer am Einsatzort. Besser ist das systematische Vorgehen: erst Atemweg/Atmung, dann Kreislauf/Blutung, dann neurologischer Status und Temperatur – und erst danach die Detailuntersuchung. Wenn Stabilisierung und Transport konkurrieren, gilt: minimal stabilisieren und zügig in die Klinik.
Stressmanagement ist ein medizinischer Faktor: Schmerzen, Angst und Zwangsfixation erhöhen Sauerstoffbedarf und verschlechtern Kreislauf. Schmerz und Blutverlust können sich gegenseitig verstärken: Schmerz treibt den Sympathikotonus, erschwert Immobilisation und kann Nachblutungen begünstigen; Hypovolämie verschlechtert die Perfusion und die Schmerzverarbeitung. Auch wenn präklinische Analgesie nicht immer im Kompetenzrahmen liegt, können Lagerung, Ruhe, Wärmeschutz und minimalinvasive Handgriffe die Belastung deutlich reduzieren.
Für den Transport wird ein minimal-invasiver Ansatz gelehrt: stabilisieren, immobilisieren, überwachen und schnell in eine leistungsfähige Klinik. Die Übergabe an die Klinik folgt einem standardisierten Muster: Mechanismus (Sturz, Anprall, Pfählung, Biss im Unfallkontext), Zeit, klinische Zeichen, Vitalparameter, Maßnahmen und Verlauf. Der Mechanismus ist oft der beste Prädiktor für innere Schäden. Besonders wertvoll sind dokumentierte Trends (z. B. zunehmende Dyspnoe, abnehmende Pulsqualität, fallende Temperatur, veränderte Mentation) und die Reaktion auf Sauerstoffgabe, Wärmeschutz oder Blutungskontrolle.
Didaktisch wird der Ablauf als Schleife geübt: Einschätzen → Priorisieren → Handeln → Re-evaluieren → Dokumentieren → Transportieren. Die Re-Evaluation ist dabei kein Zusatz, sondern Bestandteil der Therapie – weil sich viele Traumakomplikationen verzögert entwickeln. Für die präklinische Versorgung gilt daher: Die „versteckte“ Verletzung ist häufig gefährlicher als die sichtbare, bis ABCDE und Verlauf etwas anderes belegen.
Der Transport polytraumatisierter Tiere ist keine rein logistische Anschlussaufgabe, sondern ein eigenständiger therapeutischer Abschnitt des Notfallmanagements. Genau an dieser Stelle entscheidet sich häufig, ob eine zunächst erreichte Stabilisierung erhalten bleibt oder durch Umlagerung, Zeitverlust, unzureichende Sicherung und mangelnde Kommunikation wieder verloren geht. Die präklinische Versorgung endet deshalb nicht mit dem Anlegen eines Verbandes, einer ersten Oxygenierung oder der Immobilisation einer Fraktur. Sie setzt sich im Transport konsequent fort. Ziel ist es, einen Patienten mit potenziell multiplen, teils noch unerkannten Verletzungen so zu verpacken, zu überwachen, zu priorisieren und zu übergeben, dass sekundäre Schäden vermieden und definitive Diagnostik sowie Therapie ohne vermeidbare Verzögerung eingeleitet werden können.
Gerade beim Polytrauma ist zu berücksichtigen, dass sichtbare Verletzungen nur einen Teil des Problems abbilden. Offene Wunden, Lahmheit oder eine offensichtliche Fehlstellung lenken Aufmerksamkeit schnell auf orthopädische oder äußere Befunde, während die prognostisch relevanteren Risiken häufig im Thorax, Abdomen oder Zentralnervensystem liegen. Ein Tier kann bei Aufnahme noch wach, laut oder abwehrbereit erscheinen und dennoch eine Lungenkontusion, eine schleichende intraabdominelle Blutung, ein beginnendes Schädel-Hirn-Trauma oder eine progrediente Schockentwicklung aufweisen. Transportplanung im Polytrauma-Kontext bedeutet daher, stets vom ungünstigeren Szenario auszugehen: Hochenergie-Mechanismus, verdeckte Verletzung und dynamische Verschlechterung bleiben so lange Teil der Arbeitsdiagnose, bis Verlauf und klinische Befunde eine Entwarnung tatsächlich rechtfertigen.
Der erste Entscheidungsschritt lautet nicht „Wie transportieren wir?“, sondern „Ist dieses Tier transportfähig genug für eine sofortige Verlegung, oder braucht es noch eine kurze, klar begrenzte Stabilisierung vor dem Abtransport?“ Diese Abwägung folgt einer strengen Prioritätenlogik. Patienten mit offener Atemwegsproblematik, schwerer Dyspnoe, massiver externer Blutung, fehlender Basisstabilität des Kreislaufs oder unkontrollierbarer Exposition werden nicht einfach „eingeladen“, sondern zunächst minimal so stabilisiert, dass der Transport nicht selbst zur vitalen Gefährdung wird. Gleichzeitig gilt die Gegenregel: Jede Maßnahme, die die definitive Versorgung verzögert, ohne den Transport real sicherer zu machen, ist beim Polytrauma problematisch. Das klassische präklinische Dilemma lautet daher nicht „Behandeln oder fahren“, sondern „Welche Maßnahme verbessert die Prognose jetzt wirklich, und welche kostet nur Zeit?“
Didaktisch ist es hilfreich, den Transport als Fortsetzung des ABCDE-Schemas zu begreifen. A und B bestimmen Lagerung, Handling und Priorität. Ein Tier mit Atemnot, Thoraxschmerz, asymmetrischer Thoraxbewegung oder vermuteter Lungenkontusion profitiert von einer atemerleichternden, kompressionsfreien Position, minimalem Handling und sofortigem Transport in eine klinische Umgebung mit Bildgebung und Interventionsmöglichkeit. C bestimmt, wie aggressiv Blutungskontrolle, Wärmeerhalt, Bewegungsreduktion und klinische Voranmeldung gehandhabt werden müssen. D bestimmt, wie stark Reize reduziert, Kopf und Hals achsgerecht geführt und neurologische Veränderungen während des Transports überwacht werden. E bedeutet beim Transport nicht nur die vollständige Exposition zur Befunderhebung, sondern vor allem konsequenten Schutz vor Auskühlung, Nässe, Schmutz und zusätzlicher mechanischer Belastung.
Die Auswahl des Transportmittels und die Art der Verpackung haben unmittelbare therapeutische Bedeutung. Kleine Tiere können – je nach Verletzungsmuster – in einer stabilen Transportbox, auf einer starren Unterlage oder in einer weich gepolsterten Trage transportiert werden. Größere Hunde benötigen häufig eine Trage, Schaufeltrage oder andere belastbare Umlagerungshilfe, die eine achsengerechte Aufnahme mit möglichst wenig Rotations- und Hebebewegung erlaubt. Entscheidend ist nicht die technische Perfektion der Unterlage, sondern die funktionelle Schonung: Thorax darf nicht eingeschnürt, Abdomen nicht zusätzlich komprimiert, verletzte Gliedmaßen nicht unkontrolliert bewegt und der Kopf nicht in eine Position gebracht werden, die Atemweg, venösen Rückstrom oder neurologische Situation verschlechtert. Jede unnötige Umlagerung erhöht Schmerz, Stress und das Risiko sekundärer Schäden.
Besonders fehleranfällig ist die Schnittstelle zwischen Erstversorgung und Verladung. In der Praxis entstehen hier viele vermeidbare Probleme: Eine zuvor wirksame Blutungskontrolle lockert sich beim Anheben, die Sauerstoffzufuhr wird kurz „für den Transport“ entfernt, eine notdürftig geschiente Extremität gerät in Verdrehung, oder ein dyspnoisches Tier wird durch hektische Bewegungen zusätzlich dekompensiert. Deshalb muss vor jedem eigentlichen Transportvorgang ein kurzer Packaging-Check erfolgen: Atemweg frei? Sauerstoff weiterführbar? Blutung kontrolliert? Verbände stabil? Trage vorbereitet? Wärmeerhalt aktiv? Patient gesichert, aber nicht einschnürend fixiert? Wer überwacht welche Funktion während der Bewegung? Diese 20 bis 30 Sekunden strukturierter Kontrolle sparen im Verlauf oft Minuten kritischer Improvisation..
Ein zentrales transportmedizinisches Prinzip beim Polytrauma lautet Minimal-Handling. Damit ist kein passives Abwarten gemeint, sondern die bewusste Vermeidung jeder Manipulation, die keine klare prognostische Verbesserung erwarten lässt. Mehrfaches Aufrichten, wiederholtes „Nachsehen“, ausgedehnte Palpation direkt vor dem Einladen oder das Herausnehmen aus einer bereits guten Position, nur um eine vermeintlich bequemere Lagerung zu erreichen, können beim schwer verletzten Tier mehr Schaden als Nutzen erzeugen. Dies gilt in besonderem Maß für Thoraxverletzungen, Becken- und Wirbelsäulenverletzungen, instabile Frakturen sowie neurologisch auffällige Patienten. Weniger Bewegung bedeutet hier oft weniger Blutverlust, weniger Schmerz, weniger Sauerstoffverbrauch und geringeres Risiko weiterer Gewebeschädigung.
Parallel zur physischen Transportvorbereitung muss die Zielklinikentscheidung getroffen werden. Polytraumapatienten profitieren nicht zwingend von der geografisch nächstgelegenen Praxis, sondern von der Einrichtung, die die wahrscheinlich notwendigen Ressourcen in der relevanten Zeit bereitstellen kann. Bei Verdacht auf innere Blutung, Thoraxtrauma, multiple Frakturen, neurologische Beteiligung oder operationspflichtige Verletzungen ist eine leistungsfähige Klinik mit Bildgebung, chirurgischer Kapazität und intensivmedizinischer Überwachung regelhaft vorzuziehen. Die Wahl des Zielortes ist deshalb Teil der Maßnahmenplanung und keine nachgelagerte Formalie. Ein kurzer Transport in eine ungeeignete Struktur mit anschließender Weiterverlegung bedeutet für das Tier häufig Zeitverlust, zusätzliches Umlagern und vermeidbare Instabilität.
Die Voranmeldung an die Zielklinik ist beim Polytrauma weit mehr als eine Höflichkeitsinformation. Sie ist eine präklinische Intervention, weil sie die klinische Vorbereitung beeinflusst. Eine gute Voranmeldung benennt mindestens Spezies, ungefähres Gewicht, Unfallmechanismus, Zeit seit Ereignis, Hauptprobleme nach ABCDE, aktuelle Vitaltrends, bereits erfolgte Maßnahmen sowie die vermuteten Schwerpunktrisiken. Für Polytrauma besonders relevant sind Hinweise auf progressive Dyspnoe, Schockzeichen, Verdacht auf innere Blutung, neurologische Auffälligkeiten, offene Frakturen, penetrierende Verletzungen oder Fremdkörper in situ. Ebenso wichtig ist der Verlauf: stabil, fragil kompensiert oder progredient instabil. Kliniken können nur dann sinnvoll vorbereiten, wenn nicht nur der Zustand im Moment, sondern auch seine Dynamik verständlich kommuniziert wird.
Die eigentliche Transportüberwachung folgt dem Prinzip „Trend schlägt Einzelwert“. Ein einmal gemessener Puls oder eine einzelne Atemfrequenz sagen weniger aus als die Frage, ob sich Schleimhautfarbe, Kapillarfüllungszeit, Atemarbeit, Mentation, Temperatur und Schmerzreaktion verbessern, verschlechtern oder unter Belastung kippen. Im Fahrzeug oder während des Tragens sind deshalb einfach zugängliche klinische Marker besonders wertvoll. Dazu gehören Atemmuster, Thoraxbewegung, Schleimhautfarbe, CRT, Pulsqualität, Reaktionslage und Temperaturgefühl. Auch das Verhalten liefert Hinweise: Ein vormals wehrhaftes Tier, das plötzlich still wird, ist nicht automatisch „beruhigt“, sondern kann kreislaufmäßig oder neurologisch dekompensieren. Ebenso ist zunehmende Unruhe nicht nur Schmerz, sondern unter Umständen Ausdruck von Hypoxie, Hyperkapnie oder drohender Schockverschlechterung.
Bei Thoraxtrauma steht während des Transports die Vermeidung respiratorischer Verschlechterung im Vordergrund. Sauerstoffgabe soll möglichst ohne Unterbrechung fortgeführt werden. Die Lagerung muss so gewählt werden, dass der Thorax frei arbeiten kann und keine Fixierung die Ventilation einschränkt. Ständige Positionswechsel sind zu vermeiden. Tiere mit deutlicher Atemarbeit profitieren häufig von einer Position, die sie selbst tolerieren; ein erzwungenes flaches Ablegen kann Dyspnoe verstärken. Gleichzeitig muss das Team wissen, welche Red Flags eine sofortige Eskalation der Voranmeldung oder eine Anpassung des Transporttempos erfordern: zunehmende Zyanose, erschöpfte Atmung, plötzlich stark reduzierte Thoraxexkursion, sinkende Reagibilität oder rasch zunehmende Unruhe bei vorausgehender Atemproblematik.
Bei Kreislaufgefährdung und Verdacht auf innere Blutung ist der Transport ebenfalls hochdynamisch. Äußere Blutungen lassen sich meist direkt kontrollieren; innere Blutungen verlangen hingegen hohe klinische Wachsamkeit. Blassere Schleimhäute, schwächer werdender Puls, längere CRT, sinkende Körpertemperatur, zunehmende Apathie oder Kollapsneigung sprechen für eine verschlechterte Perfusion, auch wenn kein äußerer Blutverlust sichtbar ist. Hier zeigt sich die eigentliche Funktion des präklinischen Teams: nicht definitive Blutstillung zu leisten, sondern die Verschlechterung früh zu erkennen, Wärmeerhalt konsequent umzusetzen, Bewegungen zu minimieren und die Klinik so vorzubereiten, dass Diagnostik und Intervention unmittelbar anschließen können. Jede Verzögerung zwischen Ankunft und Schockraumversorgung verschlechtert die Prognose.
Neurologisch auffällige Traumapatienten erfordern eine eigene Transportlogik. Hypoxie und Hypoperfusion verschärfen sekundäre Hirnschäden; zugleich können Schmerz, Lärm, unnötige Manipulationen und starke Lagewechsel die Situation destabilisieren. Daher gelten Reizarmut, ruhige Kommunikation, achsengerechte Kopf-Hals-Führung und engmaschige Beobachtung von Bewusstsein, Pupillen, Motorik und Krampfaktivität als zentrale Elemente. Ein Patient mit Schädel-Hirn-Trauma kann präklinisch phasenweise ansprechbar erscheinen und dennoch rasch deteriorieren. Gerade deshalb darf ein „kurz wieder besserer“ Eindruck nicht zu einer Herabstufung der Transportpriorität führen. Der Verlauf unter Belastung ist hier oft aussagekräftiger als der Momentanbefund.
Polytrauma ist fast immer auch Schmerzmedizin, selbst wenn die definitive Analgesie tierärztlich erfolgt oder nach lokalen Standards begrenzt ist. Schmerz beeinflusst Herzfrequenz, Atemmuster, Muskeltonus, Stresshormonlage und das gesamte Verhalten. Transportplanung muss daher alle nichtmedikamentösen Maßnahmen nutzen, um Schmerzspitzen zu vermeiden: ruhiges Arbeiten, gute Polsterung, kurze Umlagerungswege, Vermeidung von Zug an verletzten Extremitäten, Schutz offener Wunden und ein Team, das Bewegungen koordiniert statt hektisch improvisiert. Schmerzreduktion ist im Polytrauma kein Komfortthema, sondern Teil der Kreislauf- und Atemwegssicherung.
Ein weiterer Kernpunkt ist das Temperaturmanagement. Traumapatienten kühlen präklinisch rasch aus – durch Schock, Nässe, freie Liegeflächen, Scherung, kalte Untergründe und lange Immobilisation. Hypothermie verschlechtert Gerinnung, Kreislaufstabilität und Gesamtprognose. Deshalb muss Wärmeerhalt bereits vor Beginn des Transports beginnen und während der gesamten Verlegung aktiv fortgesetzt werden. Dazu gehören trockene Unterlagen, Abdeckung, Windschutz, Isolation nach unten und das Bewusstsein, dass auch kurze Unterbrechungen relevant sein können. Gleichzeitig darf Wärmeerhalt die Atemarbeit oder die Beobachtbarkeit des Patienten nicht verschlechtern. Praktisch bedeutet das: warm, aber kontrollierbar; geschützt, aber nicht erstickt; abgedeckt, aber klinisch zugänglich.
Die Maßnahmenplanung endet nicht mit der Wahl der Zielklinik und der Lagerung. Sie umfasst auch die Antizipation typischer Transportkomplikationen. Was tun bei zunehmender Atemnot? Was tun, wenn ein Verband durchblutet? Wer aktualisiert die Klinik, wenn der Zustand kippt? Welche Informationen müssen bei Ankunft in den ersten 30 Sekunden genannt werden? Wo liegen Unterlagen, Dokumentation, Fotos des Unfallortes oder Angaben des Halters? Gute Teams denken diese Punkte vor dem Losfahren an. Präklinische Exzellenz zeigt sich beim Polytrauma nicht darin, dass nie etwas Unvorhergesehenes passiert, sondern darin, dass relevante Entwicklungen antizipiert, Zuständigkeiten geklärt und Reaktionen vorbereitet sind.
Für die strukturierte Übergabe ist ein standardisiertes Schema unverzichtbar. Im Polytrauma eignet sich eine Kombination aus Mechanismusbericht und ABCDE-orientierter Kurzlage. Zunächst wird das Ereignis knapp beschrieben: Sturz aus Höhe, Anprall durch Fahrzeug, Quetschung, Pfählung oder anderer Hochenergie-Mechanismus, jeweils mit Zeitangabe und, wenn bekannt, Verlauf seit dem Ereignis. Anschließend folgen die prägenden klinischen Probleme: Atemnot, vermutete Thoraxbeteiligung, Schockzeichen, neurologische Auffälligkeit, starke Schmerzen, offene Fraktur, penetrierende Wunde, Verdacht auf Abdomenverletzung. Danach werden Vitaltrends genannt, nicht nur Einzelwerte. Abschließend werden die erfolgten Maßnahmen samt Wirkung übermittelt: Sauerstoff, Blutungskontrolle, Lagerung, Immobilisation, Wärmeerhalt, Re-Evaluationen und besondere Reaktionen auf den Transport.
Ein häufiger Übergabefehler besteht darin, zu viele Nebendetails und zu wenig Prioritätsinformationen zu kommunizieren. Für die Klinik ist in der Erstminute nicht entscheidend, welche Farbe die Decke hatte oder ob der Halter sehr aufgeregt wirkte, sondern ob das Tier unter Sauerstoff weiter dyspnoisch ist, ob die Perfusion fällt, ob der Mechanismus auf innere Verletzungen hinweist und welche Maßnahmen bereits durchgeführt wurden. Gute Übergaben sind daher knapp, geordnet und relevant. Sie folgen nicht der Chronologie jeder Einzelhandlung, sondern einer klinischen Prioritätenlogik. Zusätzliche Details können nach der Primärübergabe ergänzt werden, sobald das aufnehmende Team arbeitsfähig organisiert ist.
Ebenso wichtig ist die Dokumentation der zeitlichen Dynamik. Polytraumapatienten werden oft nicht durch den Erstbefund allein, sondern durch den Verlauf klassifiziert. Ein Tier, das initial nur leicht tachypnoisch wirkte und zehn Minuten später deutlich blassere Schleimhäute zeigt, ist ein anderer Patient als noch bei Erstkontakt. Deshalb sollten Befunde so dokumentiert werden, dass Veränderungen sichtbar werden: Zeitpunkt, Befund, Maßnahme, Reaktion. Diese Logik erleichtert nicht nur die klinische Weiterbehandlung, sondern schärft auch das eigene präklinische Denken. Wer Verlauf dokumentiert, erkennt Verschlechterungen früher und kommuniziert präziser.
Im Kontakt mit Haltern bleibt auch im Transportabschnitt Professionalität entscheidend. Polytraumata erzeugen starke Emotionen: Schuldgefühle, Angst, hektische Nachfragen oder impulsive Eingriffsversuche sind häufig. Das Team muss ruhig, bestimmt und transparent kommunizieren: Was ist aktuell die Priorität? Warum wird sofort gefahren? Warum wird nicht länger vor Ort untersucht? Warum ist eine spezialisierte Klinik sinnvoll? Solche Erklärungen schaffen Akzeptanz, reduzieren Störungen und unterstützen die Einwilligungsfähigkeit. Gleichzeitig dürfen emotionale Bedürfnisse des Halters die medizinische Priorisierung nicht verdrängen. Tierwohl und Zeitkritik behalten Vorrang.
Rechtlich und organisatorisch relevant ist außerdem, dass Maßnahmen kompetenzgerecht erfolgen und begründbar dokumentiert sind. Beim Polytrauma gilt besonders deutlich: Nicht jede theoretisch denkbare Intervention ist präklinisch sinnvoll, verfügbar oder verantwortbar. Entscheidend ist das fachlich begründete Unterlassen unnötiger Maßnahmen ebenso wie das konsequente Durchführen notwendiger Basisschritte. Ein sauber dokumentierter Entscheidungsweg – etwa warum auf umfangreiche Vor-Ort-Maßnahmen verzichtet und stattdessen der unmittelbare Transport priorisiert wurde – ist medizinisch, didaktisch und rechtlich von hoher Bedeutung.
Didaktisch lässt sich der gesamte Abschnitt als Polytrauma-Schleife zusammenfassen: sichern, stabilisieren, verpacken, überwachen, kommunizieren, übergeben. Diese Schleife ist nicht linear, sondern zyklisch. Jede Umlagerung, jede neue Atemveränderung, jede Änderung der Schleimhautfarbe und jede Reaktion auf Bewegung erfordert eine erneute kurze ABCDE-Bewertung. Gerade darin liegt die Professionalität: Der Transport ist keine „Pause“ zwischen Versorgung und Klinik, sondern ein fortlaufender Behandlungsraum mit begrenzten, aber entscheidenden Möglichkeiten.
Zusammenfassend verfolgt der polytrauma-fokussierte Transport drei übergeordnete Ziele. Erstens muss das Tier mit minimaler zusätzlicher Belastung in eine geeignete Versorgungseinrichtung gelangen. Zweitens müssen verborgene oder progrediente Komplikationen durch Trendbeobachtung früh erkannt und kommuniziert werden. Drittens muss die Übergabe so strukturiert sein, dass die Klinik den Patienten ohne Informationsverlust übernimmt und definitive Diagnostik sowie Therapie unmittelbar anschließen können. Gute Polytrauma-Versorgung endet daher nicht an der Fahrzeugtür, sondern in einer lückenlosen, prioritätenorientierten Fortsetzung der Notfallkette.
Der fünfte Abschnitt behandelt Prävention und Empfehlungen, weil viele Traumata vermeidbar sind und die Ausbildungsplattform gezielt Halterkommunikation trainiert. Prävention ist dabei kein „Zusatzkapitel“, sondern integraler Bestandteil des Notfallmanagements: Jede vermiedene Hochenergieverletzung reduziert Morbidität, Mortalität und Folgekosten erheblich. Bei Stürzen ist die Fenstersicherung ein zentraler Punkt. Kippfenster, ungesicherte Balkone und Dachfenster stellen insbesondere für Katzen ein relevantes Risiko dar; das sogenannte „Kippfenstersyndrom“ ist ein klassisches Beispiel für vermeidbares Trauma mit häufig schweren Becken- und Weichteilverletzungen. Balkonnetze, stabile Fliegengitter und das konsequente Schließen gekippter Fenster bei Abwesenheit sind einfache, effektive Maßnahmen.
Verkehrsunfälle lassen sich durch Leinenpflicht in Straßennähe, sichere Transportboxen oder geprüfte Anschnallsysteme im Fahrzeug sowie Training von Rückruf und Impulskontrolle signifikant reduzieren. In der Ausbildung wird betont, dass „kurze Wege“ ohne Sicherung statistisch häufige Unfallmomente sind. Auch das Öffnen der Autotür ohne vorherige Sicherung des Tieres birgt Risiko. Präventionskommunikation bedeutet hier: klare, praxisnahe Empfehlungen statt abstrakter Appelle.
Bei Begegnungen mit aggressiven Hunden wird Deeskalation trainiert: Distanz schaffen, klare Körpersprache, Barrieren nutzen (Tasche, Jacke, Fahrrad), kein ungeschütztes „Dazwischengehen“ mit den Händen. Ziel ist nicht Heldentum, sondern Schadensminimierung. Für Pfählungs- und Fremdkörperverletzungen (z. B. Bauzäune, Metallstäbe, Gartenmaterial) gilt: Gelände sichern, potenziell gefährliche Strukturen entfernen oder abdecken, Tiere mit ausgeprägtem Jagdtrieb nicht unbeaufsichtigt laufen lassen. Auch Spielgeräte, Stöcke und improvisierte Wurfobjekte werden kritisch reflektiert, da sie relevante Verletzungsmuster verursachen können.
Ein wesentlicher Präventionsbaustein ist die richtige Erstreaktion der Halter im Ereignisfall. Vermittelt werden einfache, priorisierte Handlungsanweisungen: Ruhe bewahren, Tier nicht laufen lassen, keine Fremdkörper entfernen, keine „Hausmittel“ anwenden, sofortige Kontaktaufnahme mit Tierarzt oder Klinik. Kommunikation erfolgt in kurzen, klaren Sätzen mit konkreten Prioritäten („Schatten, Ruhe, Transport vorbereiten“). Fallbeispiel: Halter möchte einen eingedrungenen Holzstab selbst entfernen. Lehrziel: verständlich erklären, warum das Entfernen potenziell lebensbedrohliche Blutungen auslösen kann; stattdessen Stabilisierung und schneller Transport.
Didaktisch wird Prävention stets mit dem systematischen Vorgehen im Notfall verknüpft. Auch bei vermeintlich „kleinen“ Verletzungen gilt: nicht auf eine sichtbare Wunde fixieren, sondern strukturiert nach ABCDE vorgehen – Atemweg/Atmung, Kreislauf/Blutung, neurologischer Status, Temperatur/Umgebung, anschließend Detailuntersuchung. Die „versteckte“ Verletzung ist häufig gefährlicher als die sichtbare. Deshalb wird jede Traumalage als potenziell lebensbedrohlich behandelt, bis Befund und Verlauf etwas anderes belegen.
Ergänzend wird Triage vermittelt: Was ist unmittelbar vital bedrohlich (Atemwegsproblem, Spannungspneumothorax, massive Blutung) und was kann nachrangig beurteilt werden (oberflächliche Hautverletzungen). Halter sollen verstehen, warum Priorisierung nicht Gleichgültigkeit bedeutet, sondern Überlebenssicherung. Ebenso wird erklärt, dass thorakale oder abdominelle Blutungen präklinisch schwer erkennbar sind und daher Trendzeichen wie Pulsqualität, Schleimhautfarbe, CRT, Mentation und Atemmuster besondere Aufmerksamkeit erfordern.
Ein weiterer Bestandteil ist die Aufklärung über typische Fehler: „Fokussieren“ auf eine einzelne Wunde, eigenständige Manipulation von Fremdkörpern, verspätete Klinikvorstellung trotz systemischer Zeichen. Stattdessen wird ein klarer Handlungsrahmen vermittelt: Einschätzen → handeln → re-evaluieren → dokumentieren → transportieren. Re-Evaluation ist Bestandteil der Therapie, nicht optional. Bei Polytrauma gelten Hypothermie und Hypoxie als prognoseentscheidende Faktoren; Wärmeschutz und frühzeitige Sauerstoffgabe werden daher auch präventiv thematisiert, etwa durch geeignete Transportvorbereitung (Decken im Auto, sichere Box).
Prävention bedeutet letztlich Risikokompetenz: Gefahren erkennen, Exposition reduzieren und im Ereignisfall strukturiert handeln. Die Ausbildungsplattform schließt diesen Abschnitt mit der Kernbotschaft: Gute Notfallversorgung beginnt vor dem Notfall – durch Umfeldsicherung, Training, technische Schutzmaßnahmen und informierte Halter.
Single-Choice: pro Frage eine richtige Antwort. Bestehensgrenze: 70%.
Ziel: Autounfall-Szenario – ABCDE → O₂/Stressreduktion → Transport/Übergabe.
Ausbildungsplattform (Tier-Notruf) · Arial · Blocksatz · Lehrbuchniveau
Ziel: sichere Arbeitsumgebung, bevor medizinische Maßnahmen beginnen.
Kapitel 7 behandelt Notfälle durch Bisse und Kontakte mit Insekten sowie Reptilien und Amphibien. Präklinisch ist dieses Themenfeld anspruchsvoll, weil Einsatzkräfte häufig gleichzeitig drei Ebenen beurteilen müssen: (1) mechanisches Trauma (Bisswunde, Blutung, Gewebeschaden, verdeckte Stichkanäle), (2) Kontamination und Infektionsrisiko (Maulflora, Fremdkörper, Wundtaschen, nekrotisches Gewebe) und (3) toxische bzw. immunologische Reaktionen (Venom, Histamin-/Mastzellreaktion, Anaphylaxie, systemische Entzündung). Hinzu kommt eine vierte Ebene, die oft übersehen wird: die Einsatzsicherheit. Ein verletztes Tier ist schmerzbedingt unberechenbar, Halter können hektisch werden, und die auslösende Gefahr (angreifender Hund, Schwarm von Insekten, Schlange im Gebüsch) ist im Umfeld oft noch vorhanden. Das Ausbildungsziel ist daher, die Lage nicht „wundzentriert“, sondern konsequent sicherheits- und prioritätenorientiert zu führen.
Der Einstieg beginnt mit der Lagebeurteilung und dem Eigenschutz. In der Praxis bedeutet das: Abstand halten, die Bisslinie vermeiden, Handschuhe tragen, bei Spritz- oder Sekretkontakt ggf. Schutzbrille nutzen und das Tier erst dann anfassen, wenn eine sichere Fixation möglich ist. Bei Angriffen durch andere Tiere wird die Gefahrenquelle zunächst kontrolliert oder räumlich getrennt (z. B. Besitzer instruieren, angreifenden Hund sichern, Absperren/Distanz herstellen). Bei Insektenkontakten wird der Bereich verlassen (Schwarm, Nestnähe), und bei Verdacht auf Schlangen-/Reptilienkontakt wird das Umfeld visuell gesichert, bevor sich das Team nähert. Eine zentrale Regel lautet: Kein medizinischer Nutzen rechtfertigt eine vermeidbare Verletzung der Einsatzkräfte. Wenn die Situation unübersichtlich ist, wird zunächst Sicherheit hergestellt und erst dann medizinisch gearbeitet.
Nach der Sicherung folgt die Patientenbeurteilung nach ABCDE. Dieses Schema wird bewusst auch bei „kleinen“ Bissverletzungen angewendet, weil oberflächlich unspektakuläre Befunde schwere innere Schäden überdecken können. Unter A/B (Airway/Breathing) sind Speicheln, Erbrechen, Stridor, inspiratorische Atemnot, Bronchospasmus oder Lungenkontusionen relevant; unter C (Circulation) stehen Blutung, Schockzeichen, Arrhythmien und Perfusionsstörungen; unter D (Disability) Bewusstseinsänderungen, Krampf, schwere Schmerzreaktionen oder neurologische Defizite; unter E (Exposure/Environment) die vollständige, aber zeitökonomische Ganzkörperbeurteilung inklusive Temperaturmanagement. In der Ausbildung wird vermittelt: Eine Bisswunde ist nicht nur ein lokales Problem, sondern potenziell ein systemischer Notfall – entweder durch Blutverlust, verdeckte Thorax-/Abdomenverletzungen, toxische Effekte oder anaphylaktische Reaktionen.
Das präklinische Wundmanagement folgt einem Minimal- und Stabilitätsprinzip. Ziel ist nicht die definitive Wundversorgung, sondern die Vermeidung weiterer Schäden bis zur chirurgischen und infektiologischen Versorgung in der Klinik. Praktisch umfasst das: Blutungskontrolle (direkter Druck, Druckverband), sterile oder zumindest saubere Abdeckung, Schutz vor Austrocknung und Kontamination, Schmerz- und Stressreduktion sowie eine stabile Lagerung für den Transport. Aggressive Manipulationen sind zu vermeiden: Wunden werden nicht „ausgedrückt“, nicht ausgesaugt, nicht großflächig eingeschnitten und nicht unter Zeitdruck tief gespült. Diese Maßnahmen erhöhen häufig Gewebetrauma, verbreiten Kontamination in tiefere Schichten und kosten Zeit, ohne die Prognose präklinisch zu verbessern. Wenn eine Wunde stark kontaminiert ist (Erde, Pflanzenreste), kann eine vorsichtige grobe Reinigung der Umgebung sinnvoll sein, jedoch nur, wenn Blutung und ABCDE stabil sind und kein Zeitverlust entsteht.
Die Lokalisation steuert die Risikobewertung. Bisse an Hals, Thorax und Abdomen können tiefe Strukturen betreffen, ohne dass die Hautöffnung groß erscheint. Besonders Thoraxbisse sind kritisch, weil kleine Punktionswunden zu Pneumothorax, Hämatothorax oder Lungenverletzungen führen können. Abdominelle Bisse können Darm- oder Milzverletzungen verdecken; hier sind Schockzeichen, Schmerz, Abwehrspannung und rasche Verschlechterung alarmierend. Pfoten- und distale Gliedmaßenbisse führen häufig zu tiefen Wundtaschen, die präklinisch äußerlich „harmlos“ wirken, aber ein hohes Risiko für Infektionen und Abszesse tragen. Katzenbisse sind ein Sonderfall: Die Läsion ist oft klein und punktförmig, die bakterielle Inokulation jedoch tief, wodurch Infektionen besonders häufig und schnell auftreten. Didaktisch wird vermittelt: Eine kleine Hautöffnung ist kein Indikator für eine kleine Verletzung.
Parallel zum Trauma muss das Team lokale versus systemische Reaktion trennen. Lokale Reaktionen umfassen Schmerz, Ödem, Rötung, Wärme, Hämatom, gelegentlich lokale Nekrosen oder Lymphangitis. Systemische Reaktionen zeigen sich durch Dyspnoe, Hypotonie, Tachykardie/Bradykardie, Kollaps, Bewusstseinsstörung, Erbrechen/Diarrhö, generalisierte Urtikaria, Schleimhautveränderungen oder Krampfgeschehen. Diese Unterscheidung steuert die Dringlichkeit: Lokale Reaktionen erlauben in vielen Fällen kurze Stabilisierungsmaßnahmen, systemische Zeichen bedeuten „sofortige Klinikversorgung“ mit minimal notwendigen Interventionen vor Ort (Oxygenierung, Wärmeschutz, Blutungskontrolle, sichere Lagerung). Ein häufiges Trainingsziel ist, das „ruhig werden“ nicht als Entwarnung zu interpretieren: Nach einem Stich oder Biss kann eine initiale Unruhe in Apathie übergehen, was eine beginnende Dekompensation anzeigen kann.
Bei potenziell toxischen Expositionen ist die Identifikation der Spezies oder zumindest eine plausible Beschreibung klinisch wertvoll. Das betrifft insbesondere Schlangenbisse (regional unterschiedliche Venomwirkung), bestimmte Spinnen oder stark allergene Insektenkontakte. Präklinisch wird nicht erwartet, dass Einsatzkräfte „Arten sicher bestimmen“, aber es wird trainiert, verwertbare Informationen zu sichern: Foto aus sicherer Distanz, Fundort (Wiese, Stall, Wald, Wasser), Uhrzeit, Größe/Farbe/Muster, Verhalten (z. B. Schlange flüchtet, Insektennest in Baum). Diese Daten helfen der Klinik, Monitoring und Therapie zu planen. Wichtig ist: Die Informationsgewinnung darf die Sicherheit nicht kompromittieren. Kein Foto rechtfertigt eine erneute Exposition.
Ein weiterer Schwerpunkt ist das Umfeld bei Notfällen im Freien. Unwegsames Gelände, Dunkelheit, weitere Insekten, rutschige Uferbereiche oder frei laufende Tiere erhöhen das Risiko für Folgeunfälle. In der Ausbildung wird deshalb die „Einsatzlogistik“ als Teil der Medizin betrachtet: sichere Wege, klare Rollen, vorbereitetes Material, kurze Interventionszeiten, dann Transport. Wenn Stabilisierung und Transport konkurrieren, gilt die Regel: minimal stabilisieren, dann zügig in eine geeignete Klinik. Für kleine Hunde und Katzen werden Wärmeschutz und stressarme Handhabung besonders betont, weil Hypothermie und Atemdekompensation schnelle sekundäre Risiken darstellen. Sauerstoffgabe wird als „low risk, high benefit“ vermittelt, wenn Atemarbeit erhöht ist, Schleimhäute auffällig sind oder eine systemische Reaktion vermutet wird.
Die Dokumentation ist Teil der Therapie, weil Biss- und Stichnotfälle häufig verzögert eskalieren. Viele Verschlechterungen entstehen nicht sofort, sondern über Minuten bis Stunden: zunehmendes Ödem, progressiver Schmerz, toxische Effekte, fortschreitender Schock oder Atemprobleme. Deshalb werden Zeitpunkte konsequent erfasst: Zeitpunkt der Exposition (wenn bekannt), Beginn der Symptome, Zeitpunkt der ersten Maßnahmen, Reaktion auf Maßnahmen und Trend der Vitalparameter (Puls, Atemfrequenz, Schleimhautfarbe, CRT, Temperatur, Bewusstsein). In der Ausbildung wird hierfür ein einfacher Verlaufstakt trainiert: Befunde erheben → Maßnahme durchführen → Wirkung prüfen → dokumentieren → nächste Entscheidung treffen. Diese Re-Evaluation reduziert „Tunnelblick“ und verbessert Patientensicherheit.
Kommunikation mit Haltern ist in diesem Kapitel ausdrücklich als medizinischer Wirkfaktor definiert. Hektik und „Hausmittel“ sind häufige Fehlerquellen: Wunden ausdrücken, aussaugen, einschneiden, unkontrolliert kühlen, Alkohol/Öle auftragen oder eigenmächtig Medikamente geben. Präklinisch wird daher geübt, Halter klar anzuleiten: Tier ruhig halten, weitere Exposition verhindern, keine Experimente, Verpackungen/Informationen sichern (z. B. Insektizid, Köder, Pflanzenreste), bekannte Allergien, Vorerkrankungen und laufende Medikamente nennen. Eine ruhige, strukturierte Ansprache senkt Stress, reduziert Bissrisiko und beschleunigt den Transport.
Die Übergabe an die Klinik wird als letzter, aber entscheidender Schritt des präklinischen Managements verstanden. Eine strukturierte Übergabe umfasst: (1) Mechanismus (Hundebiss, Katzenbiss, Insektenstich, Schlangenverdacht, Amphibienkontakt), (2) Lokalisation und Art der Wunde (Punktionswunde, Riss, Quetschung), (3) Blutung und Verbandtechnik, (4) Atemmuster und Hinweise auf Thoraxbeteiligung, (5) Schmerzverhalten und neurologische Zeichen, (6) systemische Zeichen (Dyspnoe, Kollaps, Schleimhautveränderungen, Erbrechen), (7) Vitalparameter inklusive Trend, (8) Zeitlinie (Exposition, Beginn, Maßnahmen), (9) vermutete Spezies/Foto/Fundort bei toxischer Exposition und (10) besondere Risiken (kleines Tier, Hypothermie, bekannte Allergien). Das Ausbildungsziel ist, dass die Klinik nicht „nur eine Wunde“ übernimmt, sondern ein klar beschriebenes Risikoprofil mit Verlauf.
Didaktisch wird dieses Kapitel als wiederholbarer Ablauf trainiert: Lage beurteilen → Risiko begrenzen → Patient nach ABCDE stabilisieren → Verlauf engmaschig reevaluieren → strukturiert übergeben und transportieren. Der Kern ist die frühe Entscheidung: Bei systemischen Zeichen keine Beobachtung „zu Hause“, sondern sofortige Klinikversorgung. Präklinische Tierrettung gewinnt Zeit und verhindert Verschlimmerung – sie ersetzt keine Chirurgie, keine Antivenomtherapie und keine intensivmedizinische Überwachung, aber sie entscheidet häufig darüber, ob der Patient diese definitive Versorgung überhaupt stabil erreicht.

Insektenstiche und -bisse (Bienen, Wespen, Hornissen, einige Spinnenarten) gehören zu den häufigsten „kleinen“ Einsatzanlässen – und gleichzeitig zu den Situationen, in denen sich innerhalb weniger Minuten ein lebensbedrohlicher Notfall entwickeln kann. Präklinisch reicht das Spektrum von harmlosen Lokalreaktionen bis zur schweren systemischen Reaktion (Anaphylaxie) oder zu kritischen Atemwegsproblemen durch Ödeme im Maul-Rachen-Bereich. Didaktisch wird daher zuerst ein klares Zielbild vermittelt: Nicht die Einstichstelle ist entscheidend, sondern die Frage, ob der Patient stabil bleibt (lokal begrenztes Geschehen) oder ob sich ein systemischer Verlauf abzeichnet. Diese Unterscheidung steuert Priorität, Zeitkritik und Transportdringlichkeit. Parallel gilt immer Eigenschutz: Schwärme, Nester in Bodennähe oder aggressiv verteidigende Insekten können das Team gefährden. Eine sichere Annäherung, das Verlassen des Gefahrenbereichs und das Vermeiden unnötiger Reize haben Vorrang, bevor mit Untersuchung und Behandlung begonnen wird.
Die lokale Reaktion ist in der Regel durch Schmerz, Rötung, Erwärmung und Schwellung gekennzeichnet. Pathophysiologisch handelt es sich um eine lokale Entzündung mit Mediatorenfreisetzung; bei manchen Tieren kommt eine ausgeprägte Mastzellreaktion hinzu. Lokalreaktionen sind häufig unangenehm, aber nicht automatisch gefährlich. Entscheidend wird der anatomische Ort: Stiche im Kopfbereich, insbesondere im Maul-Rachen-Bereich (typisch nach „Schnappen“ nach einer Wespe), sind präklinisch als potenziell kritisch einzustufen, weil ein Ödem der Zunge, des Rachens oder des Larynx den Atemweg rasch verengen kann. Auch Stiche an der Nasenregion können bei ohnehin engen Atemwegen (Brachyzephalie) schnell zu relevanter Atemarbeit führen. Zusätzlich erhöht eine hohe Stichzahl das Risiko: Multiple Stiche bedeuten eine größere Mediatorlast und können neben der allergischen Komponente auch toxische Effekte und Kreislaufbelastung begünstigen. Bei Spinnenbissen ist das klinische Bild sehr variabel; im präklinischen Rahmen geht es nicht um „Artenkunde“, sondern um Mustererkennung: Schmerz, progressive Schwellung, auffällige Kreislaufzeichen, neurologische Auffälligkeiten oder rasche Verschlechterung bedeuten hohe Priorität und Klinikzuführung.
Der zentrale Ausbildungsfokus ist das frühe Erkennen einer Anaphylaxie. Diese muss nicht mit einem sichtbaren Hautausschlag beginnen. Bei Hund und Katze können gastrointestinale Symptome (plötzliches Erbrechen, Diarrhö, Hypersalivation) frühe Warnzeichen sein, gefolgt von Schwäche, Tachykardie, Hypotonie, blassen Schleimhäuten, verlängerter Rekapillarisierungszeit und im Verlauf Kollaps. Atemwegszeichen reichen von mildem Stridor bis zur schweren Dyspnoe; zusätzlich können Urtikaria, Gesichtsschwellung und generalisiertes Ödem auftreten. Didaktisch wird betont: Anaphylaxie ist eine Zeitkritik-Diagnose. Wer zu lange „beobachtet“, verliert das Therapiefenster. Präklinisch richten sich die Maßnahmen strikt nach ABCDE. Unter A/B stehen Atemwegsschutz, frühzeitige Sauerstoffgabe und eine stressarme Lagerung im Vordergrund. Jede unnötige Manipulation am Maul erhöht Stress, Atemarbeit und Bissrisiko. Unter C werden Schockzeichen konsequent gesucht (Pulsqualität, Schleimhautfarbe, CRT, Extremitätentemperatur, Bewusstsein) und die Transportpriorität hoch gesetzt. Medikamentöse Therapie (z. B. Adrenalin, Antihistaminika, Glukokortikoide, Volumenstrategien) gehört in vielen Systemen in tierärztliche Verantwortung oder muss zumindest tierärztlich angeleitet werden; präklinisch ist die Kernleistung die frühe Erkennung, sichere Stabilisierung, schnelle Voranmeldung und zügige Klinikzuführung.
Konkrete Vor-Ort-Maßnahmen werden in der Ausbildung als „low risk, high benefit“ vermittelt. Wenn ein Bienenstachel sichtbar ist, wird er mechanisch entfernt (abstreifen oder seitlich abheben), ohne die Giftdrüse zu quetschen; Pinzetten-„Zupfen“ mit Druck auf den Stachel wird vermieden. Bei Wespen/Hornissen bleibt meist kein Stachel zurück; hier steht das Entfernen aus dem Gefahrenbereich und die Symptomkontrolle im Vordergrund. Lokal kann eine kühle Kompresse kurzzeitig schmerzlindernd wirken, ersetzt aber niemals die Beurteilung auf systemische Zeichen. Bei Maul-Rachen-Stichen gilt: keine minutenlange „Suche“ im Maul bei unruhigem Tier, kein aggressives Spülen, keine riskanten Halteversuche. Stattdessen: Reizarmut, Atemweg/Atmung priorisieren, Sauerstoff wenn verfügbar, Wärmeschutz (insbesondere bei kleinen Tieren oder nassem Fell), und sofortiger Transport. Bei multiplen Stichen wird die Zeitlinie engmaschig überwacht, weil Verschlechterungen verzögert auftreten können. Praktische Aspirationsprophylaxe ist relevant, da Übelkeit und Erbrechen im Rahmen systemischer Reaktionen häufig sind: Kopfposition anpassen, saugfähige Unterlage, regelmäßige Re-Evaluation in kurzen Intervallen.
Typische Fehlerquellen werden explizit trainiert, weil sie im Einsatzalltag sehr häufig sind. Eine häufige Fehlentscheidung ist das „Abwarten“, weil der Stich klein wirkt oder die Hautöffnung unauffällig ist. Weitere Fehler sind Aktionismus ohne Nutzen: an der Einstichstelle „herumstochern“, Wunden ausdrücken oder aussaugen, großflächig einschneiden, unkontrolliert kühlen oder Hausmittel auftragen. Solche Maßnahmen erhöhen Schmerz, Stress, Infektionsrisiko und kosten Zeit, ohne die Prognose zu verbessern. Ebenfalls problematisch ist ungezielte Medikamentengabe ohne tierärztliche Anleitung. In der Ausbildung wird daher ein einfacher Entscheidungsrahmen genutzt: Lokalreaktion ohne systemische Zeichen → kurzzeitig symptomorientiert stabilisieren, beobachten im Minutenraster, Klinikberatung/Transport je nach Verlauf und Risikoprofil; jede Systemreaktion oder jedes Atemwegszeichen → sofortige Klinikversorgung mit Voranmeldung. Re-Evaluation ist Pflicht: Schleimhautfarbe, CRT, Puls, Atemmuster, Bewusstsein, Ausmaß der Schwellung und die Dynamik der Symptome werden dokumentiert. Gerade bei kleinen Hunden und Katzen kommen sekundäre Risiken hinzu: rasche Hypothermie, schnelle Atemdekompensation und hohe Stressanfälligkeit. Deshalb werden Wärmeschutz, ruhige Umgebung und frühzeitige Sauerstoffgabe als Standardkompetenzen gelehrt.
Kommunikation mit Haltern ist ein medizinischer Faktor und wird in diesem Kapitel ausdrücklich geübt. Halter sollen klare, kurze Anweisungen erhalten: Tier ruhig halten, weitere Exposition verhindern (Bereich verlassen, Nestnähe meiden), keine Experimente und keine „Hausmittel“, relevante Informationen sofort bereitstellen (Zeitpunkt, Anzahl der Stiche, bekannte Allergien, Medikamente, Vorerkrankungen). Die Dokumentation folgt einem festen Muster und erleichtert die Klinikaufnahme: Zeitpunkt und vermutete Spezies, Anzahl und Lokalisation der Stiche, erste Symptome, Verlauf, Vitalparameter-Trend, durchgeführte Maßnahmen (Sauerstoff, Kühlung lokal, Stachelentfernung, Lagerung) und Reaktion darauf. Die Praxisregel bleibt dabei unverändert: Jede Maßnahme muss einen klaren Nutzen haben und darf ABCDE nicht verzögern. Wenn Stabilisierung und Transport konkurrieren, gilt: minimal stabilisieren – dann ohne Zeitverlust in eine geeignete Klinik.
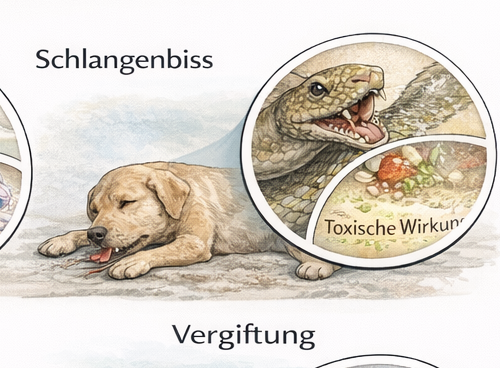
Schlangenbisse sind in der präklinischen Tierrettung insgesamt selten, aber hochrelevant, weil sie drei typische Problemdimensionen kombinieren: starke Zeitkritik, große Unsicherheit über den tatsächlichen Giftkontakt und eine hohe „Mythenlast“ in der Bevölkerung. Genau diese Mischung führt häufig zu Fehlentscheidungen (Tourniquet, Einschneiden, Aussaugen, „Kühlen bis zum Einfrieren“), die den Schaden vergrößern oder wertvolle Zeit verlieren lassen. In der Ausbildung wird deshalb von Beginn an eine klare Leitlinie gesetzt: Präklinisch zählt nicht „Heldentum“, sondern ein sicherer Ablauf mit minimaler Manipulation, konsequenter ABCDE-Logik, engmaschiger Verlaufskontrolle und schneller Klinikzuführung. Antivenom/Antiserum ist eine klinische Maßnahme, die Monitoring und Therapieoptionen (z. B. Kreislaufstabilisierung, Analgesie, Atemwegsmanagement, Gerinnungsdiagnostik) voraussetzt. Präklinisch ist der größte Beitrag zur Prognose fast immer die Zeitverkürzung bis zur geeigneten Versorgung – bei gleichzeitigem Vermeiden iatrogener Schäden.
Didaktisch wird das Thema zuerst über Grundbegriffe strukturiert: Schlangengifte können – abhängig von Art und Region – primär hämotoxisch (Koagulopathie/Blutungsneigung), neurotoxisch (paresen, Atemdepression), zytotoxisch (lokale Nekrose, Gewebszerstörung) oder gemischt wirken. Für Einsatzkräfte ist nicht entscheidend, das „toxikologische Lexikon“ auswendig zu können, sondern gefährliche Muster zu erkennen und daraus die richtigen Prioritäten abzuleiten. Die klinische Dynamik ist variabel: Lokale Zeichen wie Schmerz, Punktionsstellen, Schwellung und Hämatom können früh auftreten, systemische Zeichen (Schock, Blutungsneigung, neurologische Ausfälle) hingegen verzögert. Zusätzlich ist nicht jeder „Biss“ automatisch ein envenomierter Biss: Trockene Bisse sind möglich, ebenso Verwechslungen mit Dornen, Insektenstichen oder traumatischen Hautverletzungen. Für die präklinische Praxis heißt das: Jede Unsicherheit wird im Zweifel als potenziell gefährlich behandelt, aber ohne Aktionismus. Man stabilisiert, überwacht und transportiert – statt „zu beweisen“, dass es wirklich Gift war.
Der präklinische Ablauf beginnt mit der Lagebeurteilung und dem Eigenschutz. Ein Schlangenbiss ist häufig ein Outdoor-Ereignis: unwegsames Gelände, schlechte Sicht, unruhige Halter, weitere Tiere in der Umgebung und das Risiko, dass die Schlange noch in der Nähe ist. Erste Regel: Kein Versuch, die Schlange zu fangen oder zu töten. Der Eigenschutz geht vor – auch weil eine verletzte Einsatzkraft den gesamten Einsatz gefährdet. Praktisch bedeutet das: Abstand halten, Umfeld sichern, alle Beteiligten aus dem Gefahrenbereich entfernen, Tiere anleinen oder sichern, Handschuhe anlegen und erst dann den Patienten aufnehmen. Wenn der Halter die Schlange fotografieren kann, dann ausschließlich aus sicherer Distanz, ohne Annäherung und ohne Zeitverlust. Alternativ reicht eine grobe Beschreibung (Größe, Färbung, Muster, Fundort, Tageszeit, Region). Diese Information kann der Klinik helfen, ist aber niemals wichtiger als Stabilisierung und Transport.
Nach dem Eigenschutz folgt ABCDE. Auch wenn Schlangenbisse oft „lokal“ beginnen, dürfen A und B nicht unterschätzt werden: Angst, Schmerz und Stress erhöhen Atemarbeit und Sauerstoffverbrauch; bei neurotoxischen Komponenten sind Lähmungen und Atemdepression möglich. Unter A wird geprüft, ob der Atemweg frei ist und ob Speichel/Erbrechen Aspirationsrisiken erzeugen. Unter B werden Atemmuster, Atemfrequenz, Atemarbeit und Schleimhautfarbe beurteilt; Sauerstoffgabe ist bei Dyspnoe, blassen Schleimhäuten oder deutlicher Stresssymptomatik ein klassischer low-risk/high-benefit Schritt. Unter C werden Pulsqualität, Herzfrequenz, CRT, Extremitätentemperatur und Bewusstseinslage bewertet – mit Fokus auf Schockzeichen. Unter D wird auf neurologische Auffälligkeiten geachtet (Ataxie, Schwäche, veränderte Pupillenreaktion, abnehmende Reaktivität), die bei toxischen Verläufen oder sekundär durch Hypoperfusion auftreten können. Unter E erfolgt die gezielte Gesamtschau inklusive Temperaturmanagement: kleine Hunde und Katzen kühlen schnell aus, besonders wenn sie ruhiggestellt, getragen und im Freien versorgt werden. Wärmeschutz ist daher keine „Komfortmaßnahme“, sondern Teil der Schockprävention.
Das präklinische Kernprinzip beim Schlangenbiss lautet: Bewegung minimieren. Je weniger Muskelpumpe und körperliche Aktivität, desto geringer ist potenziell die systemische Verteilung des Venoms. Daher wird das Tier nicht „laufen gelassen“, auch nicht „nur bis zum Auto“. Stattdessen: tragen, auf Tragehilfe/Board umlagern oder in einer Decke als Trageschlinge transportieren. Die betroffene Extremität wird möglichst ruhig gelagert und vor weiteren Stößen geschützt. Eine „perfekte“ Schienung ist nicht das Ziel; entscheidend ist, unnötige Manipulation zu vermeiden. Gleichzeitig wird vermittelt, dass man keine aggressiven Maßnahmen an der Bissstelle vornimmt: nicht ausdrücken, nicht massieren, nicht aussaugen, nicht einschneiden. Diese Interventionen erhöhen Gewebeschaden, Blutungsrisiko, Infektionsrisiko und kosten Zeit. Auch Tourniquets sind kontraindiziert: Sie können Ischämie und Nekrose verstärken und führen beim Lösen zu riskanten „Bolus“-Effekten. Starke Kühlung/Eispack direkt auf die Stelle ist ebenfalls nicht Standard: Sie kann Gewebeschaden verschlimmern und Stress erhöhen; lokale moderate Kühlung mag als Analgesieersatz erscheinen, darf aber niemals Transport und Monitoring verdrängen.
Wundmanagement folgt einem Minimalprinzip: sterile/saubere Abdeckung, kein Auswaschen, keine „Wundtoilette“ im Gelände. Der Fokus liegt auf Schutz und Dokumentation. Wenn es ohne Zeitverlust möglich ist, kann die Progression lokaler Schwellung markiert werden (z. B. mit einem Stift am Rand des Ödems) und mit Uhrzeit versehen. Diese Maßnahme ist nur sinnvoll, wenn sie wirklich schnell erfolgt und nicht zu Diskussionen oder Verzögerungen führt. Entscheidend ist die Verlaufskontrolle: Viele klinische Verschlechterungen entstehen verzögert. Daher wird in der Ausbildung die Re-Evaluation im Minutenraster trainiert, insbesondere in den ersten 30–60 Minuten nach Exposition. Dabei werden Vitalparameter nicht nur einmal erhoben, sondern als Trend dokumentiert: Puls, Atemfrequenz, Schleimhautfarbe, CRT, Bewusstsein, Schmerzverhalten, Temperatur und – falls praktikabel – Ausmaß der Schwellung. Trenddaten sind für die Klinik oft wertvoller als ein einzelner „Momentwert“, weil sie die Dynamik (stabil vs. progredient) abbilden.
Ein weiterer Schwerpunkt ist die saubere Trennung zwischen lokalen und systemischen Reaktionen. Lokale Zeichen (Schmerz, Ödem, Hämatom, lokale Nekrose) sind ernst zu nehmen, können aber ohne Systemzeichen zunächst „nur“ lokale Manifestationen sein. Systemische Zeichen (Dyspnoe, Hypotonie/Schock, Kollaps, Blutungszeichen, neurologische Ausfälle, rasch zunehmende Apathie) bedeuten hingegen höchste Priorität: keine Beobachtung zu Hause, kein Abwarten, kein „wir schauen mal“. Dieses Prinzip der frühen Entscheidung wird konsequent trainiert, weil es die Prognose verbessert und riskante Verzögerungen verhindert. Gleichzeitig wird vermittelt: Auch bei scheinbar mildem Beginn ist die Transportpriorität in der Regel hoch, weil Antivenom, Analgesie, Gerinnungsdiagnostik, Infusionstherapie und ggf. Atemwegssicherung klinische Ressourcen erfordern.
Kommunikation mit Haltern ist bei Schlangenbissen besonders wichtig, weil Mythen und Ratschläge aus dem Internet häufig „laut“ werden. Einsatzkräfte geben deshalb klare, kurze Anweisungen: Tier ruhig halten, nicht laufen lassen, keine Hausmittel, keine Manipulation an der Wunde, keine Tourniquets, keine Schnitte, keine Sauger. Der Halter wird eingebunden, aber kontrolliert: Er kann beim Tragen helfen, Unterlagen bereitstellen, Zeitpunkte nennen und – falls sicher möglich – Verpackungen/Informationen liefern (Region, Umgebung, Sichtung). Gleichzeitig werden wichtige Anamnesepunkte abgefragt: bekannte Vorerkrankungen, Medikamente (z. B. Gerinnungshemmer), vorherige allergische Reaktionen, Gewicht/Alter. Bei Mehrtierhaushalten wird der Bereich gesichert, um weitere Expositionen zu vermeiden. Bei Einsätzen im Freien wird zusätzlich auf Team- und Umgebungsrisiken geachtet: Dunkelheit, unübersichtlicher Waldboden, weitere Insekten, rutschiger Untergrund – diese Faktoren beeinflussen Transporttechnik und Zeitplanung.
Die strukturierte Übergabe an die Klinik folgt einem festen Format, damit diagnostische und therapeutische Entscheidungen schnell getroffen werden können. Eine vollständige Übergabe enthält: (1) vermutetes Ereignis (Schlangenbissverdacht, Sichtung ja/nein), (2) Zeitpunkt der Exposition und Zeit seit Exposition, (3) Lokalisation (welche Extremität, welche Region), (4) lokale Dynamik (Schwellung/Schmerz, Markierungen mit Uhrzeit), (5) aktuelle Symptome und deren Verlauf (stabil vs. progredient), (6) Vitalparameter und Trend (Puls, AF, Schleimhautfarbe, CRT, Bewusstsein, Temperatur), (7) präklinische Maßnahmen (Tragen statt Laufen, Abdeckung, O2, Wärmeschutz), (8) besondere Risiken (kleines Tier, Brachyzephalie, Vorerkrankungen, Medikamente). Zusätzlich – wenn vorhanden – Spezieshinweise (Foto/Beschreibung, Region) ausdrücklich als „unsicher“ kennzeichnen, damit die Klinik die Information richtig einordnet. Die Leitbotschaft bleibt: Antivenom ist klinisch; präklinisch zählt sichere, schnelle, trendbasierte Übergabe ohne iatrogene Zusatzschäden.

Zecken und andere Ektoparasiten (z. B. Flöhe, Milben, Läuse, Haarlinge) sind in der präklinischen Tierrettung ein Sonderthema: Sie führen in der Regel nicht zum akuten Kreislaufstillstand wie schwere Traumen oder Toxine, sind aber trotzdem einsatzrelevant, weil sie (1) als Vektoren für Infektionserreger dienen können, (2) lokale Entzündungen, Sekundärinfektionen oder allergische Reaktionen auslösen und (3) durch falsche Entfernung oder unsachgemäße „Hausmittel“ zusätzliche Schäden begünstigen. Didaktisch wird deshalb vermittelt: Ektoparasiten sind selten der Grund für einen Notfalltransport – aber sie können ein wichtiger Befund im Kontext eines Notfalls sein (z. B. immungeschwächte Tiere, stark geschwächte Tiere, anämische Tiere, neurologische Symptome) oder ein Anlass für strukturierte Beratung, Dokumentation und gezielte tierärztliche Abklärung. Entscheidend ist die saubere Trennung zwischen Routine-Management (korrekte Entfernung, Beobachtung, Prävention) und Notfall-Management (ABCDE bei systemischen Zeichen, rasche Klinikzuführung bei Verdacht auf schwere Reaktion oder neurologische Beteiligung).
Die Ausbildung beginnt mit dem Grundsatz: Entfernen ja – aber kontrolliert, reproduzierbar und ohne „chemische Experimente“. Bei Zecken ist das Ziel nicht „perfekt kosmetisch“, sondern eine möglichst vollständige Entfernung des Stechapparats bei minimaler Manipulation. Ungeeignet sind Öle, Klebstoffe, Nagellack, Alkohol oder das „Ersticken“ der Zecke. Diese Methoden erhöhen den Stress der Zecke und können die Speichelabgabe fördern; sie verlängern außerdem die Manipulationszeit und führen häufig dazu, dass die Zecke abreißt oder zerquetscht wird. Eine saubere Technik nutzt geeignetes Werkzeug (Zeckenhaken, Zeckenschlinge, feine Pinzette). Didaktisch wird ein klarer Ablauf trainiert: (1) Fell scheiteln und Einstichstelle sichtbar machen, (2) Werkzeug möglichst hautnah ansetzen, (3) Zecke am Kopf-/Mundwerkzeugbereich erfassen – nicht am prallen Hinterleib, (4) gleichmäßig und kontrolliert ziehen bzw. mit Haken hebelnd lösen, (5) anschließend Einstichstelle inspizieren und sauber dokumentieren. Bei Pinzetten gilt: möglichst parallel zur Haut arbeiten und die Zecke nicht quetschen. Der Kraftaufwand soll klein bleiben; wenn die Zecke „festsitzt“, wird die Position korrigiert, nicht stärker geruckt. Nach Entfernung kann die Stelle – sofern verfügbar – mild gereinigt werden, ohne aggressives Schrubben. Ein „Aufkratzen“ oder „Ausoperieren“ vor Ort ist nicht Teil der präklinischen Kompetenz, weil es Gewebe verletzt und Infektionsrisiken erhöht.
Ein wichtiger Ausbildungsinhalt ist die Beurteilung der Einstichstelle und die Entscheidung, wann ein Tierarztkontakt empfohlen wird. Lokalreaktionen können normal sein: geringe Rötung, leichter Juckreiz, minimale Schwellung. Warnzeichen sind hingegen: zunehmende Schwellung, deutlicher Schmerz, Wärme, Eiteraustritt, großflächige Rötung, nässende Dermatitis oder ein deutliches Hämatom. Wenn der Stechapparat teilweise in der Haut verbleibt, wird nicht „herumgestochert“. In der Praxis wird das als Fremdkörperreaktion betrachtet: Häufig stößt der Körper kleine Reste selbst ab oder kapselt sie ab; eine invasive Entfernung kann mehr Schaden anrichten als Nutzen bringen. Bei stark entzündeter Stelle, bei Tieren mit Gerinnungsstörungen oder bei sehr empfindlichen Lokalisationen (Augenlider, Lippen, Gehörgang, Zwischenzehenbereich) ist die Empfehlung: tierärztliche Kontrolle, nicht improvisierte „OP“ im Feld.
Präklinisch relevant wird das Thema Zecke vor allem dann, wenn Symptome über das Lokale hinausgehen. Die Ausbildung betont daher die Unterscheidung zwischen lokalen und systemischen Reaktionen: Lokale Zeichen sind Schmerz, Ödem, Rötung oder Juckreiz an der Einstichstelle. Systemische Zeichen sind hingegen Apathie, Fieber, deutliche Schwäche, Kollaps, Dyspnoe, Erbrechen/Diarrhö, neurologische Auffälligkeiten (Ataxie, Paresen) oder Zeichen eines Schocks. Bei systemischen Zeichen gilt: kein „Abwarten zu Hause“, sondern strukturierte Abklärung und je nach Schweregrad Transport. Wichtig ist dabei: Auch wenn Zecken vorrangig als Vektoren für Infektionen bekannt sind, entwickeln sich die meisten übertragungsbedingten Erkrankungen nicht innerhalb von Minuten. Akute Verschlechterungen nach Zeckenbefall sind deshalb differenzialdiagnostisch zu prüfen: War das Tier überhitzt? Hat es ein Trauma? Gibt es eine Vergiftung? Liegt eine anaphylaktische Reaktion auf einen Stich (z. B. Insekt) vor? Oder handelt es sich um eine andere akute Erkrankung, die zufällig gleichzeitig entdeckt wurde? Das didaktische Ziel ist, die Zecke nicht zur „Erklärung für alles“ zu machen, aber den Befund auch nicht zu ignorieren.
Ein seltenes, aber im Training bewusst angesprochenes Risiko ist die Zeckenparalyse, die in bestimmten Regionen durch neurotoxische Speichelkomponenten einzelner Zeckenarten ausgelöst werden kann. Sie ist kein Standardereignis in Mitteleuropa, wird aber als Prinzip gelehrt: Wenn ein Tier nach Zeckenbefall neurologische Schwäche zeigt (v. a. aufsteigende Paresen, unsicherer Gang, reduzierte Reflexe) oder Atemprobleme entwickelt, dann wird ABCDE priorisiert und eine zügige Klinikversorgung organisiert. Die präklinische Rolle ist hier nicht „Diagnose beweisen“, sondern: Atemweg und Atmung sichern, Stress reduzieren, Wärmemanagement betreiben und Transport. Im Zweifel gilt: Lieber einmal zu früh transportieren als eine respiratorische Dekompensation zu spät zu erkennen.
Besondere Aufmerksamkeit gilt dem Eigenschutz und der Hygiene. Zecken können bei der Entfernung auf Handschuhe oder Kleidung gelangen; außerdem besteht (je nach Region) ein Infektionsrisiko für Menschen. Daher wird grundsätzlich empfohlen: Handschuhe tragen, die Zecke sicher entsorgen (z. B. in einem verschließbaren Behälter), Hände desinfizieren und die Einsatzumgebung kontrollieren (Decken, Tragehilfen, Fahrzeug). Bei stark parasitierten Tieren (z. B. Flohbefall, massive Milben) kann zudem die Kontaminationskontrolle relevant sein: Decken nicht ungeprüft wiederverwenden, Transportmittel reinigen und bei Bedarf im Team kurz abstimmen, wie Material getrennt und später aufbereitet wird. Didaktisch wird betont, dass dies nicht „Pedanterie“ ist, sondern Teil des professionellen Eigenschutzes und der Qualitätssicherung.
Die Kommunikation mit Haltern ist ein zentraler Wirkfaktor, weil Zeckenentfernung häufig emotional und mit vielen Mythen belegt ist. Präklinisch wird daher eine klare, ruhige Anleitung trainiert: keine Öle, keine Klebstoffe, kein „Ersticken“, keine brennenden Streichhölzer, keine aggressiven Desinfektionsaktionen. Stattdessen: korrekte mechanische Entfernung, Beobachtung der Einstichstelle und – wenn notwendig – tierärztliche Kontrolle. In der Beratung wird außerdem die Prävention als Baustein integriert: regelmäßiges Absuchen nach Spaziergängen, saisonale Peaks berücksichtigen, Prophylaxe nach tierärztlicher Empfehlung, sowie Risikokommunikation zu typischen Biotopen (Hochgras, Waldrand, Unterholz). Wichtig ist, dass Prävention nicht moralisierend vermittelt wird, sondern als praktische Risikoreduktion. Bei Haltern, die bereits „Hausmittel“ angewendet haben (z. B. Öl), wird nicht diskutiert, sondern der Fokus auf das Nächste gelenkt: Zecke sachgerecht entfernen, Stelle beobachten, Symptome ernst nehmen, ggf. Klinik/Tierarzt.
Dokumentation ist bei Ektoparasiten kein Selbstzweck, sondern verbessert Verlaufskontrolle und Kommunikation. Mindestens dokumentiert werden: Datum/Uhrzeit der Entfernung, Lokalisation am Körper, Anzahl (bei Mehrfachbefall grobe Größenordnung), Zustand der Stelle (Rötung/Schwellung ja/nein) und besondere Umstände (Öl/Klebstoff angewendet, Zecke abgerissen, Tier stark gestresst). Ein Foto kann hilfreich sein, wenn es ohne Aufwand möglich ist. Wenn das Tier systemische Zeichen zeigt oder der Halter eine tierärztliche Abklärung plant, sind diese Informationen wertvoll, weil sie Verlauf und Differenzialdiagnosen strukturieren. Bei Mehrfachbefall oder starkem Juckreiz wird zudem auf Sekundärprobleme hingewiesen (Selbsttrauma, Hot Spots, sekundäre bakterielle Dermatitis), ohne dass präklinisch „Therapieexperimente“ durchgeführt werden.
Didaktisch wird das Thema in einen wiederholbaren Einsatzablauf eingebettet, der auch für andere Kapitel gilt: Lage beurteilen → Risiko begrenzen → Patient beurteilen (ABCDE bei systemischen Zeichen) → Maßnahme mit klarer Nutzenbegründung → Re-Evaluation → strukturierte Übergabe/Empfehlung. Das schützt vor Aktionismus. Typische Fehlentscheidungen sind: hektisches Herausreißen ohne Werkzeug, Quetschen der Zecke, chemische „Tricks“, aggressives Herumstochern an der Einstichstelle oder das Übersehen systemischer Zeichen, weil „es ja nur eine Zecke ist“. Der Qualitätsstandard lautet: sauber, ruhig, reproduzierbar – und bei Auffälligkeiten konsequent eskalieren (Tierarzt/Klinik), statt zu improvisieren.

Amphibien (z. B. Kröten) und einige Reptilien können toxische Haut- oder Drüsensekrete abgeben, die insbesondere bei oralem Kontakt (Lecken, Beißen, Tragen im Maul) zu akuten klinischen Symptomen führen. Anders als bei klassischen Bissverletzungen steht hier weniger das mechanische Trauma im Vordergrund, sondern die rasche Aufnahme lipophiler Toxine über die Maulschleimhaut. In der präklinischen Ausbildung wird deshalb klar vermittelt: Der kritischste Zeitraum sind oft die ersten Minuten nach Kontakt. Ziel ist es, die Exposition zu unterbrechen, die Resorption zu begrenzen, früh systemische Zeichen zu erkennen und den Transport in eine geeignete Klinik ohne Verzögerung einzuleiten.
Typische Frühzeichen nach Kontakt mit Krötensekreten sind massiver Speichelfluss, Schaumbildung im Maul, Würgen, Erbrechen, Unruhe und starkes Kopfschütteln. Je nach Toxin und aufgenommener Menge können Ataxie, Tremor, Krampfanfälle sowie kardiovaskuläre Veränderungen auftreten. Einige Amphibientoxine wirken kardiotoxisch und können Arrhythmien auslösen; andere führen primär zu neurologischer Übererregung. Das klinische Bild ist daher nicht einheitlich. Für die präklinische Praxis bedeutet das: Nicht „diagnostizieren“, sondern Muster erkennen und systematisch nach ABCDE priorisieren.
Der erste Schritt ist immer das Unterbrechen der Exposition. Das Tier wird vom Objekt getrennt; Halter werden angewiesen, keine weiteren Manipulationen vorzunehmen. Eigenschutz ist zu beachten, da toxische Sekrete auch Haut- oder Schleimhautreizungen beim Menschen verursachen können. Handschuhe sind Standard. Wenn das Tier noch Kontakt zum Toxin hat (z. B. Sekret im Maul), kann – sofern sicher möglich – eine vorsichtige Maulspülung erfolgen. Dabei gelten klare Regeln: kein Einflößen großer Flüssigkeitsmengen, kein Zwang, keine Gewalt, kein Hochhalten des Kopfes mit Aspirationsrisiko. Stattdessen wird mit moderatem Wasserstrahl (z. B. aus Spritze ohne Nadel oder Flasche) seitlich ins Maul gespült, sodass Flüssigkeit abfließen kann. Ziel ist Verdünnung und Entfernung des oberflächlichen Toxins – nicht eine „perfekte Reinigung“. Wenn das Tier stark unruhig ist oder Aspirationsgefahr besteht, wird auf riskante Spülversuche verzichtet und der Transport priorisiert.
Nach Unterbrechung der Exposition folgt die strukturierte ABCDE-Beurteilung. Unter A/B stehen Atemweg und Atmung im Fokus: Speichelfluss und Erbrechen erhöhen das Aspirationsrisiko, Unruhe steigert die Atemarbeit. Atemfrequenz, Atemmuster, Schleimhautfarbe und eventuelle Stridorzeichen werden beurteilt. Sauerstoffgabe ist bei Dyspnoe, Zyanose, starkem Stress oder neurologischer Beeinträchtigung ein sinnvoller, risikoarmer Schritt. Unter C werden Pulsqualität, Herzfrequenz, Rekapillarisierungszeit und Bewusstsein kontrolliert. Bei auffälligen Herzfrequenzen (stark tachykard oder bradykard) oder unregelmäßigem Puls wird eine kardiale Beteiligung vermutet und die Transportpriorität erhöht. Unter D wird der neurologische Status erfasst: Reagibilität, Koordination, Tremor, Krampfbereitschaft. Unter E erfolgt Wärmemanagement, da kleine Hunde und Katzen bei Stress, Nässe oder längerer Versorgung im Freien rasch auskühlen können. Hypothermie verschlechtert die Kreislaufstabilität und die Medikamentenwirkung.
Didaktisch wird betont, dass „Toxinexposition“ nicht automatisch „Antidot“ bedeutet. Für viele Amphibientoxine existiert kein spezifisches Antidot; die Therapie ist überwiegend symptomatisch und supportiv (Antiemetika, Antikonvulsiva, Antiarrhythmika, Infusionstherapie, Monitoring). Daraus folgt für die Präklinik: Zeit ist der entscheidende Faktor. Jede Maßnahme muss einen klaren Nutzen haben und darf ABCDE oder den Transport nicht verzögern. Wenn Stabilisierung und Transport konkurrieren, gilt: minimal stabilisieren und zügig in eine geeignete Klinik. Ein häufiger Fehler ist übermäßiger Aktionismus – langwieriges Spülen, „Hausmittel“, Versuch, Erbrechen auszulösen oder eigenmächtige Medikamentengabe ohne tierärztliche Anleitung. Diese Maßnahmen erhöhen Stress, Aspirationsrisiko und Zeitverlust.
Ein weiterer Ausbildungsbaustein ist die Unterscheidung zwischen lokalen und systemischen Reaktionen. Lokale Reaktionen beschränken sich auf Maulschleimhautreizungen, Speichelfluss und kurzfristige Übelkeit. Systemische Reaktionen umfassen Dyspnoe, Hypotonie, Kollaps, Arrhythmien, Krampf oder deutliche neurologische Veränderungen. Diese Differenzierung steuert die Dringlichkeit. Bei systemischen Zeichen wird keine häusliche Beobachtung empfohlen, sondern eine sofortige Klinikversorgung eingeleitet. Viele Verschlechterungen können sich innerhalb kurzer Zeit entwickeln; deshalb wird eine engmaschige Reevaluation im Minutenraster trainiert, insbesondere in der Frühphase nach Kontakt.
Die Dokumentation ist integraler Bestandteil der Therapie. Erfasst werden Zeitpunkt des Kontakts (wenn bekannt), Art des Kontakts (Lecken, Beißen, längeres Tragen im Maul), beobachtete Symptome, Verlauf seit Exposition, durchgeführte Spülung (ja/nein, Dauer) und aktuelle Vitalparameter. Wenn möglich, kann eine Beschreibung oder ein Foto des Tieres/Amphibiums hilfreich sein – jedoch nur ohne Gefährdung. Diese Informationen unterstützen die Klinik bei Monitoring- und Therapieentscheidungen.
Kommunikation mit Haltern wird strukturiert geführt: klare Anweisungen, keine Experimente, keine weiteren Manipulationen am Maul, Tier ruhig halten und Transport vorbereiten. Gleichzeitig werden relevante Informationen erhoben (Vorerkrankungen, Medikamente, bekannte Herzprobleme, Gewicht/Alter). Bei Outdoor-Einsätzen wird das Umfeld gesichert: weitere Tiere vom Bereich fernhalten, unwegsames Gelände berücksichtigen, Eigenschutz vor erneuter Exposition beachten. Auch hier gilt: Sicherheit des Teams steht gleichrangig mit Patientensicherheit.
Didaktisch wird das Kapitel in einen wiederholbaren Ablauf eingebettet: Lage beurteilen → Exposition unterbrechen → ABCDE stabilisieren → Verlauf engmaschig reevaluieren → strukturierte Übergabe → Transport. Der Kern ist die Qualität der ersten 10 Minuten: Sie begrenzen die Toxinaufnahme, erkennen früh systemische Verschlechterungen und beschleunigen den Weg zur definitiven Versorgung. Präklinische Tierrettung ersetzt keine Intensivmedizin – sie schafft die Voraussetzungen dafür.
Single-Choice: pro Frage eine richtige Antwort. Bestehensgrenze: 70%.
Ziel: Schlangenbiss-Szenario – Ruhigstellung → ABCDE/Transport → strukturierte Voranmeldung.
Ausbildungsplattform (Tier-Notruf)
Ziel: jede Minute Hitzezeit reduzieren, bevor irreversible Organschäden zunehmen.
Kapitel 6 verbindet zwei hochzeitkritische Themenfelder der präklinischen Tierrettung: Wärmenotfälle – insbesondere Hyperthermie und Hitzschlag – sowie die Grundlagen der Reanimation im Sinne des Basic Life Support (BLS). Beide Situationen sind durch eine rasche Dynamik gekennzeichnet. Innerhalb weniger Minuten können sich reversible Funktionsstörungen in irreversible Organschäden verwandeln. Gehirn, Herz, Leber und Niere reagieren empfindlich auf Sauerstoffmangel, Temperaturentgleisung und Perfusionsstörungen. Deshalb steht in diesem Kapitel nicht die theoretische Vollständigkeit, sondern strukturiertes, priorisiertes Handeln im Vordergrund.
Der erste Abschnitt behandelt Hitzeerschöpfung und Hitzschlag. Hitzeerschöpfung beschreibt eine Vorstufe mit beginnender Dehydratation, Kreislaufbelastung und noch kompensierter Temperaturerhöhung. Der Hitzschlag hingegen ist ein vital bedrohlicher Zustand, bei dem die körpereigene Thermoregulation versagt. Die Kerntemperatur steigt auf Werte, bei denen Zellproteine denaturieren, endotheliale Schäden auftreten, Gerinnungskaskaden aktiviert werden und Multiorganversagen droht. Pathophysiologisch spielen neben direkter Hitzeeinwirkung auch Entzündungsreaktionen, Endotoxinfreisetzung und Mikrothrombosierung eine Rolle. Präklinisch ist diese Kaskade nicht sichtbar, aber sie erklärt die Dringlichkeit.
Hunde sind besonders gefährdet, da sie Wärme primär durch Hecheln und begrenzte kutane Verdunstung abgeben. Brachyzephale Rassen, adipöse Tiere, ältere Tiere, Tiere mit Herz- oder Atemwegserkrankungen sowie Tiere unter Stress oder mit Maulkorb-Risiko weisen ein deutlich erhöhtes Risiko auf. Auch geschlossene Räume wie Fahrzeuge können innerhalb weniger Minuten lebensgefährliche Temperaturen erreichen. Klinisch werden starkes Hecheln, Tachykardie, gerötete oder später blasse Schleimhäute, Hypersalivation, Erbrechen, Diarrhö, Ataxie, Schwäche bis hin zum Kollaps beobachtet. In fortgeschrittenen Stadien treten Bewusstseinsstörungen, Krampfanfälle, Arrhythmien und Schock auf.
Ein wesentliches Ausbildungsziel ist die Differenzierung zwischen „überhitzt“ und „Hitzschlag“. Entscheidend sind Symptomatik, Umgebungsexposition und – sofern ohne Zeitverlust möglich – eine rektale Temperaturmessung. Werte über 40,5 °C in Kombination mit neurologischen oder kardiovaskulären Symptomen sind hochgradig verdächtig. Dennoch gilt: Die Messung darf den Therapiebeginn nicht verzögern. Die präklinische Priorität lautet: Entfernung aus der Hitzequelle, sofortiger Beginn kontrollierter Kühlung, Sauerstoffgabe nach Toleranz, stressarme Handhabung und zügiger Transport mit Voranmeldung.
Die Kühlung erfolgt bevorzugt über Verdunstung: lauwarmes Wasser auf Fell und Haut kombiniert mit Luftstrom (Ventilator, Fahrtwind). Eiskalte Wasserbäder oder aggressive Kühlmethoden sind kontraindiziert, da sie periphere Vasokonstriktion auslösen und die Wärmeabgabe reduzieren können. Kalte Packs in Leisten- und Achselregion können ergänzend eingesetzt werden, jedoch nie als alleinige Maßnahme. Wichtig ist die Kontrolle: Bei Erreichen eines Zielbereichs um 39,5 °C wird aktive Kühlung beendet, um iatrogene Hypothermie zu vermeiden. Überkühlung verschlechtert Gerinnung, Herzfunktion und Medikamentenwirkung und erhöht das Arrhythmierisiko.
Fallbeispiel: Ein Hund wird aus einem überhitzten Fahrzeug gerettet, zeigt Apathie, starkes Hecheln und eine rektale Temperatur von 41,8 °C. Maßnahmen: sofortige Verbringung in den Schatten, Beginn der Verdunstungskühlung mit Wasser und Luftstrom, ergänzende Kühlpacks an großen Gefäßregionen, Sauerstoffgabe sofern toleriert, Aspirationsschutz bei Erbrechen, strukturierte Reevaluation im Minutenabstand und Transport mit klarer Voranmeldung „Hitzschlag“.
Temperaturmanagement umfasst jedoch nicht nur Hyperthermie, sondern auch Hypothermie. Unterkühlung kann durch lange Liegezeiten, Schock, Nässe oder aggressive Kühlmaßnahmen entstehen. Hypothermie verschlechtert die Koagulation, reduziert die Myokardfunktion und erhöht die Empfindlichkeit gegenüber Arrhythmien. Präklinisch ist Wärmeschutz daher keine Nebenmaßnahme, sondern integraler Bestandteil der Stabilisierung.
Der zweite Schwerpunkt des Kapitels ist die Reanimation im Sinne des Basic Life Support. Ein Kreislaufstillstand beim Tier erfordert sofortiges, qualitativ hochwertiges Handeln. Entscheidend sind korrekte Thoraxkompressionen mit angemessener Frequenz und Tiefe, minimale Unterbrechungen und koordinierte Teamarbeit. Die Drucktiefe beträgt etwa ein Drittel der Thoraxbreite, die Frequenz liegt im Bereich von 100–120 Kompressionen pro Minute. Die Lagerung hängt vom Thoraxbau ab (seitliche oder dorsale Kompression je nach Konformation). Pausen für Beatmung oder Rhythmuskontrolle müssen kurz gehalten werden.
Das Atemwegsmanagement ist eng mit Reanimation und Hyperthermie verknüpft. Hypoxie verschlechtert die Prognose erheblich. Sauerstoffgabe ist häufig eine low-risk/high-benefit-Maßnahme. Wenn möglich, wird frühzeitig eine effektive Beatmung etabliert, jedoch ohne Kompressionsunterbrechungen unnötig zu verlängern. Die Ursachenbehandlung folgt dem Schema der reversiblen Ursachen („H’s & T’s“), beispielsweise Hypoxie, Hypovolämie, Hypothermie, Toxine oder Thrombose. Präklinisch steht die Identifikation möglicher Ursachen im Vordergrund, definitive Therapie erfolgt in der Klinik.
Teamrollen sind bei Reanimation und Wärmenotfällen essenziell. Eine Person übernimmt Kompression oder Kühlung, eine überwacht Vitalparameter, eine dokumentiert Zeiten und Maßnahmen, eine kommuniziert mit der Klinik und bereitet den Transport vor. Klare Rollenverteilung reduziert kognitive Belastung und verbessert die Maßnahmenqualität.
Reevaluation bleibt in beiden Szenarien zentral. Temperatur, Atemmuster, Herzfrequenz, Pulsqualität, Schleimhautfarbe, Kapillarfüllzeit und Bewusstsein werden in kurzen Intervallen überprüft und dokumentiert. Trends sind entscheidender als Einzelwerte. Eine strukturierte Übergabe an die Klinik umfasst Expositionsdauer, gemessene Temperaturen, Zeitpunkte der Maßnahmen, Verlauf unter Kühlung oder Reanimation sowie aktuelle Vitalparameter.
Die häufigsten Fehler bei Wärmenotfällen sind: zu aggressive Kühlung, verspätetes Beenden der Kühlung, fehlende Atemwegssicherung, unzureichender Wärmeschutz bei Hypothermie und verzögerter Transport. Bei Reanimation sind es unzureichende Kompressionstiefe, zu lange Pausen, mangelnde Teamkoordination und fehlende Reevaluation.
Kapitel 6 betont abschließend: Temperaturprobleme und Kreislaufstillstand sind Zeitkritik-Probleme. Jede Minute ohne wirksame Maßnahme verschlechtert die Prognose. Strukturierte Priorisierung – Eigenschutz, ABCDE, Temperaturmanagement, qualitativ hochwertige Kompressionen, klare Kommunikation und schnelle Übergabe – ist der entscheidende Beitrag der präklinischen Tierrettung zur Überlebenswahrscheinlichkeit und neurologischen Prognose.

Merksatz: Wasser + Luft = Verdunstung. Nur nasses Fell ohne Luftstrom ist oft unzureichend.
Der zweite Abschnitt von Kapitel 6 konkretisiert Abkühlungsstrategien bei Hyperthermie und Hitzschlag. Ziel der Präklinik ist nicht „perfekte“ Normothermie, sondern eine rasche, kontrollierte Senkung der Kerntemperatur in einen sicheren Bereich, ohne zusätzliche Risiken zu erzeugen. In der Ausbildung wird deshalb konsequent zwischen ineffektiven, gefährlichen und wirksamen Methoden unterschieden. Entscheidend ist, dass Kühlung immer als Teil des ABCDE-Managements verstanden wird: Atemweg sichern (A), Atmung unterstützen und Sauerstoffgabe ermöglichen (B), Kreislaufzeichen erfassen und Schockdynamik erkennen (C), neurologischen Status und Krampfbereitschaft beurteilen (D) sowie Umgebung/Exposure und gleichzeitigen Wärme- bzw. Kälteschutz steuern (E). Hyperthermie ist häufig nicht „nur heiß“, sondern ein Systemproblem aus Kreislaufbelastung, Hypoxie, Dehydratation, Stress und beginnender Organdysfunktion. Daraus folgt: Kühlung ist zeitkritisch – aber sie darf Stabilisierung und Transport nicht verdrängen.
Als wirksamste präklinische Methode gilt die Verdunstungskühlung. Sie nutzt den Effekt, dass Verdunstung große Wärmemengen abführt. Praktisch bedeutet das: lauwarmes bis kühles Wasser wird auf Fell und Haut aufgebracht, während gleichzeitig ein Luftstrom erzeugt wird (Ventilator, Handfächer, Fahrtwind, Gebläse). Der Luftstrom ist der Schlüssel; Wasser allein ohne Luftbewegung führt häufig nur zu „nassem Fell“, aber nicht zu effizienter Wärmeabgabe. Ein typischer Fehler ist das Einwickeln des Patienten in nasse Decken ohne Luftstrom: Das wirkt eher isolierend, reduziert die Verdunstung und kann Wärme stauen. Die Ausbildung trainiert deshalb ein einfaches Prinzip: Wasser + Luft = Verdunstung. Bei stark behaarten Hunden ist es sinnvoll, das Fell zu „durchfeuchten“ statt nur oberflächlich zu benetzen; dennoch muss der Stress für den Patienten gering bleiben. Bei dyspnoischen oder panischen Tieren gilt: lieber weniger Wasser, dafür sofort Luftstrom und schnelle Klinikzuführung, als minutenlange „perfekte“ Durchnässung mit hoher Manipulation.
Gefährliche oder nicht empfohlene Methoden werden explizit thematisiert. Ein Eisbad oder eiskaltes Wasser kann periphere Vasokonstriktion auslösen, die Wärmeabgabe behindern, Stress und Abwehrreaktionen verstärken und – insbesondere bei Kreislaufinstabilität – Arrhythmien begünstigen. Auch „Kälte-Schock“ ist ein Risiko: Ein abruptes Herunterkühlen der Körperoberfläche kann den Patienten destabilisieren und die Atemarbeit erhöhen. Deshalb wird eiskalte Immersion nicht als Standard gelehrt. Kühlpacks (Leiste/Axilla/Hals) können ergänzend eingesetzt werden, ersetzen aber Verdunstung nicht. Sie wirken lokal und sind besonders dann hilfreich, wenn nur wenig Wasser verfügbar ist oder der Luftstrom begrenzt ist. In der Ausbildung wird außerdem vermittelt, dass Kühlpacks immer gepolstert eingesetzt werden sollten, um lokale Kälteschäden zu vermeiden, und dass sie niemals zu einer „ruhigen“ Kompensation verleiten dürfen: Kühlung ist eine dynamische Intervention, die laufend überprüft werden muss.
Ein weiterer Kernpunkt ist das Stop-Kriterium. Kühlung darf nicht „einfach weiterlaufen“, bis der Patient kalt ist. Ziel ist die Senkung in einen sicheren Bereich, typischerweise um 39,5–40,0 °C (Orientierungswert; abhängig von Situation, Messmethode und klinischem Verlauf). Ab diesem Bereich wird aktive Kühlung reduziert oder beendet, um iatrogene Hypothermie zu vermeiden. Hypothermie ist keine harmlose Nebenwirkung: Sie verschlechtert Gerinnung, Herzfunktion und Medikamentenwirkung und erhöht die Arrhythmieneigung. Deshalb trainiert die Ausbildung ein konsequentes Monitoring: Temperaturmessung (rektal, sofern ohne relevanten Zeitverlust möglich), Atemmuster, Pulsqualität, Schleimhautfarbe, Kapillarfüllzeit, Bewusstsein und – wenn verfügbar – SpO₂. Das Ziel ist ein klarer Trend: Temperatur fällt, Atemarbeit wird leichter, mentale Lage stabilisiert sich. Wenn trotz Kühlung neurologische Auffälligkeiten, kollabierender Kreislauf oder zunehmende Dyspnoe auftreten, muss die Transportpriorität weiter steigen und die Klinik vorab informiert werden.
Viele hypertherme Patienten erbrechen oder zeigen Hypersalivation. Damit wird Aspirationsprophylaxe zu einem zentralen Sicherheitsbaustein. Präklinisch gilt: keine Flüssigkeiten einflößen, keine „Hausmittel“, keine orale Zwangsgabe von Wasser. Stattdessen: Lagerung so, dass Sekret ablaufen kann (Kopf leicht tiefer bzw. seitlich, ohne Atemmechanik zu behindern), saugfähige Unterlage, kurze Reevaluationsintervalle und – falls Material und Kompetenz vorhanden – Absaugen von Maulhöhle/Pharynx ohne aggressive Manipulation. Wird der Patient zunehmend somnolent, muss der Atemwegsschutz (A) neu bewertet werden, weil Schutzreflexe nachlassen können. Auch hier gilt: Stabilisieren und transportieren, nicht „vor Ort perfektionieren“.
Präklinische Flüssigkeitstherapie ist in vielen Systemen tierärztlich anzuleiten und nicht primäres Ziel dieses Abschnitts. Die Einsatzlogik bleibt: Kühlen, oxygenieren, stressarm handhaben, transportieren. Stressarme Handhabung ist dabei kein „Soft Skill“, sondern Physiologie: Stress erhöht Sauerstoffverbrauch, steigert Atemarbeit und kann Dekompensation triggern. Besonders Katzen und kleine Hunde dekompensieren häufig schneller; zudem tolerieren sie Manipulation schlechter. Bei ihnen muss die Kühlung noch stärker auf kurze, wirksame Schritte und minimierte Fixation ausgerichtet sein. Im Zweifel ist eine weniger invasive Verdunstungskühlung mit sofortigem Transport sicherer als eine komplette Wäsche oder langes Umpositionieren mit hoher Aufregung.
Didaktisch wird der „Kühl-Loop“ als wiederholbarer Entscheidungszyklus trainiert. Er besteht aus fünf Schritten: (1) Maßnahmen starten (Wasser + Luft, Schatten, O₂ nach Toleranz), (2) klinische Zeichen und – wenn möglich – Temperatur prüfen, (3) Maßnahmen anpassen (mehr Luftstrom, weniger Wasser, Kühlpacks ergänzen, Kühlung beenden), (4) dokumentieren (Zeitpunkte, Werte, Reaktion), (5) Transport fortsetzen und Übergabe vorbereiten. Dieser Loop verhindert „Aktionismus“ und stellt sicher, dass Kühlung zielgerichtet bleibt. Gleichzeitig werden klare Teamrollen geübt, weil paralleles Arbeiten Zeit spart und Fehler reduziert: Eine Person führt die Kühlung durch, eine überwacht Atmung/Puls/CRT und dokumentiert, eine organisiert Trage/Transport und übernimmt die Kommunikation mit der Klinik. Gerade in beengten Situationen (Sommer, Einsatzort, Zuschauer/Halter) reduziert Rollenverteilung die kognitive Last und erhöht die Patientensicherheit.
Fallbeispiel: Ein Hund kollabiert nach Belastung (Jogging), hechelt massiv, wirkt apathisch, rektal 41,2 °C. Das Team entscheidet nach ABCDE: Atemweg frei, aber hohe Atemarbeit; Sauerstoff wird als Flow-by angeboten. Parallel beginnt Person A die Verdunstungskühlung (Wasser auf Fell + Luftstrom). Person B überwacht Pulsqualität, Schleimhautfarbe, CRT, Bewusstsein und dokumentiert Zeiten/Werte. Person C organisiert Tragehilfe, hält die Umgebung ruhig, instruiert den Halter und meldet die Klinik vor („Verdacht Hitzschlag, Temperatur 41,2 °C, Kühlung läuft, Erbrechen ja/nein, Vitalparametertrend“). Nach wenigen Minuten sinkt die Temperatur, die Atemarbeit wird etwas ruhiger, der Patient bleibt jedoch schwach. Das Team beendet die aktive Kühlung bei 39,7–40,0 °C, trocknet grob ab, schützt vor Unterkühlung durch Fahrtwind und setzt den Transport fort. Der entscheidende Punkt ist nicht die perfekte Zahl, sondern der dokumentierte Trend und die lückenlose Übergabe.
Die strukturierte Übergabe an die Klinik ist integraler Bestandteil der Abkühlungsstrategie, weil daraus die nächsten Schritte (Infusionstherapie, Blutgas/Elektrolyte, Gerinnungsstatus, Organmonitoring) priorisiert werden. Eine saubere Übergabe umfasst: geschätzte Expositionsdauer (z. B. „im Auto, vermutlich 15 Minuten“), erste gemessene Temperatur, Zeitpunkte und Art der Kühlung, Verlauf der Temperatur (Trend), Begleitsymptome (Erbrechen, Durchfall, Krampf, Bewusstseinslage), Sauerstoffgabe und Reaktion, sowie Besonderheiten (brachyzephal, Vorerkrankungen, Medikamente, Maulkorb/Stress). Damit wird präklinische Kühlung zu einer medizinisch wirksamen Intervention: Sie senkt die Dosis „Hitzezeit“ und liefert zugleich die Datenbasis für definitive Versorgung.
Hypothermie stellt die „andere Seite“ des Temperaturmanagements dar und wird in der präklinischen Tierrettung häufig unterschätzt. Während Hyperthermie dramatisch und offensichtlich erscheint, verläuft Unterkühlung oft schleichend. Sie entsteht nicht nur im Winter oder bei Minusgraden, sondern auch durch Schockzustände, Nässe, lange Liegezeiten, Sedation oder Anästhesie, geringe Körpermasse, Traumapatienten mit freiliegender Körperoberfläche sowie als iatrogene Folge zu aggressiver Kühlung nach Hitzschlag. Gerade kleine Hunde, Katzen, Welpen, geriatrische Tiere oder stark abgemagerte Patienten verlieren Wärme besonders schnell. Präklinisch ist Hypothermie daher kein Randthema, sondern ein integraler Bestandteil jeder ABCDE-Beurteilung.
Pathophysiologisch führt sinkende Körpertemperatur zu einer Reduktion der Stoffwechselrate, Abnahme der Herzfrequenz und einer Verlangsamung enzymatischer Prozesse. Die Gerinnung verschlechtert sich, weil Koagulationsenzyme temperaturabhängig arbeiten. Gleichzeitig steigt das Risiko für Arrhythmien, insbesondere bei moderater bis schwerer Hypothermie. Das Myokard reagiert empfindlicher auf elektrische Reize; Kammerflimmern kann bereits bei Manipulation ausgelöst werden. In tieferen Temperaturbereichen kommt es zu Bewusstseinsminderung, abgeschwächten Reflexen und reduzierter Atemfrequenz. Klinisch kann Hypothermie trügerisch „ruhig“ wirken – ein apathisches, kaltes Tier darf jedoch nicht mit einem stabilen Patienten verwechselt werden.
In der Ausbildung wird betont, dass Hypothermie häufig Teil eines größeren Problems ist. Schock, Blutverlust, Trauma oder Vergiftung können gleichzeitig vorliegen. Deshalb erfolgt die Beurteilung strukturiert nach ABCDE. Unter „E“ (Exposure/Environment) wird aktiv geprüft: Ist das Tier nass? Liegt es auf kaltem Untergrund? Besteht Zugluft? Wurde es zuvor gekühlt? Gleichzeitig müssen Atemweg (A), Atmung (B) und Kreislauf (C) gesichert werden, da Hypothermie die kardiopulmonale Stabilität beeinträchtigen kann. Bradykardie bei Unterkühlung ist nicht automatisch „gut kompensiert“, sondern Ausdruck reduzierter Stoffwechselaktivität und möglicher Kreislaufinstabilität.
Die präklinische Zielsetzung lautet: Wärmeerhalt und kontrollierte, schonende Erwärmung. Nasse Felle werden entfernt oder zumindest gründlich abgetrocknet, da Verdunstungskälte erheblich zur Wärmeabgabe beiträgt. Isolierende Decken oder Rettungsfolien werden eingesetzt, um Konvektion und Strahlungsverlust zu reduzieren. Wärmepacks oder Wärmedecken können ergänzend verwendet werden, dürfen jedoch nicht direkt auf der Haut aufliegen, um Verbrennungen zu vermeiden. Eine Wärmequelle wird idealerweise in Körpernähe, aber gepolstert positioniert. Ebenso wichtig ist die Isolation gegen kalten Boden, beispielsweise durch Decken oder Tragehilfen.
Didaktisch wird vermittelt, dass „zu schnelles“ peripheres Erwärmen theoretisch Kreislaufverschiebungen („afterdrop“) begünstigen kann. Deshalb erfolgt Erwärmung gleichmäßig, stressarm und ohne aggressive Manipulation. Besonders bei moderater bis schwerer Hypothermie ist Vorsicht geboten: grobe Bewegungen können Arrhythmien triggern. Der Fokus bleibt auf minimaler, zielgerichteter Intervention und rascher Transportentscheidung. Definitive aktive Erwärmungsverfahren (z. B. warme Infusionen, aktive interne Erwärmung) gehören in die Klinik.
Klinisch relevante Zeichen der Hypothermie umfassen kalte Extremitäten, verlängerte Kapillarfüllzeit, blasse Schleimhäute, Bradykardie, reduzierte Atemfrequenz, Muskelzittern im frühen Stadium sowie zunehmende Apathie. Im fortgeschrittenen Stadium können Zittern und Abwehrreaktionen fehlen – ein gefährliches Zeichen. Ein Ausbildungsziel ist daher die klare Differenzierung zwischen „ruhig, weil stabil“ und „ruhig, weil kritisch unterkühlt“. Temperaturmessung (rektal) ist hilfreich, darf jedoch die Stabilisierung nicht verzögern.
Fallbeispiel: Eine Katze wird nach stundenlangem Aufenthalt im Regen aufgefunden. Sie ist nass, kalt, kaum reaktiv und zeigt eine verlängerte CRT. Maßnahmen: sofortiges Abtrocknen, isolierende Decken, gepolsterte Wärmequelle in Körpernähe, Reduktion von Zugluft, Sauerstoffgabe bei Atemdepression, parallele ABCDE-Beurteilung und zügiger Transport mit Voranmeldung. Wenn zusätzlich Trauma oder Vergiftung möglich sind, wird die Temperaturtherapie mit entsprechender Ursachenabklärung kombiniert.
Wärmemanagement ist ausdrücklich keine Komfortmaßnahme, sondern eine therapeutische Intervention. Unterkühlung verschlechtert Gerinnung, Herzfunktion und Medikamentenwirkung. In der Reanimation ist sie ein zweischneidiges Phänomen: Einerseits reduziert Hypothermie den Sauerstoffverbrauch und kann protektiv wirken, andererseits erschwert sie Rhythmusstabilisierung und pharmakologische Therapie. Daher gilt auch hier: strukturiert handeln, Ursachen suchen und Transport priorisieren.
Reevaluation ist zentral. Temperatur, Atmung, Pulsqualität, Schleimhautfarbe, CRT und Bewusstseinslage werden in kurzen Intervallen überprüft und dokumentiert. Trends sind wichtiger als Einzelwerte. Eine saubere Übergabe an die Klinik umfasst geschätzte Expositionsdauer (z. B. „mehrere Stunden im Regen“), gemessene Temperatur, durchgeführte Wärmemaßnahmen, Zeitpunkte, klinischen Verlauf sowie Reaktion auf Erwärmung. Diese Informationen ermöglichen der Klinik, das weitere Management gezielt zu planen.
Typische Fehler in der Praxis sind das Unterschätzen milder Hypothermie, fehlende Isolation gegen kalten Untergrund, übermäßig aggressive Erwärmung, unzureichende Atemwegssicherung und verzögerter Transport. Besonders Katzen und kleine Hunde dekompensieren schneller; daher ist stressarme Handhabung essenziell. Jede Minute ohne wirksame Wärmeerhaltung kann Prognose und Organfunktion verschlechtern.
Kapitel 6 betont daher abschließend: Temperaturprobleme sind stets Zeitkritik-Probleme – unabhängig davon, ob es sich um Hyper- oder Hypothermie handelt. Präklinische Qualität zeigt sich in strukturierter Priorisierung, konsequenter Reevaluation, klarer Teamrolle und lückenloser Übergabe. Wärmeschutz bei Hypothermie ist kein „nice to have“, sondern ein lebensrelevanter Bestandteil der Stabilisierung.
Basic Life Support (BLS) für Hunde ist ein zentrales Kernmodul der präklinischen Ausbildung. Ziel ist es, bei einem Kreislaufstillstand eine minimale, aber effektive Organperfusion – insbesondere von Gehirn und Myokard – durch qualitativ hochwertige Thoraxkompressionen und Beatmung aufrechtzuerhalten, bis entweder ein Return of Spontaneous Circulation (ROSC) erreicht oder eine definitive Therapie in der Klinik eingeleitet wird. Der präklinische Ansatz ist dabei klar strukturiert: sofortiges Erkennen, unverzüglicher Beginn von Kompressionen, Minimierung von Unterbrechungen und konsequente Reevaluation im festen Zeitraster.
Der Algorithmus beginnt mit Eigenschutz und schneller Situationsanalyse. Anschließend erfolgen Bewusstseinsprüfung, Atemprüfung und Beurteilung von Puls- bzw. Kreislaufzeichen. Fehlt eine normale Atmung und ist kein Puls tastbar – oder nur ein extrem schwacher, nicht perfusionswirksamer Puls –, wird ohne Zeitverlust mit Thoraxkompressionen begonnen. Zeit ist der entscheidende Faktor: Jede Sekunde ohne effektive Perfusion verschlechtert die neurologische Prognose.
Die Qualität der Kompressionen ist der wichtigste prognostische Einflussfaktor. Die empfohlene Frequenz liegt typischerweise bei 100–120 Kompressionen pro Minute. Die Kompressionstiefe beträgt etwa ein Drittel bis zur Hälfte der Thoraxbreite, abhängig von Körperbau und Größe des Hundes. Zwischen den Kompressionen muss eine vollständige Entlastung erfolgen, um eine adäquate venöse Rückfüllung zu ermöglichen. Pausen sind auf das absolut notwendige Minimum zu reduzieren. Unterbrechungen von mehr als wenigen Sekunden führen zu einem deutlichen Abfall des koronaren Perfusionsdrucks.
Die korrekte Positionierung hängt vom Thoraxbau ab. Bei vielen Hunden wird in Seitenlage über dem breitesten Bereich des Thorax komprimiert. Bei tiefbrüstigen Rassen (z. B. Dobermann, Windhund) erfolgt die Kompression näher am Herzen, also etwas weiter ventral. Bei tonnenförmigen Hunden (z. B. Bulldogge) kann eine Rückenlage mit Druck direkt auf das Sternum sinnvoll sein. Kleine Hunde können mit einer Ein-Hand-Technik oder einer „Zwei-Finger-Technik“ komprimiert werden, sofern dies eine ausreichende Tiefe ermöglicht. Ziel ist stets eine sicht- oder fühlbare Thoraxkompression mit effektiver Rückfederung.
Parallel wird das Atemwegsmanagement durchgeführt. Der Kopf wird vorsichtig gestreckt, das Maul geschlossen, und die Beatmung erfolgt über Mund-zu-Nase oder mittels Maske, sofern verfügbar. Wichtig ist die Beobachtung der Thoraxhebung – Überdruckbeatmung ist zu vermeiden, da sie das Aspirationsrisiko erhöht und die venöse Rückführung beeinträchtigen kann. Sauerstoffgabe ist, sofern verfügbar, eine low-risk/high-benefit-Maßnahme. Das Verhältnis von Kompression zu Ventilation kann je nach Teamstruktur variieren; häufig werden kontinuierliche Kompressionen mit regelmäßigen Beatmungen kombiniert, um Pausen zu minimieren.
Die Reevaluation erfolgt im 2-Minuten-Rhythmus. Dabei werden Rhythmus, Pulszeichen, Pupillenreaktion, Schleimhautfarbe und – falls möglich – endtidales CO₂ überprüft. Jede Unterbrechung muss klar strukturiert und zeitlich begrenzt sein. Die Dokumentation umfasst Startzeit der Reanimation, beobachtete Rhythmuszeichen, durchgeführte Maßnahmen und Reaktionen. Diese Daten sind für die weiterbehandelnde Klinik von hoher Bedeutung.
Der Einsatz von AED oder Defibrillation ist im veterinärmedizinischen präklinischen Feld selten, wird jedoch als Konzept vermittelt. „Shockable rhythms“ wie Kammerflimmern oder pulsloses ventrikuläres Tachykardiegeschehen erfordern Defibrillation, während nicht schockbare Rhythmen primär Kompressionen und Ursachenbehandlung erfordern. Deshalb werden reversible Ursachen systematisch nach dem Schema der „H’s & T’s“ vermittelt: Hypoxie, Hypovolämie, Hypo-/Hyperthermie, Hypoglykämie, Elektrolytstörungen, Toxine, Tamponade, Thrombose, Spannungspneumothorax. Präklinisch liegt der Schwerpunkt darauf, diese Ursachen zu vermuten und die Klinik frühzeitig zu informieren.
Fallbeispiel: Ein Hund wird nach Ertrinken aus dem Wasser geborgen, apnoisch und pulslos. Maßnahmen: Atemweg freimachen, sichtbares Wasser oder Erbrochenes entfernen soweit möglich (ohne lange Verzögerung), sofortige Thoraxkompressionen, begleitende Beatmung mit Sauerstoff, Reevaluation im 2-Minuten-Intervall und schnellstmöglicher Transport unter fortgesetzter Reanimation. Besonderes Augenmerk liegt auf Hypoxie und möglicher Hypothermie.
Temperaturmanagement spielt auch im Rahmen der Reanimation eine Rolle. Hypothermie kann die Medikamentenwirkung verändern und Arrhythmien begünstigen. Wärmeschutz ist daher kein „Komfortaspekt“, sondern Teil der Therapie. Gleichzeitig darf eine aggressive Kühlung bei hyperthermen Patienten nicht zu Unterkühlung führen. Präklinisch gilt: Temperaturprobleme sind Zeitkritik-Probleme und müssen parallel zur Reanimation berücksichtigt werden.
Klare Teamrollen verbessern die Reanimationsqualität erheblich. Eine Person führt die Kompressionen durch, eine übernimmt Beatmung und Atemwegssicherung, eine dokumentiert und überwacht Zeitintervalle, eine organisiert Transport und Kommunikation. Rotationen der Kompressionsperson alle zwei Minuten verhindern Ermüdung und Qualitätsverlust.
Die häufigsten Fehler im BLS sind unzureichende Kompressionstiefe, zu niedrige oder zu hohe Frequenz, lange Unterbrechungen, ineffektive Beatmung und fehlende Reevaluation. Ebenso problematisch ist das Zögern vor Beginn der Kompressionen. Präklinische Priorität bleibt: sofortige hochwertige Kompressionen, Sauerstoff, Ursachenbedenken und rasche Klinikzuführung.
Eine strukturierte Übergabe umfasst: geschätzte Dauer des Kreislaufstillstands, Zeitpunkt des Reanimationsbeginns, beobachtete Rhythmuszeichen, Temperatur, durchgeführte Maßnahmen, Reaktionen sowie dokumentierte Intervalle. Diese Informationen ermöglichen eine nahtlose Fortsetzung der erweiterten Reanimation in der Klinik.
Reanimation bei Katzen unterscheidet sich in Anatomie, Körpergröße, Stressreaktion und häufig auch in der zugrunde liegenden Ursache deutlich von der Reanimation beim Hund. Katzen besitzen einen kleinen, relativ steifen Thorax, eine geringe Körpermasse und verlieren Wärme sehr schnell. Zudem dekompensieren viele Katzen primär respiratorisch (z. B. bei schwerer Dyspnoe, Asthma, Pleuraerguss, Lungenödem) und erst sekundär kardiovaskulär. Für die präklinische Ausbildung bedeutet das: Das Grundprinzip des Basic Life Support (BLS) bleibt unverändert – hochwertige Thoraxkompressionen, effektive Ventilation, minimale Unterbrechungen und strukturierte Reevaluation – aber Technik, Timing und Prioritäten müssen an die Spezies angepasst werden. Die didaktische Leitlinie lautet: „Qualität vor Aktionismus“. Reanimation ist ein Prozess mit klaren Rollen, klaren Zeitfenstern und klarer Übergabe, kein einzelner „Handgriff“.
Der Algorithmus beginnt immer mit Eigenschutz und schneller Lagebeurteilung. Anschließend erfolgt die Bewusstseinsprüfung und die Einschätzung von Atmung und Kreislaufzeichen. Bei Katzen ist die Unterscheidung zwischen Atemstillstand und Kreislaufstillstand besonders wichtig, weil ein primärer Atemstillstand (Apnoe) bereits innerhalb kurzer Zeit zum Herzstillstand führen kann, aber anfangs noch ein Puls vorhanden sein kann. In der Ausbildung wird daher betont: Wenn keine normale Atmung vorliegt, muss sofort der Atemweg geöffnet und Beatmung begonnen werden, während parallel der Puls geprüft wird. Ist kein Puls tastbar (oder nur ein extrem schwacher, nicht perfusionswirksamer Puls), wird ohne Verzögerung mit Thoraxkompressionen begonnen.
Die Kompressionsqualität entscheidet über die Prognose. Die Frequenz liegt typischerweise bei 100–120 Kompressionen pro Minute, mit möglichst vollständiger Entlastung zwischen den Kompressionen, um eine ausreichende venöse Rückfüllung zu ermöglichen. Die Kompressionstiefe ist bei Katzen proportional kleiner als beim Hund, orientiert sich aber ebenfalls an der Thoraxdimension: Ziel ist eine sicht- oder fühlbare Kompression des Brustkorbs mit guter Rückfederung. Die Handposition liegt bei Katzen meist direkt über dem Herzen in Seitenlage. Praktisch bedeutet das: Kompressionen im Bereich des Herzschattens, häufig etwas weiter ventral als bei vielen Hunden, aber ohne „Suchen“ oder übermäßige Manipulation. Entscheidend ist eine stabile Position, die schnelle, gleichmäßige Kompressionen ermöglicht.
Da Katzen klein sind und die Kompressionsqualität rasch nachlässt, wird in der Ausbildung ein striktes Team-Timing trainiert: Rollenwechsel der Kompressionsperson alle 2 Minuten. Die zweite Minute ist häufig der Punkt, an dem Ermüdung, unbewusste Pausen oder flacher werdende Kompressionen auftreten. Deshalb wird das 2-Minuten-Raster nicht nur für Rhythmus-/Pulschecks, sondern auch für einen geplanten Wechsel genutzt. Pausen sind generell zu minimieren; jede längere Unterbrechung führt zu einem Abfall des koronaren Perfusionsdrucks und verschlechtert die Chance auf ROSC.
Ventilation und Atemwegssicherung sind bei Katzen besonders sensibel. Beatmung muss vorsichtig erfolgen, um Barotrauma zu vermeiden. Ziel ist eine moderate, sichtbare Thoraxhebung – nicht maximaler Druck. In der präklinischen Praxis wird die Beatmung häufig über Mund-zu-Nase oder Maske durchgeführt. Dabei gilt: Kopf vorsichtig strecken, Maul schließen, dicht an der Nase ansetzen, langsam insufflieren und die Thoraxhebung kontrollieren. Überblasen erhöht nicht nur das Risiko von Lungenverletzungen, sondern kann auch die venöse Rückführung mindern und damit den Kreislauf zusätzlich verschlechtern. Bei Verdacht auf Erbrechen oder Regurgitation ist Aspirationsschutz relevant (Lagerung, schnelle Reinigung des Mauls, saugfähige Unterlage), ohne dass die Kompressionsqualität darunter leidet.
Ein wesentlicher Schwerpunkt der Katzen-Reanimation ist das Wärmemanagement. Reanimationspatienten kühlen extrem schnell aus – durch Schock, Nässe, geringe Körpermasse, offene Maulatmung, kalten Untergrund oder Transportbedingungen. Hypothermie verschlechtert die elektrische Stabilität des Herzens, verändert die Medikamentenwirkung und erhöht das Arrhythmierisiko. Gleichzeitig kann tiefe Hypothermie in speziellen Situationen eine gewisse neuroprotektive Wirkung haben, weshalb der Lehrsatz „no one is dead until warm and dead“ als Konzept vermittelt wird – jedoch stets mit dem Zusatz: Das ist eine tierärztlich geführte Entscheidung und keine Rechtfertigung für unstrukturiertes Vorgehen. Präklinisch lautet die praktische Konsequenz: Wärmeerhalt ist aktive Therapie. Das Tier wird vom Boden isoliert, trocken gehalten, mit Decken und Wärmematerial (nicht direkt auf die Haut) geschützt und stressarm transportiert. Bei Nässe wird das Fell grob getrocknet, soweit dies ohne relevante Verzögerung möglich ist. Gleichzeitig darf Wärmemanagement die Reanimation nicht unterbrechen: Kompressionen und Ventilation bleiben priorisiert.
Für die Ausbildung ist außerdem zentral, dass Katzen häufig nicht „plötzlich“ ohne Vorwarnung kollabieren, sondern zuvor Zeichen respiratorischer Erschöpfung oder massiver Dyspnoe zeigen. Daher wird die Frühphase betont: Wenn eine Katze mit akuter Atemnot erschöpft, apathisch oder „ruhig“ wird, ist das kein Zeichen der Besserung, sondern ein Warnsignal. In solchen Fällen kann eine früh begonnene Beatmung (bei fehlender normaler Atmung) entscheidend sein. Didaktisch wird gelehrt: Stress minimieren, Manipulation reduzieren, Sauerstoffgabe wenn möglich, und bei Verschlechterung konsequent eskalieren – nicht abwarten.
Reevaluation und Dokumentation sind integraler Bestandteil der Reanimation. In der präklinischen Ausbildung wird ein festes 2-Minuten-Schema geübt: 2 Minuten Kompression/Beatmung → kurzer Check von Pulszeichen/Rhythmus/Atmung → Rollenwechsel → Fortsetzen. Zusätzlich werden Temperatur, Schleimhautfarbe, CRT und Bewusstseinszeichen dokumentiert, soweit dies ohne Zeitverlust möglich ist. Bei ROSC wird der Fokus auf Post-ROSC-Management gelegt: Atemweg sichern, Sauerstoff, Wärme, stressarmer Transport, Monitoring und erneute Reevaluation, weil Re-Kollaps häufig ist. Bei anhaltendem Stillstand wird die Klinik frühzeitig informiert, damit erweiterte Maßnahmen vorbereitet werden können.
Die Ursachenorientierung wird über die „H’s & T’s“ vermittelt, angepasst an typische feline Szenarien: Hypoxie (sehr häufig), Hypovolämie/Blutung, Hypo-/Hyperthermie, Hypoglykämie, Elektrolytstörungen, Toxine, Tamponade (z. B. Perikarderguss), Thrombose/Embolie, Spannungspneumothorax. Präklinisch geht es nicht darum, die Ursache sicher zu diagnostizieren, sondern gefährliche Muster zu erkennen und der Klinik eine plausible Verdachtslage zu übermitteln. Beispiel: Katze mit Dyspnoe und möglichem Pleuraerguss – primär Hypoxieproblem. Beispiel: Katze nach Trauma – Hypovolämie, Pneumothorax, Blutung. Beispiel: Katze nach Intoxikation – Toxine, Krampf, Hypothermie oder Hyperthermie.
Fallbeispiel: Eine Katze zeigt akute Dyspnoe, sitzt orthopnoisch, kollabiert dann plötzlich und atmet nicht mehr normal. Präklinisches Vorgehen: Atemweg öffnen, Beatmung beginnen, Puls prüfen. Ist ein Puls vorhanden, wird Beatmung priorisiert und gleichzeitig schnell transportiert. Ist die Katze pulslos, wird sofort BLS gestartet: Kompressionen 100–120/min, vorsichtige Beatmung mit sichtbarer Thoraxhebung, Rollenwechsel alle 2 Minuten, Wärmeschutz und konsequente Dokumentation. Parallel: Voranmeldung an die Klinik mit Verdacht auf respiratorische Ursache und Angabe der Zeitpunkte (Kollaps, Start BLS, Maßnahmen, Reaktionen).
Eine strukturierte Übergabe ist bei Katzen-Reanimation besonders wertvoll, weil die Klinik anhand weniger Minuten Verlauf entscheiden muss, welche Diagnostik und Therapie zuerst erfolgt. Die Übergabe sollte enthalten: (1) mutmaßlicher Auslöser (Dyspnoe, Trauma, Intoxikation, Unterkühlung), (2) Zeitpunkt des Kollapses, (3) Zeitpunkt des BLS-Beginns, (4) durchgeführte Maßnahmen (Beatmung, Kompressionen, Sauerstoff, Wärmemanagement), (5) beobachtete Reaktionen (ROSC ja/nein, Rhythmuszeichen falls erkennbar, Veränderungen der Schleimhautfarbe), (6) gemessene oder geschätzte Temperatur, (7) besondere Risiken (Aspiration, Erbrechen, bekannte Vorerkrankungen), (8) Transportbedingungen und Monitoring. Je klarer Zeitlinien und Trends sind, desto zielgerichteter kann die Klinik handeln.
Die häufigsten Fehler in der präklinischen Katzen-Reanimation sind wiederkehrend und werden deshalb explizit trainiert: zu zögerlicher Start der Kompressionen, zu lange Pausen für „Checks“, zu starke Beatmung (Barotrauma/venöse Rückflussminderung), mangelnder Wärmeschutz, unklare Rollenverteilung und fehlende Dokumentation. Auch das falsche Interpretieren von „ruhig“ als „stabil“ ist eine typische Fehlerquelle, insbesondere bei zuvor dyspnoischen Katzen. Didaktisch wird dagegen eine klare Routine gestellt: Lage sichern → Atmung/Puls einschätzen → Beatmung/Kompressionen starten → Pausen minimieren → alle 2 Minuten reevaluieren/rollenwechseln → Wärme schützen → transportieren/übergaben.
Der didaktische Kerngedanke bleibt: Reanimation bei Katzen ist selten erfolgreich durch „Tricks“, sondern durch konsequente Grundlagen. Wer Kompressionsqualität hoch hält, Ventilation vorsichtig aber wirksam durchführt, Unterbrechungen minimiert, Wärmemanagement aktiv betreibt, im Team sauber kommuniziert und eine klare Zeitlinie übergibt, liefert den größten Beitrag zur Prognose – unabhängig davon, ob letztlich ROSC erreicht wird oder nicht.
Single-Choice: pro Frage eine richtige Antwort. Bestehensgrenze: 70%.
Ziel: Hitzequelle → Verdunstungskühlung → Transport/Übergabe (zeitkritisch).
Ausbildungsplattform (Tier-Notruf)

Ziel: Erst Gefährdung für Team und Halter minimieren, dann Patient versorgen.
Kapitel 5 behandelt Vergiftungen und toxikologische Notfälle in der präklinischen Tierrettung. Toxikologische Ereignisse unterscheiden sich grundlegend von vielen anderen Notfällen, weil die Gefährdungslage nicht ausschließlich den tierischen Patienten betrifft, sondern potenziell auch Einsatzkräfte, Halter und unbeteiligte Dritte. Chemikalien, Medikamente, Pflanzenschutzmittel, Rodentizide, Haushaltsreiniger, Batteriesäuren, Drogen, giftige Pflanzen, Pilze oder Insektizide können nicht nur durch orale Aufnahme, sondern auch über Hautkontakt, Aerosole oder kontaminierte Flüssigkeiten exponieren. Daraus ergibt sich eine doppelte Verantwortung: Patientensicherheit und Eigenschutz sind gleichrangig zu behandeln.
Der erste Ausbildungsschwerpunkt liegt daher auf strukturierter Gefahrenerkennung. Jede toxikologische Lage beginnt mit einer systematischen Umfeldanalyse. Gibt es offene Behälter, verschüttete Flüssigkeiten, auffällige Gerüche, Köderstationen, zerkautes Verpackungsmaterial, Tablettenblister, Pflanzenteile, Pilzreste oder Erbrochenes? Liegen Hinweise auf eine kürzlich erfolgte Aufnahme vor? Wurde das Tier unbeaufsichtigt in einem Bereich mit potenziell toxischen Substanzen gesehen? Diese Fragen müssen vor der direkten Annäherung geklärt werden. Ein krampfendes oder stark speichelndes Tier kann bei unüberlegter Annäherung zu Bissverletzungen führen. Kontaminiertes Fell oder Erbrochenes kann Giftstoffe auf die Haut der Einsatzkraft übertragen.
Praktischer Eigenschutz umfasst das Tragen von Einmalhandschuhen, bei Bedarf Schutzbrille und geeignete Schutzkleidung, gute Belüftung des Einsatzortes sowie das Vermeiden direkter Berührung unbekannter Substanzen. Aerosolbildung ist möglichst zu vermeiden. Kontaminierte Materialien werden nicht ungeschützt gehandhabt. Bei unbekannten Stoffen gilt grundsätzlich: Situation als potenziell gefährlich einstufen, bis das Gegenteil gesichert ist. Eine kontaminierte Einsatzkraft gefährdet nicht nur sich selbst, sondern auch die weitere Patientenversorgung.
Didaktisch wird das strukturierte Vorgehen mit der Leitlinie „Sichern – Stabilisieren – Sammeln – Transportieren“ vermittelt. Sichern bedeutet, die Gefahrenquelle – sofern gefahrlos möglich – zu kontrollieren: Behälter verschließen, Köder entfernen, Fenster öffnen, Tier aus dem kontaminierten Bereich bringen. Stabilisieren bedeutet, unverzüglich nach ABCDE vorzugehen. Viele Vergiftungen führen zu respiratorischen Problemen durch Speichelfluss, Erbrechen, Aspirationsrisiko oder Bronchospasmus. Kreislaufprobleme wie Schock oder Arrhythmien können auftreten. Neurologische Symptome wie Tremor, Krampfanfälle oder Bewusstseinsveränderungen sind häufige Manifestationen.
Sammeln bezeichnet die strukturierte Erfassung toxikologischer Daten. Produktname, Wirkstoff, Konzentration, geschätzte Menge, Zeitpunkt der Aufnahme, Aufnahmeweg, Körpergewicht des Tieres und bereits durchgeführte Maßnahmen sind essenziell. Diese Informationen entscheiden in der Klinik über Antidotwahl, Dekontaminationsstrategie und Intensität der Überwachung. Unspezifische Angaben wie „irgendetwas gefressen“ sind unzureichend und müssen durch gezielte Rückfragen präzisiert werden.
Fallbeispiel: Ein Hund frisst unbekannte Tabletten aus einer Dose und zeigt 20 Minuten später Unruhe und vermehrten Speichelfluss. Der Halter möchte Salzwasser verabreichen, um Erbrechen auszulösen. Die korrekte präklinische Vorgehensweise besteht im Eigenschutz, der Sicherstellung des Produkts (Dose, Beipackzettel), dem Unterlassen von Hausmitteln, strukturierter ABCDE-Stabilisierung sowie raschem Transport mit Voranmeldung. Unkontrolliertes Erbrechen-Auslösen kann Aspirationspneumonie, Schleimhautschäden oder schwere Elektrolytstörungen verursachen.
Ein häufiger Fehler in der Praxis ist das vorschnelle Einleiten von Dekontaminationsmaßnahmen ohne klare Indikation. Nicht jede Substanz darf erbrochen werden. Ätzende Stoffe oder schäumende Reinigungsmittel können beim Erbrechen schwere sekundäre Schäden verursachen. Ebenso gefährlich ist Zeitverlust durch unsystematische Maßnahmen vor Ort. Die Priorität bleibt die Stabilisierung und der rasche Transport.
Präklinisch werden Antidote in der Regel nicht eigenständig appliziert. Die Ausbildung vermittelt die grundsätzlichen Indikationen, betont jedoch die Notwendigkeit tierärztlicher Rücksprache. In unklaren Fällen steht die symptomorientierte Stabilisierung im Vordergrund: Atemweg sichern, Sauerstoffgabe bei respiratorischer Beeinträchtigung, Kreislaufstabilisierung bei Hypotonie, Temperaturkontrolle und Management von Krampfgeschehen. Hypoglykämie, insbesondere bei kleinen Hunden oder nach Xylitol-Aufnahme, muss bedacht werden.
Kommunikation mit Haltern ist ein wesentlicher medizinischer Faktor. Ruhige, klare Anweisungen verhindern gefährliche Hausmittel und beschleunigen den Transport. Viele Toxine wirken dosisabhängig. Kleine Tiere und Katzen sind aufgrund spezieller Stoffwechselbesonderheiten – etwa eingeschränkter Glukuronidierung – besonders gefährdet. Daher muss das Risiko individuell bewertet werden.
Reevaluation ist bei Vergiftungen entscheidend. Symptome können verzögert auftreten oder sich rasch verschlechtern. Dokumentierte Trends von Herzfrequenz, Atemfrequenz, Bewusstseinslage und Temperatur liefern der Klinik wertvolle Hinweise. Bei jeder Vergiftung ist an Hypothermie, Hypoglykämie, Krampfanfälle und Aspirationsrisiko zu denken, insbesondere nach Erbrechen oder Sedation.
Die strukturierte Übergabe umfasst Stoff oder Produkt, geschätzte Menge, Zeitpunkt und Aufnahmeweg, bisherige Maßnahmen, beobachtete Reaktionen, aktuelle Vitalparameter sowie potenzielle Zusatzrisiken. Eine präzise Voranmeldung ermöglicht gezielte Vorbereitung auf Antidotgabe, Dekontamination oder intensivmedizinische Überwachung.
Zusammenfassend basiert das präklinische Management toxikologischer Notfälle auf vier Säulen: Eigenschutz, strukturierte Stabilisierung, präzise Informationssammlung und schneller Transport. Präklinische Tierrettung bedeutet in diesem Kontext nicht definitive Entgiftung, sondern sichere Überbrückung bis zur spezialisierten Therapie. Die Qualität der Versorgung zeigt sich in klarer Prioritätensetzung, konsequenter Gefahreneinschätzung und strukturierter Kommunikation.
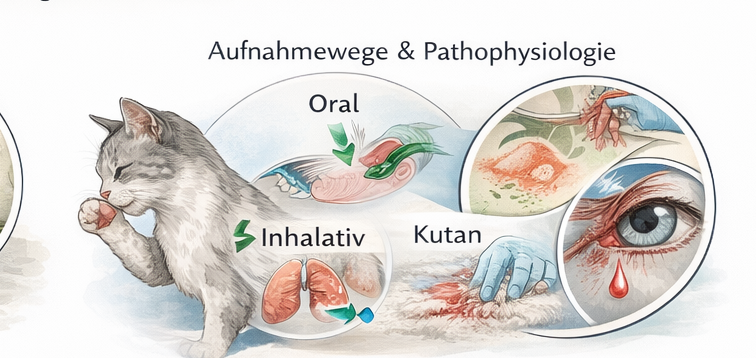
Im zweiten Abschnitt von Kapitel 5 werden Aufnahmewege und Pathophysiologie toxischer Substanzen systematisch dargestellt. Für die präklinische Tierrettung ist das Verständnis dieser Grundlagen nicht akademischer Selbstzweck, sondern handlungsleitend. Der Aufnahmeweg bestimmt maßgeblich Geschwindigkeit des Wirkungseintritts, Symptomprofil, Gefährdung für Einsatzkräfte sowie die geeignete Dekontaminationsstrategie. Toxine gelangen grundsätzlich oral, inhalativ, kutan oder über Schleimhäute beziehungsweise okular in den Organismus. Jeder dieser Wege hat spezifische Risiken und erfordert differenziertes Vorgehen.
Die orale Aufnahme ist in der Praxis am häufigsten. Sie umfasst sowohl die bewusste oder unbewusste Ingestion von Medikamenten, Ködern, Pflanzen oder Chemikalien als auch sekundäre orale Exposition, etwa wenn Tiere kontaminiertes Fell ablecken. Oral aufgenommene Substanzen können lokal reizend oder ätzend wirken – beispielsweise Säuren und Laugen – oder systemisch toxisch nach Resorption. Die Geschwindigkeit der Resorption hängt von mehreren Faktoren ab: Lipophilie des Stoffes, pH-Wert, Galenik (Tablette, Retardpräparat, Flüssigkeit), Magenfüllung, Darmpassage sowie individuelle Stoffwechselbesonderheiten. Katzen besitzen eine eingeschränkte Glukuronidierungskapazität in der Leber. Dadurch können bestimmte Substanzen – etwa einige Humanarzneimittel – bereits in geringen Dosen toxisch wirken. Für die präklinische Einschätzung bedeutet das: Kleine Tiere und insbesondere Katzen sind unter Umständen deutlich schneller gefährdet als erwartet.
Inhalative Exposition führt häufig zu raschem Symptombeginn. Reizgase, Rauch, Lösungsmitteldämpfe oder Aerosole können die oberen und unteren Atemwege schädigen. Klinisch zeigen sich Husten, Dyspnoe, Bronchospasmus, Zyanose oder neurologische Symptome bei hypoxischer Beeinträchtigung. Präklinisch steht hier die Entfernung aus der Expositionsquelle, Frischluftzufuhr und frühzeitige Sauerstoffgabe im Vordergrund. Gleichzeitig ist der Eigenschutz besonders relevant, da kontaminierte Räume oder Aerosole auch für Einsatzkräfte gefährlich sein können.
Kutane Aufnahme spielt eine wesentliche Rolle bei Insektiziden, Ölen, Lösungsmitteln oder bestimmten chemischen Reinigern. Das Fell wirkt als Reservoir, aus dem toxische Substanzen kontinuierlich resorbiert werden können. Zusätzlich besteht das Risiko einer sekundären oralen Aufnahme durch Putzen. Präklinisch bedeutet dies: Eigenschutz, vorsichtige Dekontamination mit geeignetem Material und Vermeidung zusätzlicher Exposition. Aggressive oder lösungsmittelhaltige Reinigungsversuche sind kontraindiziert, da sie die Hautbarriere weiter schädigen können.
Okulare Exposition ist insbesondere bei Sprays, Stäuben oder ätzenden Flüssigkeiten relevant. Klinisch können Schmerzen, Blepharospasmus, Tränenfluss und Rötung auftreten. Eine rasche Spülung kann prognoserelevant sein, sollte jedoch nur durchgeführt werden, wenn sie ohne erhebliche Zeitverzögerung und ohne Gefährdung möglich ist. Priorität bleibt die Stabilisierung des Gesamtzustandes.
Pathophysiologisch werden toxische Wirkungen nach Zielorganen oder -systemen eingeordnet. Neurotoxische Substanzen verursachen Tremor, Krampfanfälle, Hyperästhesie oder Bewusstseinsstörungen. Kardiotoxische Stoffe können Bradykardien, Tachyarrhythmien, Hypotonie oder Kreislaufkollaps auslösen. Hämatotoxische oder gerinnungshemmende Substanzen – etwa Antikoagulanzien – führen zu verzögerten Blutungsereignissen. Hepato- oder nephrotoxische Stoffe schädigen Leber beziehungsweise Niere häufig mit zeitlicher Verzögerung. Gastrointestinale Toxine verursachen Erbrechen, Durchfall oder Bauchschmerzen. Für die präklinische Ausbildung ist nicht das vollständige toxikologische Detailwissen entscheidend, sondern das Erkennen gefährlicher Muster.
Gefährliche Muster sind beispielsweise anhaltendes oder wiederholtes Krampfgeschehen, schwere Brady- oder Tachyarrhythmien, persistierendes Erbrechen mit Aspirationsrisiko, Dyspnoe, deutliche Bewusstseinsveränderungen oder manifeste Schockzeichen. Diese Symptome definieren die Prioritäten im ABCDE-Schema. A bedeutet Atemwegsschutz bei Erbrechen oder Bewusstseinsminderung. B steht für Sauerstoffgabe bei respiratorischer Beeinträchtigung. C umfasst Kreislaufmonitoring und gegebenenfalls Volumenstrategie unter tierärztlicher Anleitung. D beinhaltet neurologische Beurteilung, Temperaturmanagement und Krampfkontrolle.
Fallbeispiel: Eine Katze zeigt Tremor, Hyperthermie und Unruhe nach Kontakt mit einem Spot-On-Präparat für Hunde. Der wahrscheinliche Aufnahmeweg ist kutan mit zusätzlicher oraler Aufnahme durch Putzen. Präklinisch stehen Eigenschutz, vorsichtige Dekontamination des Fells – sofern sicher möglich –, Stressreduktion, Temperaturkontrolle und rascher Transport mit Voranmeldung „Verdacht auf Pyrethroid-Intoxikation“ im Vordergrund. Die Kenntnis des Aufnahmeweges erklärt hier die Symptomatik und bestimmt die Maßnahmen.
Ein zentrales didaktisches Prinzip lautet: Aufnahmeweg bestimmt Strategie. Wer versteht, was im Körper geschieht, erkennt, warum bestimmte Maßnahmen sinnvoll oder gefährlich sind. Unkontrolliertes Auslösen von Erbrechen bei ätzenden Substanzen kann schwere Schleimhautschäden verursachen. Unzureichende Dekontamination bei kutaner Exposition kann die Resorption verlängern. Zeitverlust durch unsystematische Maßnahmen verschlechtert die Prognose.
Reevaluation ist bei toxikologischen Notfällen besonders wichtig. Viele Substanzen zeigen verzögerten Wirkungseintritt oder biphasische Verläufe. Dokumentierte Trends von Herzfrequenz, Atemfrequenz, Temperatur und neurologischem Status sind für die Klinik oft wertvoller als Einzelmessungen. Bei jeder Vergiftung ist an Hypothermie, Hypoglykämie, Krampfgeschehen und Aspirationsrisiko zu denken, insbesondere nach Erbrechen oder Sedation.
Kommunikation mit Haltern ist ein medizinischer Faktor. Klare Anweisungen verhindern gefährliche Hausmittel und ermöglichen eine strukturierte Informationssammlung. Produktidentifikation, geschätzte Menge, Zeitpunkt der Exposition und beobachtete Veränderungen sind essenziell. Eine saubere Übergabe umfasst diese Angaben sowie durchgeführte Maßnahmen und aktuelle Vitalparameter.
Für die präklinische Praxis gilt: Eigenschutz und Patientensicherheit stehen gleichrangig. Eine kontaminierte Einsatzkraft gefährdet sich selbst und das Team. Die Ausbildung vermittelt daher, zunächst die Lage zu sichern, dann strukturiert nach ABCDE zu handeln und parallel toxikologische Informationen zu erfassen. Präklinisch werden Antidote in der Regel nicht eigenständig appliziert; deren Einsatz erfolgt nach tierärztlicher Rücksprache.
Zusammenfassend verbindet dieser Abschnitt Grundlagenwissen mit praktischer Handlungsorientierung. Aufnahmewege erklären Symptomatik, Pathophysiologie definiert Prioritäten, und strukturierte Stabilisierung sichert den Patienten bis zur definitiven Therapie. Die präklinische Aufgabe besteht nicht in vollständiger Entgiftung, sondern in sicherer Überbrückung durch konsequente Priorisierung, Eigenschutz und zielgerichtete Kommunikation.

Dekontamination ist in der präklinischen Tierrettung ein klassisches Hochrisiko-/Hochgewinn-Thema. Richtig indiziert und fachgerecht durchgeführt, kann sie die tatsächlich resorbierte Dosis eines Toxins erheblich reduzieren und damit Prognose und Therapieaufwand deutlich verbessern. Falsch durchgeführt, zum falschen Zeitpunkt oder ohne Beachtung von Kontraindikationen, kann sie jedoch zusätzlichen Schaden verursachen – bis hin zu Aspirationspneumonie, schwerer Hypothermie oder Verzögerung lebensrettender Maßnahmen. Aus diesem Grund wird Dekontamination in der Ausbildung strikt indikations-, sicherheits- und prioritätenorientiert vermittelt. Sie ist niemals Selbstzweck, sondern immer Teil eines strukturierten Gesamtkonzeptes.
Grundlage jeder Entscheidung ist die Reihenfolge: Eigenschutz – ABCDE-Stabilisierung – dann Dekontaminationsabwägung. Ein Patient mit respiratorischer Insuffizienz, Krampfgeschehen oder Schock profitiert nicht von einer sofortigen Waschprozedur oder erzwungenem Erbrechen, sondern von Atemwegssicherung, Sauerstoffgabe, Kreislaufstabilisierung und raschem Transport. Dekontamination darf die Stabilisierung nicht verdrängen. Dieser didaktische Kerngedanke zieht sich durch das gesamte Modul.
Bei oraler Aufnahme ist das Auslösen von Erbrechen kein Automatismus. Vielmehr müssen klare Kontraindikationen beachtet werden. Dazu gehören Bewusstseinsstörungen, fehlende Schutzreflexe, bestehende Dyspnoe, Krampfgeschehen, die Aufnahme stark reizender oder ätzender Substanzen sowie schäumender Kohlenwasserstoffe mit hohem Aspirationsrisiko. Auch ein längerer Zeitraum seit Aufnahme kann gegen eine Emesis-Induktion sprechen, da der Stoff möglicherweise bereits resorbiert wurde. Präklinisch wird daher in der Regel keine eigenständige Emesis ohne tierärztliche Rücksprache empfohlen. Stattdessen stehen schnelle Klinikzuführung, Sicherung der Produktinformationen und symptomorientierte Stabilisierung im Vordergrund.
Aktivkohle ist in der klinischen Toxikologie ein etabliertes Mittel zur Bindung bestimmter Substanzen im Gastrointestinaltrakt. Präklinisch ist ihr Einsatz jedoch nicht trivial. Neben der korrekten Dosierung sind Aspirationsrisiko, wiederholte Gabe und die Frage der Wirksamkeit bei dem jeweiligen Stoff zu berücksichtigen. Eine unsachgemäße Applikation bei sedierten oder neurologisch beeinträchtigten Tieren kann schwerwiegende Komplikationen verursachen. Daher wird auch hier Zurückhaltung gelehrt, sofern keine tierärztliche Anleitung vorliegt.
Kutane Dekontamination hingegen ist in vielen Fällen präklinisch sinnvoll und effektiv. Fell und Haut können toxische Substanzen über längere Zeit speichern und kontinuierlich resorbieren. Zusätzlich besteht das Risiko einer sekundären oralen Vergiftung durch Putzen. Die praktische Durchführung erfordert jedoch klare Sicherheitsmaßnahmen: Tragen von Handschuhen, gegebenenfalls Schutzbrille, Vermeidung von Hautkontakt mit kontaminiertem Wasser und Beachtung des Eigenschutzes. Gewaschen wird mit lauwarmem Wasser und mildem Spülmittel. Aggressive Lösungsmittel sind kontraindiziert, da sie die Hautbarriere schädigen und die Resorption erhöhen können.
Ein wesentliches Risiko bei der Dekontamination ist Hypothermie. Nasse Tiere verlieren rasch Wärme, insbesondere kleine Hunde und Katzen. Daher müssen Waschmaßnahmen mit konsequentem Wärmemanagement kombiniert werden: zügiges Arbeiten, Abtrocknen, Einsatz von Decken oder Wärmematten und kontinuierliche Temperaturkontrolle. Bei stark gestressten, dyspnoischen oder neurologisch instabilen Patienten kann eine vollständige Wäsche vor Ort kontraindiziert sein. In solchen Fällen ist abzuwägen, ob eine grobe, zeitlich begrenzte Spülung ausreichend ist oder ob die definitive Dekontamination in der Klinik unter kontrollierten Bedingungen – gegebenenfalls mit Sedation – erfolgen sollte.
Okulare Dekontamination bedeutet Spülung mit reichlich isotoner Flüssigkeit, sofern verfügbar. Auch hier gelten die Prinzipien Eigenschutz, zügige Durchführung und Priorisierung der Gesamtstabilität. Bei inhalativer Exposition besteht die primäre Maßnahme in der Entfernung aus der Expositionsquelle, Lüftung der Umgebung und Sauerstoffgabe. Eine aufwendige Dekontamination ist hier meist nicht erforderlich, solange keine sekundäre Kontamination von Fell oder Haut vorliegt.
Fallbeispiel: Ein Hund wälzt sich in einem verschütteten Insektizid und beginnt kurze Zeit später zu speicheln und zu zittern. Die korrekte präklinische Vorgehensweise umfasst zunächst Eigenschutz – Handschuhe, gegebenenfalls Schutzbrille –, anschließend Entfernung des Tieres aus der Kontaminationsquelle. Wenn der Kreislauf stabil und keine akute Atemnot vorliegt, erfolgt eine zügige, aber gründliche Waschung mit lauwarmem Wasser und mildem Reinigungsmittel. Parallel wird auf Wärmeschutz geachtet. Danach erfolgt rascher Transport mit strukturierter Voranmeldung, da neurologische Symptome auf eine systemische Intoxikation hinweisen können.
Re-Evaluation ist bei Dekontaminationsmaßnahmen essenziell. Symptome können sich verzögert entwickeln oder trotz initialer Stabilität progredient verlaufen. Dokumentierte Trends von Herzfrequenz, Atemfrequenz, Temperatur, neurologischem Status und Schleimhautfarbe liefern der Klinik wertvolle Informationen. Einzelbeobachtungen ohne Verlaufskontext sind weniger aussagekräftig als strukturierte Trenddokumentation.
Bei jeder Vergiftung muss zusätzlich an Hypothermie, Hypoglykämie, Krampfgeschehen und Aspirationsrisiko gedacht werden – insbesondere nach Erbrechen oder Sedation. Kleine Tiere und Katzen sind aufgrund metabolischer Besonderheiten häufig vulnerabler, sodass Symptome schneller eskalieren können. Diese Erkenntnis beeinflusst die Schwelle zur Transportpriorisierung erheblich.
Kommunikation mit Haltern ist ein zentraler medizinischer Faktor. Viele Besitzer neigen aus Sorge zu Hausmitteln wie Salzwasser, Milch oder eigenständigem Erbrechen-Auslösen. Klare, ruhige und sachliche Aufklärung verhindert zusätzliche Gefahren. Gleichzeitig müssen Produktname, Wirkstoff, Konzentration, vermutete Menge und Zeitpunkt der Exposition systematisch erfragt und dokumentiert werden. Diese Informationen bestimmen in der Klinik die weitere Therapie.
Die häufigsten Fehler im Kontext der Dekontamination sind: vorschnelles Auslösen von Erbrechen ohne Indikationsprüfung, unzureichender Eigenschutz, aggressive oder falsche Waschmethoden, fehlende Temperaturkontrolle, mangelhafte Produktidentifikation und Zeitverlust vor dem Transport. Die Ausbildung legt daher besonderen Wert auf strukturierte Entscheidungsfindung und klare Prioritätensetzung.
Eine saubere Übergabe an die Klinik enthält mindestens folgende Punkte: Stoff oder Produktbezeichnung, geschätzte Menge, Zeitpunkt und Aufnahmeweg, bereits durchgeführte Dekontaminations- und Stabilisierungsmaßnahmen, Reaktion des Patienten darauf sowie aktuelle Vitalparameter. Zusätzlich sollten potenzielle Risiken wie Aspirationsverdacht oder anhaltende neurologische Symptome benannt werden. Diese strukturierte Kommunikation verbessert die Ressourcenvorbereitung und verkürzt die Zeit bis zur definitiven Therapie.
Zusammenfassend gilt: Dekontamination ist ein wirksames Instrument, wenn sie indikationsgerecht, sicher und prioritätenorientiert durchgeführt wird. Sie ersetzt nicht die ABCDE-Stabilisierung und darf diese nicht verzögern. Eigenschutz, Patientensicherheit, Wärmemanagement und konsequente Reevaluation bilden die Grundlage jeder Maßnahme. Die präklinische Aufgabe besteht darin, Schaden zu begrenzen, Risiken zu minimieren und den Patienten stabil in die definitive Versorgung zu überführen.

Die symptomorientierte Erstversorgung ist das Herzstück der präklinischen Toxikologie, weil die definitive Diagnostik (Labor, Bildgebung, Toxin-Identifikation) und die gezielte Antidot- oder Intensivtherapie in der Regel erst in der Klinik stattfinden. Präklinisch entscheidet deshalb nicht „der perfekte Nachweis“, sondern die Fähigkeit, gefährliche Muster früh zu erkennen, Komplikationen zu verhindern und den Patienten stabil in die definitive Versorgung zu überführen. Abschnitt 4 verknüpft typische Symptomcluster mit klaren Handlungszielen und trainiert eine wiederholbare Checkliste: Lage sichern und Eigenschutz, dann ABCDE, parallel Temperaturmanagement, Aspirationsprophylaxe, Krampf- und Stresskontrolle, saubere Dokumentation und strukturierte Kommunikation. Entscheidend ist dabei die Prioritätenlogik: Erst Lebensfunktionen sichern, dann (wenn möglich) Dekontamination oder weitere Maßnahmen – und nicht umgekehrt.
Neurologische Symptomcluster sind in Vergiftungsfällen besonders häufig und reichen von Unruhe, Tremor und Hyperästhesie über Ataxie bis hin zu Krampfgeschehen und Bewusstseinsstörungen. Präklinisch gilt: Reize minimieren (Licht, Lärm, Hektik), Verletzungsgefahr reduzieren (sichere Umgebung, Polsterung, rutschfester Untergrund), und den Atemweg konsequent schützen. Bei tremorösen oder krampfenden Tieren steigt der Sauerstoffverbrauch, die Wärmeproduktion kann massiv ansteigen, und eine Hyperthermie wird schnell lebensbedrohlich. Deshalb wird in der Ausbildung die Kombination aus reizarmem Handling, Temperaturkontrolle und raschem Transport als Standard vermittelt. Bei Krämpfen hat die Sicherheit des Teams Priorität: kein Festhalten am Maul, keine Finger in den Mund, kein Versuch, „die Zunge zu sichern“. Stattdessen wird Abstand gehalten, die Umgebung gesichert, der Kopf nach Möglichkeit seitlich gelagert (ohne Zwang), und eine klinische Eskalation (Antikonvulsiva, Atemwegssicherung) schnell ermöglicht. Wenn Bewusstsein und Schutzreflexe nachlassen, ist Aspiration ein zentrales Risiko – auch ohne aktives Erbrechen. Die präklinische Konsequenz lautet dann: Positionierung, Sauerstoffgabe nach Toleranz, möglichst kurze Manipulationen und sofortige Übergabe an eine Klinik, die Sedierung/Intubation beherrscht.
Kardiovaskuläre Symptomcluster umfassen Hypotonie, Kollaps, Tachykardie, Bradykardie und Arrhythmien. Viele Toxine beeinflussen das autonome Nervensystem, die Erregungsleitung oder die Gefäßregulation. Präklinisch wird nicht versucht, Rhythmusstörungen „auszutherapieren“, sondern die Dynamik wird erkannt, dokumentiert und als Transportindikator bewertet. Bei Kollaps oder Schockzeichen gilt konsequent ABCDE: Atemweg und Atmung sichern, Sauerstoff geben, Wärme erhalten, und den Kreislauf anhand klinischer Zeichen (Pulsqualität, Kapillarfüllzeit, Schleimhautfarbe, Extremitätentemperatur, mentale Reaktion) wiederholt einschätzen. Flüssigkeitstherapie oder spezifische Rhythmustherapien gehören in der Regel in tierärztliche Hand; präklinisch ist die Aufgabe, Zeit zu gewinnen, eine Verschlechterung früh zu erkennen und der Klinik die notwendigen Informationen zu liefern (Trend statt Momentaufnahme).
Gastrointestinale Symptomcluster mit Erbrechen, Durchfall, Hypersalivation und Bauchschmerz sind häufig, aber tückisch, weil sie sekundäre Gefahren erzeugen: Dehydratation, Elektrolytverschiebungen und vor allem Aspiration. Deshalb steht präklinisch die Aspirationsprophylaxe im Vordergrund: geeignete Kopf-/Hals-Position (ohne Würgereiz auszulösen), saugfähige Unterlage, kurze Reevaluationsintervalle und möglichst stressarme Handhabung. Ein Halterwunsch nach „Hausmitteln“ (Milch, Öl, Salzwasser, Kohletabletten ohne Anleitung) wird aktiv abgefangen: ruhige, klare Anweisung, warum das gefährlich sein kann, und Fokus auf sicheren Transport. Auch hier gilt: Der Nutzen einer Maßnahme wird gegen das Risiko und gegen den Zeitverlust abgewogen. Ein Tier, das wiederholt erbricht und zugleich neurologisch auffällig ist, wird nicht „experimentell“ behandelt, sondern stabilisiert und schnell übergeben.
Respiratorische Symptomcluster können durch Bronchospasmus, Lungenödem, Aspiration, inhalative Reizstoffe oder zentrale Atemdepression entstehen. Präklinisch sind Sauerstoffgabe und stressarme Lagerung essenziell. Welche Applikationsform gewählt wird (Flow-by, Box, Maske) richtet sich nach der Toleranz des Tieres: Eine Maske, die Panik auslöst, verschlechtert die Ventilation und kann die Dekompensation beschleunigen. Der didaktische Kern lautet: „O₂ ja – aber nicht um den Preis des Kollapses.“ Bei Zeichen der Erschöpfung (abnehmende Atemfrequenz bei hoher Atemarbeit, Bewusstseinseintrübung, graue Schleimhäute, „silent chest“) wird nicht abgewartet, sondern Transport und Voranmeldung eskaliert, damit klinische Atemwegssicherung/Beatmung ohne Verzögerung möglich wird. Nach Erbrechen oder bei starker Speichelbildung wird zusätzlich das Aspirationsthema aktiv adressiert (Positionierung, kurze Handgriffe, keine unnötige Flüssigkeitsgabe oral).
Temperaturmanagement ist in der Toxikologie kein Nebenthema, sondern ein eigenständiges Handlungsfeld. Hyperthermie entsteht bei Tremor/Krampf, bei starker Unruhe, nach Stimulanzien oder durch Umgebungswärme. Sie verschlechtert Stoffwechsel und Organtoleranz und kann in kurzer Zeit kritisch werden. Präklinisch wird deshalb kontrolliert gekühlt: Umgebung entlasten, Luftbewegung, lauwarme Maßnahmen – ohne „Schockkühlung“ und ohne Auskühlen. Umgekehrt ist Hypothermie häufig iatrogen: nasses Fell nach Dekontamination, Schock, lange Transportzeiten oder kalte Umgebung. Hypothermie verschlechtert Kreislaufkompensation und Medikamentenwirkung und erhöht das Risiko für Rhythmusstörungen. Daher gilt: Jede Dekontamination muss mit Wärmeschutz gekoppelt sein, und jeder „ruhige“ Patient nach Krampf oder Intoxikation wird aktiv vor Auskühlung geschützt.
Was präklinisch typischerweise nicht erfolgt: Flüssigkeitstherapie, Antiemetika, Antikonvulsiva oder spezifische Antidote werden in der Regel nicht „frei“ und nicht schematisch angewendet, sondern gehören – je nach Ausbildungssystem – in tierärztliche Verantwortung oder in klar geregelte Protokolle mit Rücksprache. Die Ausbildung vermittelt hier nicht „Therapiewildwuchs“, sondern Indikationswissen, Risiken und Entscheidungslogik: Was ist sofort lebensrettend? Was ist low risk/high benefit? Was erzeugt Zeitverlust oder zusätzliche Gefahren? Daraus folgt das präklinische Zielbild: Stabilität gewinnen, Komplikationen vermeiden, Informationen sichern und schnell übergeben.
Fallbeispiel 1 (Cannabis-Verdacht): Ein Hund zeigt nach möglicher Cannabis-Aufnahme Ataxie, Hypersalivation und wechselndes Bewusstsein. Präklinisch wird der Patient nicht stimuliert oder „wachgerüttelt“, sondern reizarm geführt, warm gehalten und engmaschig überwacht. Das Aspirationsrisiko steht im Vordergrund: geeignete Lagerung, saubere Unterlage, kurze Reevaluation. Sauerstoff wird bei Bedarf und nach Toleranz gegeben. Entscheidend ist die strukturierte Übergabe: Verdachtsstoff, Zeitpunkt, geschätzte Menge, Verlauf, aktuelle Vitalparameter und beobachtete Bewusstseinswechsel.
Fallbeispiel 2 (Pyrethroid-Kontakt): Eine Katze zeigt nach Kontakt mit einem Spot-on für Hunde Tremor und Hyperthermie. Der Aufnahmeweg ist häufig kutan mit sekundärer oraler Aufnahme durch Putzen. Präklinisch wird Eigenschutz beachtet, eine Dekontamination erfolgt nur soweit sicher und ohne Zeitverlust. Temperatur wird kontrolliert gemanagt (keine Unterkühlung), Stress wird minimiert, und der Transport wird priorisiert. Die Voranmeldung „Verdacht Pyrethroid-Intoxikation, Tremor/Hyperthermie“ ermöglicht der Klinik, Krampfkontrolle, Sedierung und weitere Dekontamination sofort vorzubereiten.
Dokumentation und Kommunikation sind feste Bestandteile der symptomorientierten Versorgung. Re-Evaluation ist entscheidend, weil Symptome sich verzögert entwickeln oder sprunghaft verschlechtern können. Daher werden Trends dokumentiert: Zeitpunkt der Beobachtung, Herzfrequenz, Atemmuster, Schleimhautfarbe, Temperatur, neurologischer Status, Erbrechen/Diarrhoe-Episoden, Reaktion auf Sauerstoff oder Lagerung. Eine saubere Übergabe enthält: Stoff/Produkt (wenn bekannt), Menge (Schätzung), Zeitpunkt, Aufnahmeweg, bereits erfolgte Maßnahmen (z. B. Abspülen/Waschen, O₂, Wärmeschutz), beobachtete Reaktionen, aktuelle Vitalparameter, Risiken (Aspirationsverdacht, Krampfgeschehen, Temperaturentgleisung) und mitgeführte Materialquellen (Beipackzettel, Verpackung, Köder, Pflanzenteile). Diese Struktur reduziert Fehlentscheidungen in der Klinik und verkürzt die Zeit bis zur zielgerichteten Therapie.
Zusammenfassend vermittelt Abschnitt 4 eine pragmatische Leitlinie: Vergiftungen werden präklinisch nicht „ausdiagnostiziert“, sondern sicher geführt. Symptomcluster werden erkannt, Prioritäten daraus abgeleitet und mit wenigen, robusten Maßnahmen adressiert: Reizreduktion, Atemwegsschutz, Sauerstoffgabe nach Toleranz, Wärmeschutz bzw. kontrollierte Kühlung, Aspirationsprophylaxe, konsequente Re-Evaluation und schneller Transport. Die Qualität zeigt sich nicht in der Anzahl der Maßnahmen, sondern in Sicherheit, Struktur, Zeitmanagement und sauberer Kommunikation.
Der abschließende Abschnitt von Kapitel 5 widmet sich Transport, strukturierter Übergabe und dem Rahmen von Antidot-Therapien. In toxikologischen Notfällen entscheidet präklinisch häufig nicht eine einzelne Maßnahme, sondern die Qualität der Informationsweitergabe über Prognose und Behandlungsstrategie. Die Klinik priorisiert Diagnostik, Dekontamination, Laboranalysen, Bildgebung und spezifische Therapie anhand der übermittelten Daten. Eine unvollständige oder unsystematische Übergabe kann wertvolle Zeit kosten, während eine strukturierte, präzise Informationskette den Therapiebeginn erheblich beschleunigt. Präklinische Toxikologie ist daher immer auch Informationsmanagement.
Eine strukturierte Übergabe folgt einem klaren Schema. Sie umfasst mindestens: (1) Verdachtsstoff oder Produktbezeichnung – idealerweise mit Foto, Verpackung oder Beipackzettel; (2) bekannter Wirkstoff und Konzentration; (3) geschätzte Menge oder Expositionsdauer; (4) Zeitpunkt der Aufnahme oder des Kontakts; (5) Aufnahmeweg (oral, kutan, inhalativ, okulär); (6) beobachtete Symptome und deren zeitlicher Verlauf; (7) vor Ort durchgeführte Maßnahmen wie Dekontamination, Sauerstoffgabe, Kühlung oder Wärmeschutz; (8) Reaktion des Patienten auf diese Maßnahmen; (9) aktuelle Vitalparameter inklusive Trend; (10) besondere Risiken wie Trächtigkeit, Vorerkrankungen, Dauermedikation oder bekannte Allergien. Diese zehn Punkte bilden die Grundlage einer klinisch verwertbaren Übergabe.
Transportstrategisch gelten klare Prinzipien: stressarm, sicher fixiert, temperaturkontrolliert und unter Beachtung potenzieller Komplikationen. Tiere mit neurologischer Symptomatik profitieren von Reizreduktion – gedämpftes Licht, ruhige Umgebung, minimale Manipulation. Bei Erbrechen oder Hypersalivation wird eine saugfähige Unterlage verwendet, und die Positionierung berücksichtigt das Aspirationsrisiko. Bei dyspnoischen Patienten wird Sauerstoffgabe fortgeführt, sofern sie toleriert wird. Monitoring erfolgt soweit verfügbar und praktikabel, ohne den Transport zu verzögern.
Ein wesentlicher Ausbildungsinhalt ist der rationale Umgang mit Antidoten. Antidote sind keine „Freifahrtscheine“, sondern hochwirksame, indikationsgebundene Medikamente mit klaren Dosierungs- und Nebenwirkungsprofilen. Beispiele sind Vitamin K bei Antikoagulanzien, Atropin oder Pralidoxim bei bestimmten Organophosphat-Expositionen oder N-Acetylcystein bei Paracetamol-Intoxikation. Gerade bei Katzen bestehen bei einigen Substanzen besondere Risiken aufgrund metabolischer Besonderheiten. Präklinisch ist daher entscheidend, das therapeutische Zeitfenster nicht zu verpassen: schnelle Klinikzuführung, klare Voranmeldung und vollständige Information. Die eigenständige Gabe von Antidoten ohne klare Indikation und ohne tierärztliche Anleitung wird in der Regel nicht empfohlen.
Fallbeispiel: Ein Hund frisst einen Rattengift-Köder und ist zum Zeitpunkt des Eintreffens noch symptomfrei. Präklinisch wird das Produkt gesichert oder fotografiert, der Zeitpunkt der Aufnahme dokumentiert und auf Hausmittel konsequent verzichtet. Der Transport erfolgt zügig mit klarer Voranmeldung, da in der Klinik kontrollierte Emesis, Aktivkohle und gegebenenfalls eine frühzeitige Vitamin-K-Therapie eingeleitet werden können. Der entscheidende Beitrag präklinisch ist hier nicht eine spektakuläre Maßnahme, sondern die Vermeidung von Zeitverlust und Informationslücken.
Ein weiteres Fallbeispiel: Ein Hund leckt an Batteriesäure. Hier steht die potenzielle Schleimhautverätzung im Vordergrund. Präklinisch erfolgt – sofern sicher möglich – eine vorsichtige Spülung der Maulhöhle ohne forciertes Einbringen von Flüssigkeit und ohne Emesis-Induktion. Das Tier wird schnellstmöglich in eine Klinik transportiert, da endoskopische Abklärung und weiterführende Therapie zeitkritisch sein können. Auch hier ist die strukturierte Übergabe essenziell.
Re-Evaluation bleibt bis zur Übergabe zentral. Symptome können sich verzögert entwickeln oder innerhalb kurzer Zeit eskalieren. Dokumentierte Trends – beispielsweise steigende Herzfrequenz, zunehmende Atemarbeit oder Bewusstseinsveränderung – liefern der Klinik entscheidende Hinweise auf Dynamik und Schweregrad. Einzelwerte ohne Kontext sind weniger aussagekräftig als wiederholte, strukturierte Beobachtungen.
Kommunikation mit Haltern ist integraler Bestandteil des Gesamtkonzeptes. Ruhige, klare Anweisungen verhindern riskante Hausmittel, reduzieren Stress und fördern Kooperation. Gleichzeitig werden relevante Hintergrundinformationen systematisch erhoben. Bei toxikologischen Notfällen ist die Informationsdichte häufig entscheidender als die sichtbare Symptomatik.
Didaktisch wird deshalb trainiert, zunächst die Lage zu sichern, Eigenschutz zu gewährleisten und dann strukturiert nach ABCDE zu handeln. Parallel werden toxikologische Informationen gesammelt und dokumentiert. Eigenschutz und Patientensicherheit stehen gleichrangig: Eine kontaminierte Einsatzkraft gefährdet sich selbst und das Team und kann die Versorgung nicht fortsetzen.
Typische Fehler im Kontext von Transport und Übergabe sind: fehlende oder unvollständige Produktidentifikation, ungenaue Zeitangaben, fehlende Trenddokumentation, vorschnelle oder unsachgemäße Dekontamination, sowie Zeitverlust durch unnötige Maßnahmen vor Ort. Die Ausbildung legt daher Wert auf Prioritätensetzung: Stabilisieren, informieren, transportieren.
Kapitel 5 schließt mit dem didaktischen Kerngedanken: Toxikologische Notfälle sind Informations- und Sicherheitsnotfälle. Die präklinische Aufgabe besteht nicht darin, definitive Therapie zu leisten, sondern Gefahren zu erkennen, Stabilität zu sichern, Komplikationen zu vermeiden und der Klinik ein vollständiges, strukturiertes Lagebild zu übermitteln. Wer sicher arbeitet, konsequent reevaluiert, klar kommuniziert und zügig transportiert, leistet den größten Beitrag zur Prognose des Patienten.
Single-Choice: pro Frage eine richtige Antwort. Bestehensgrenze: 70%.
Ziel: Eigenschutz/Gefahrenerkennung → ABCDE/Transport → strukturierte Übergabe.
Seite 9 von 24