SACHVERSTÄNDIGENBÜRO

Ausbildungsplattform (Tier-Notruf)

Ethische Entscheidungen im Tierrettungsdienst entstehen häufig dort, wo medizinische Möglichkeiten, Zeitdruck, Ressourcen und Halterwünsche aufeinanderprallen. Besonders sensibel ist das Themenfeld „Euthanasie und Wohl“. In der präklinischen Ausbildung geht es nicht darum, eine Euthanasie durchzuführen oder eine tierärztliche Entscheidung vorwegzunehmen. Ziel ist, humane Kriterien zu verstehen, Leid sicher zu erkennen und Kommunikation so zu gestalten, dass eine tierärztliche Entscheidung vorbereitet und unterstützt werden kann. Der Kernbegriff ist das Wohl: Zum Wohl gehören Schmerzfreiheit, Angstfreiheit, Luftnotfreiheit, Schutz vor anhaltendem Leiden sowie Würde in der Behandlung. Der Kurs vermittelt eine strukturierte Abwägung, die im Einsatz als mentale Checkliste genutzt wird: (1) Wie hoch ist die akute Leidenslast (Schmerz, Dyspnoe, neurologische Not)? (2) Welche reversiblen Ursachen sind plausibel und wie zeitkritisch ist Behandlung? (3) Welche Ressourcen sind real verfügbar (Transportzeit, erreichbare Klinikfähigkeit, Teamstärke, Stabilisierungsmöglichkeiten, Wetter/Umfeld)? (4) Welche Werte, Grenzen und Erwartungen artikulieren Halterinnen und Halter? In onkologischen, neurologischen oder terminalen Situationen kann das Ziel nicht immer Heilung sein; dennoch bleibt jede Entscheidung an Transparenz gebunden. Der Rettungssanitäter lernt, den Gesprächsrahmen zu setzen: ruhig, wertschätzend, ohne Schuldzuweisung, ohne moralischen Druck. Typische Formulierungen sind: „Ich sehe, dass Ihr Tier stark leidet. Wir reduzieren jetzt Belastung, sichern Atmung und Kreislauf und bringen es in die Klinik. Dort kann die Tierärztin oder der Tierarzt die Optionen besprechen – palliativ, intensivmedizinisch oder, wenn es medizinisch notwendig ist, auch eine humane Euthanasie.“ Die Ausbildung betont: Euthanasie ist kein Ausweg aus Überforderung, sondern eine medizinisch-ethische Entscheidung, die auf Prognose, Leidenslast und verfügbaren therapeutischen Optionen basiert. Gleichzeitig werden Rollen und Grenzen geklärt: Präklinische Teams informieren, strukturieren, stabilisieren und transportieren; sie treffen keine endgültigen Therapieentscheidungen ohne tierärztliche Autorität. Wichtig ist auch der Umgang mit Emotionen: Trauer, Schuld, Wut oder Verzweiflung sind normal; das Team reagiert empathisch, bleibt aber handlungsfähig.
Ein weiterer Schwerpunkt ist das Vermeiden iatrogener Belastungen. Unnötige Manipulation, laute Umgebung, hektische Fixation oder wiederholtes Umlagern können bei schwer kranken oder terminalen Tieren Angst und Dyspnoe verstärken und damit Leid erhöhen. Deshalb wird Low-Stimulus-Care als Standard vermittelt: leise sprechen, Handlungen ankündigen, Licht reduzieren, Zuschauer begrenzen, kurze Handgriffe, sanfte Fixation und Lagerung nach Atemarbeit. Die beste Position ist die, in der die Atemarbeit sichtbar geringer ist (häufig sternal, manchmal mit leicht erhöhtem Vorderkörper). Sauerstoffgabe kann unterstützen, ist aber nur sinnvoll, wenn sie toleriert wird; bei Panik wird sie abgebrochen und durch stressärmere Maßnahmen ersetzt (Distanz wahren, kühle Luft, ruhige Umgebung, kurze Wege). Wärmemanagement wird als aktive Therapie verstanden: Decken, Windschutz und isolierende Unterlagen helfen, Hypothermie zu vermeiden, die Kreislauf und Kooperationsfähigkeit verschlechtert. Der Kurs betont, dass „mehr tun“ nicht automatisch „besser“ ist: Jede Maßnahme wird daran gemessen, ob sie die unmittelbare Gefährdung reduziert, ohne zusätzliche Belastung zu erzeugen. Auch das Umfeld wird aktiv geführt: Halterinnen und Halter werden freundlich, aber klar angeleitet, nicht zu drängen, nicht zu schütteln, nicht am Tier zu ziehen und nicht hektisch zu sprechen. Das Team nutzt kurze Anweisungen, die unter Stress funktionieren: „Bitte stehen Sie hier, sprechen Sie leise, lassen Sie uns den Kopf frei.“ Diese Art der Kommunikation ist Teil der Therapie, weil sie Angst und Atemnot senken kann.
Dokumentation ist Teil der Ethik und ein Sicherheitsnetz. Im Einsatz werden beobachtete Leidenszeichen und Vitaltrends festgehalten: Bewusstsein, Atemarbeit, Schleimhautfarbe, CRT, Pulsqualität, Temperatur, Schmerzreaktion und der Verlauf über Minuten. Dazu kommen Kontextdaten, die für die tierärztliche Entscheidung entscheidend sein können: bekannte Grunderkrankungen (z. B. Tumor, Herzinsuffizienz, neurologische Erkrankung), aktuelle Medikation (Opioide, NSAIDs, Steroide, Diuretika), Futter- und Wasseraufnahme, akute Auslöser (Sturz, Blutung, Stressereignis) sowie Aussagen der Halter („seit Tagen schlechter“, „heute kollabiert“, „nicht mehr fressend“). Dokumentation schützt auch vor Missverständnissen in emotionalen Situationen: Was wurde angeboten, was wurde abgelehnt, welche Risiken wurden erklärt? Didaktisch gilt: Entscheidungen werden nicht aus dem Bauch getroffen, sondern anhand transparenter Kriterien. Das reduziert Konflikte im Team und erhöht die Nachvollziehbarkeit gegenüber Halterinnen und Haltern sowie gegenüber der Klinik. In Stresssituationen steigen Fehlerwahrscheinlichkeit und Kommunikationsabbrüche; daher werden Standardformulierungen, kurze Checklisten und konsequente Re-Evaluation trainiert. Re-Evaluation bedeutet: in kurzen Intervallen (z. B. alle 5 Minuten oder bei jeder Veränderung) erneut prüfen, ob Atemarbeit, Perfusion oder Bewusstsein kippen. So wird verhindert, dass ein scheinbar „ruhiger“ Patient unbemerkt dekompensiert.
Ethische Kompetenz im Einsatz bedeutet nicht, Diagnosen zu diktieren oder Therapieziele zu erzwingen, sondern Bedürfnisse, Werte und rechtliche Rahmenbedingungen so zu strukturieren, dass die tierärztliche Entscheidung zeitkritisch möglich bleibt. Der Kurs betont den Unterschied zwischen Erklären und Überzeugen: Halterinnen und Halter brauchen klare, wahrheitsgemäße Information, aber keinen Druck. Im Zentrum stehen Einverständnisfähigkeit, Transparenz über Optionen und das Vermeiden von Schuldzuweisungen. Gleichzeitig wird gezeigt, wie man Grenzen setzt, wenn Sicherheit oder Tierschutz gefährdet sind. Deeskalation wird als Fertigkeit geübt: ruhig bleiben, Kernbotschaft wiederholen, Alternativen anbieten („Wir fahren jetzt in die Klinik, dort wird sofort beurteilt“), und bei Bedarf Unterstützung hinzuziehen. Eigensicherung ist dabei nicht nur PSA tragen. Sie umfasst Lageeinschätzung, sichere Fixation, Abstand, Biogefahren-Management und Teamkommunikation. Der Kurs behandelt typische Expositionswege (Bisse, Kratzer, Aerosole, Sekrete) und leitet daraus ein Prinzip ab: Jede unnötige Nähe erhöht Risiko, besonders wenn Halter emotional eskalieren oder das Tier durch Schmerz unberechenbar wird. Daher werden klare Rollen trainiert: Eine Person führt Kommunikation, eine beobachtet Umfeld und Sicherheit, eine versorgt. Dieses Crew-Resource-Management reduziert Fehler und schützt Team und Patient.
Psychologisch wird Stress als Leistungsfaktor verstanden: Er kann fokussieren, aber auch Tunnelblick auslösen. Deshalb wird Selbststeuerung als taktische Fertigkeit vermittelt: kurze Atemregulation, bewusster Fokus auf den nächsten Schritt, Mikro-Pausen nach kritischen Handlungen („Stop – Check – Act“) und klare interne Ansagen. Burnout-Prävention wird als Organisations- und Teamthema dargestellt: Rollenklärung, kurze Nachbesprechungen, Peer-Support und Grenzen bei Erreichbarkeit. Auf individueller Ebene wird eine Erholungsroutine trainiert: Abschlussrituale nach Einsätzen, Schlafhygiene und das Erkennen von Warnzeichen wie Zynismus, Schlafstörungen oder Reizbarkeit. In palliativ geprägten Situationen ist das Ziel oft Stabilisierung und Leidensreduktion, bis gemeinsam mit Tierärztin/Tierarzt und Halterinnen/Haltern ein würdevoller Weg entschieden ist. Würde bedeutet hier: Ruhe bewahren, medizinische Fakten nicht verschleiern, aber auch nicht kalt zu wirken. Dokumentation und Übergabe sind Teil dieser Würde. Die Übergabe an die Klinik enthält deshalb neben Vitalparametern auch die ethisch relevanten Informationen: dominante Symptome (Schmerz vs. Atemnot), beobachtete Leidenszeichen, Reaktion auf Low-Stimulus-Maßnahmen, bekannte Therapieziele der Halter sowie besondere Konflikte oder Sicherheitsaspekte. So kann die Klinik ohne Informationsverlust weiterarbeiten.

Eigensicherung im Tierrettungsdienst ist eine zentrale klinische Kompetenz, weil jede Verletzung des Teams unmittelbar die Versorgung des Tieres, die Sicherheit der Umgebung und die Einsatzfähigkeit weiterer Kräfte gefährdet. In emotional hoch aufgeladenen Situationen – etwa bei schwer verletzten Tieren, aggressiven Halter*innen, unklaren Vergiftungen oder bei Gesprächen über Prognose und mögliche Euthanasie – steigen Risiko und Impulsivität deutlich an. Der Kurs vermittelt Eigensicherung deshalb nicht als statische Checkliste, sondern als dynamischen Prozess: Lage beurteilen, Risiken antizipieren, Schutzmaßnahmen wählen und diese während des gesamten Einsatzes kontinuierlich anpassen. Das Team lernt, dass Eigensicherung nicht im Widerspruch zur Tierhilfe steht, sondern eine Voraussetzung dafür ist, dass Hilfe überhaupt stattfinden kann. Wer sich selbst gefährdet, verliert Handlungsspielraum und kann dem Tier langfristig nicht helfen.
Die Ausbildung unterscheidet vier grundlegende Risikokategorien, die im Einsatz gleichzeitig auftreten können. Erstens physische Risiken: Biss- und Kratzverletzungen, Sturzgefahr auf glatten Böden, Verkehr in Hofeinfahrten oder Straßen, sowie Verletzungen durch improvisierte Fixationen oder ruckartige Bewegungen panischer Tiere. Zweitens biologische Risiken: Kontakt mit Blut, Sekreten, Speichel, Urin oder Kot kann infektiöse Gefahren bergen; auch Zoonosen müssen berücksichtigt werden. Drittens chemische Risiken: Reinigungsmittel, Giftstoffe oder Medikamente können auf Böden oder in der Umgebung vorhanden sein. Viertens psychische Risiken: Aggression, Drohungen oder emotionale Eskalation durch Halter*innen können Entscheidungen unter Druck setzen und die Aufmerksamkeit des Teams binden. Das Training macht deutlich, dass diese Risiken selten isoliert auftreten. Häufig addieren sie sich – etwa wenn ein aggressives Tier, ein emotional eskalierender Halter und eine unübersichtliche Umgebung gleichzeitig vorliegen.
Um diese Situationen strukturiert zu bewältigen, arbeitet der Kurs mit einem vierstufigen Vorgehen. Schritt eins ist die Szenensicherung. Noch bevor das Tier berührt wird, beurteilt das Team Abstand, Fluchtwege, Beleuchtung und mögliche Hindernisse. Türen, Tore oder Straßenverkehr werden wahrgenommen, mögliche Rückzugswege für das Team festgelegt. Dabei gilt eine einfache Regel: Erst Sicherheit herstellen, dann handeln. Schritt zwei ist die Kommunikation im Team und mit Halter*innen. Klare, kurze Ansagen verhindern Chaos. Rollen werden benannt: Wer spricht mit dem Halter, wer beobachtet das Tier, wer bereitet Material vor? Deeskalierende Sprache ist dabei ein Werkzeug der Sicherheit: ruhiger Ton, kurze Sätze, keine Schuldzuweisungen. Schritt drei betrifft das Tierhandling. Die Fixation wird immer an Tierart, Größe und Stresslevel angepasst. Nähe wird nur so weit hergestellt, wie sie medizinisch erforderlich ist. Improvisierte, hektische Fixationen erhöhen das Risiko für alle Beteiligten. Schritt vier umfasst persönliche Schutzmaßnahmen: Handschuhe sind Standard, bei Bedarf werden Schutzbrille oder Masken eingesetzt. Hygienemaßnahmen wie Händedesinfektion, sichere Entsorgung von Materialien und Abstand zu kontaminierten Bereichen gehören zur Routine.
Ein besonderer Schwerpunkt der Ausbildung liegt auf der Fehlerkultur. Viele Verletzungen passieren nicht, weil ein Tier „bösartig“ ist, sondern weil Menschen Stress unterschätzen und Sicherheitsregeln abkürzen. Das kann eine scheinbar harmlose Situation sein: ein Tier, das kurz ruhig wirkt, plötzlich aber in Panik gerät; ein Halter, der aus Sorge eingreift; ein Teammitglied, das „nur schnell“ näher kommt. Deshalb werden sogenannte Stop-Rules trainiert. Dazu gehört: keine ungesicherte Annäherung an panische Tiere, keine Fixation ohne klaren Plan, keine Alleinarbeit in eskalierenden Situationen und kein Weiterarbeiten, wenn das Umfeld offensichtlich unsicher bleibt. Stop-Rules bedeuten nicht Abbruch aus Bequemlichkeit, sondern Schutz vor vermeidbaren Verletzungen.
Die Ausbildung integriert Prinzipien aus dem Crew-Resource-Management, die ursprünglich aus Luftfahrt und Rettungsdienst stammen. Dazu gehören klare Aufgabenverteilung, Closed-Loop-Kommunikation und kurze Team-Check-Ins. Ein Beispiel: Eine Person übernimmt die Kommunikation mit dem Halter, eine zweite konzentriert sich auf das Tier, eine dritte sichert Umgebung und Material. Closed-Loop bedeutet, dass Anweisungen bestätigt werden: „Ich halte den Kopf.“ – „Verstanden, du hältst den Kopf.“ Diese Technik reduziert Missverständnisse, besonders unter Stress. Kurze Check-Ins („Alle sicher?“ – „Ja.“) helfen, die Situation regelmäßig neu zu bewerten. Das Ziel ist ein Team, das koordiniert arbeitet, statt parallel und unstrukturiert zu handeln.
Ein sensibler Bereich ist die Einbindung von Halter*innen. Halter*innen können beruhigend auf ihr Tier wirken, gleichzeitig aber ein Risiko darstellen, wenn sie emotional oder impulsiv handeln. Die Ausbildung vermittelt daher klare, respektvolle Anweisungen: „Bleiben Sie bitte hinter mir und sprechen Sie ruhig mit Ihrem Tier, aber fassen Sie es nicht an.“ Diese Form der Einbindung gibt Halter*innen eine Rolle, ohne sie in die Gefahrenzone zu bringen. Wenn Halter*innen aggressiv oder unkontrollierbar reagieren, wird ein Eskalationsschema angewendet. Dazu gehören klare Abbruchkriterien, Nachforderung von Unterstützung und – wenn nötig – das Priorisieren des Eigenschutzes. Das Team lernt, dass Sicherheit immer Vorrang hat. Ein Einsatz kann unterbrochen oder beendet werden, wenn das Umfeld gefährlich bleibt.
Eigensicherung endet nicht mit dem Verlassen der Einsatzstelle. Nach dem Einsatz sind medizinische und organisatorische Schritte erforderlich. Biss- oder Kratzverletzungen müssen sofort versorgt werden. Wunden werden gereinigt, dokumentiert und gegebenenfalls ärztlich abgeklärt. Auch scheinbar kleine Verletzungen können Infektionen verursachen. Meldung und Dokumentation gehören zur professionellen Nachbereitung. Das Team reflektiert, wie die Situation entstanden ist und welche Schutzmaßnahmen funktioniert haben oder verbessert werden können. Diese Nachbereitung stärkt die Sicherheitskultur und verhindert, dass Fehler wiederholt werden.
Didaktisch folgt dieses Kapitel dem Prinzip, dass Entscheidungen nicht aus dem Bauch getroffen werden, sondern anhand transparenter Kriterien. Struktur reduziert Stress und verhindert impulsive Fehlentscheidungen. Standardformulierungen, Checklisten und regelmäßige Re-Evaluation helfen, auch unter Druck den Überblick zu behalten. Kommunikation spielt dabei eine Schlüsselrolle. Halter*innen benötigen klare, wahrheitsgemäße Informationen, ohne dass Druck aufgebaut wird. Das Team erklärt, was geschieht, kündigt Schritte an und bleibt respektvoll, selbst wenn Emotionen hochkochen. Gleichzeitig wird gezeigt, wie Grenzen gesetzt werden können, wenn Sicherheit oder Tierschutz gefährdet sind.
Psychologisch wird Stress im Einsatz als zweischneidiger Faktor vermittelt. Einerseits kann Stress Aufmerksamkeit und Reaktionsgeschwindigkeit erhöhen, andererseits führt er schnell zu Tunnelblick und Kommunikationsabbrüchen. Daher wird Selbststeuerung als taktische Fähigkeit trainiert. Kurze Atemtechniken, bewusste Fokussierung auf den nächsten Handlungsschritt und Mikro-Pausen nach kritischen Momenten helfen, die eigene Handlungsfähigkeit zu stabilisieren. Diese Techniken sind keine „Soft Skills“, sondern praktische Werkzeuge, um auch in chaotischen Situationen ruhig und präzise zu handeln.
Ein weiterer Bestandteil ist die Burnout-Prävention. Einsätze im Tierrettungsdienst können emotional belastend sein, insbesondere wenn Tiere schwer leiden oder Konflikte mit Halter*innen entstehen. Die Ausbildung vermittelt daher organisatorische und persönliche Strategien zur Belastungsreduktion. Im Team gehören klare Rollen, kurze Nachbesprechungen und Peer-Support zur Routine. Auf individueller Ebene wird eine Erholungsroutine empfohlen: kurze Abschlussrituale nach Einsätzen, ausreichender Schlaf und das frühzeitige Erkennen von Warnzeichen wie Reizbarkeit, Zynismus oder anhaltende Müdigkeit. Diese Aspekte sind Teil professioneller Einsatzfähigkeit und tragen dazu bei, langfristig gesund im Beruf zu bleiben.
Auch rechtliche und organisatorische Rahmenbedingungen werden integriert. Einwilligung, Dokumentationspflicht und der Umgang mit Konfliktsituationen gehören zum Alltag. Besonders wichtig ist das Prinzip „kein Alleingang“ bei hoch emotionalen Entscheidungen. Komplexe Situationen werden im Team besprochen und – wenn nötig – mit tierärztlicher oder organisatorischer Unterstützung geklärt. Simulationen und Fallkarten zeigen typische Szenarien, in denen Kommunikation, Eigenschutz und Versorgung gleichzeitig stattfinden müssen. Dabei wird nicht nur vermittelt, was richtig ist, sondern auch, wie es unter Zeitdruck umgesetzt werden kann.
Das Kapitel schließt mit der zentralen Botschaft: Professionalität bedeutet, sich selbst zu schützen, um dauerhaft helfen zu können. Eigenschutz ist kein Egoismus, sondern Teil der Versorgungssicherheit. Ein Team, das ruhig bleibt, klare Rollen nutzt und Risiken früh erkennt, kann auch in schwierigen Situationen wirksam handeln und gleichzeitig Mensch und Tier schützen.

Empathie und Stressmanagement sind im Tierrettungsdienst keine „weichen“ Zusatzfähigkeiten, sondern operative Kernkompetenzen, die unmittelbar die Versorgungsqualität, die Entscheidungsfähigkeit des Teams und die Sicherheit aller Beteiligten beeinflussen. In akuten Einsatzsituationen treffen starke Emotionen, Zeitdruck und medizinische Verantwortung aufeinander. Halter*innen erleben Angst, Schuldgefühle oder Verzweiflung, während das Team gleichzeitig medizinische Prioritäten setzen muss. Empathie bedeutet in diesem Kontext nicht, Emotionen vollständig zu übernehmen, sondern sie zu erkennen und so darauf zu reagieren, dass Kooperation möglich bleibt und die Versorgung des Tieres nicht behindert wird. Der Kurs unterscheidet deshalb zwischen affektiver Empathie – dem unmittelbaren Mitfühlen – und kognitiver Empathie – dem bewussten Verstehen der emotionalen Lage einer Person. Während affektive Empathie leicht zu emotionaler Überlastung führen kann, ermöglicht kognitive Empathie eine professionelle Haltung: Das Team versteht die Gefühle der Halter*innen, bleibt jedoch handlungsfähig und strukturiert.
Ein zentrales Konzept ist die sogenannte empathische Struktur. Sie beschreibt eine Gesprächsstrategie, die sowohl emotionale Unterstützung als auch medizinische Klarheit ermöglicht. Der erste Schritt ist das Validieren der Emotion: „Ich sehe, dass Sie sich große Sorgen machen“ oder „Ich verstehe, dass das gerade sehr belastend ist.“ Dadurch fühlen sich Halter*innen wahrgenommen und sind eher bereit zuzuhören. Der zweite Schritt ist die Fokussierung auf die medizinische Priorität: „Wir kümmern uns jetzt zuerst um die Atmung Ihres Tieres.“ Der dritte Schritt besteht aus klarer Information über das weitere Vorgehen: „Danach bringen wir Ihr Tier direkt in die Klinik, damit dort weitere Behandlung möglich ist.“ Diese Struktur verhindert, dass Gespräche in emotionalen Diskussionen stecken bleiben, während gleichzeitig Respekt und Mitgefühl erhalten bleiben.
Stressmanagement wird im Kurs als mehrstufiges System vermittelt, das verschiedene Zeitebenen berücksichtigt. Auf der Mikroebene – also innerhalb von Sekunden oder Minuten – geht es um unmittelbare Selbststeuerung. Das Team trainiert einfache Techniken, die unter Stress funktionieren: kontrolliertes Atmen, kurze Selbstinstruktionen wie „ABCDE – ruhig und systematisch“, sowie bewusste Blickwechsel, um Tunnelblick zu vermeiden. Diese Mikrostrategien helfen, physiologische Stressreaktionen zu regulieren und kognitive Klarheit zu erhalten. Auf der Mesoebene, also während des gesamten Einsatzverlaufs, spielen strukturierte Arbeitsweisen eine entscheidende Rolle. Klare Rollenverteilung, Checklisten und regelmäßige Re-Evaluation sorgen dafür, dass Entscheidungen nicht allein auf dem ersten Eindruck basieren. Jede Veränderung des Patientenzustands wird bewusst überprüft: Bewusstsein, Atemarbeit, Schleimhautfarbe, Pulsqualität und Temperatur werden in kurzen Intervallen neu bewertet.
Auf der Makroebene, die sich über Wochen oder Monate erstreckt, steht die langfristige Resilienz im Mittelpunkt. Einsätze im Tier-Notruf können emotional belastend sein, besonders wenn Tiere schwer leiden oder Konflikte mit Halter*innen auftreten. Deshalb vermittelt der Kurs Strategien zur Stabilisierung der psychischen Gesundheit. Dazu gehören ausreichender Schlaf, bewusste Pausen zwischen Einsätzen, Austausch im Team sowie Supervision oder Peer-Support. Resilienz bedeutet dabei nicht, Belastungen zu ignorieren, sondern sie aktiv zu verarbeiten. Das Team lernt, Warnzeichen von Überlastung frühzeitig zu erkennen: emotionale Taubheit, Zynismus, Schlafstörungen, Grübelschleifen, Reizbarkeit oder zunehmender Substanzkonsum als vermeintliche Bewältigungsstrategie. Diese Signale sind Hinweise darauf, dass Unterstützung notwendig wird.
Ein besonders wichtiger Aspekt ist der Umgang mit moralischem Stress, auch als „moral injury“ bezeichnet. Dieser entsteht, wenn Einsatzkräfte das Gefühl haben, nicht das tun zu können, was sie als medizinisch oder ethisch richtig ansehen. Ursachen können begrenzte Ressourcen, Zeitdruck, finanzielle Grenzen der Halter*innen oder Konflikte über Therapieentscheidungen sein. Der Kurs zeigt, wie moralischer Stress entsteht und welche Strategien helfen, ihn zu reduzieren. Dazu gehören Transparenz in Entscheidungen, gemeinsame Teamabstimmungen, klare Dokumentation und das Bewusstsein, dass nicht jede Situation vollständig kontrollierbar ist. Durch strukturierte Entscheidungsprozesse kann das Team nachvollziehbar handeln und persönliche Schuldgefühle reduzieren.
Ein weiterer Schwerpunkt liegt auf der professionellen Kommunikation mit Halter*innen. Typische Gesprächsfallen werden gezielt analysiert. Dazu gehören Schuldzuweisungen („Sie hätten früher kommen müssen“), unrealistische Versprechen („Wir retten Ihr Tier sicher“) oder übermäßige Fachsprache, die Halter*innen überfordert. Stattdessen wird eine klare und humane Sprache trainiert. Diese besteht aus kurzen Sätzen, verständlichen Begriffen und regelmäßigen Zusammenfassungen. Ziel ist eine professionelle Nähe: empathisch, aber nicht emotional überflutet; sachlich, aber nicht distanziert. Halter*innen sollen sich ernst genommen fühlen, ohne dass falsche Erwartungen entstehen.
Didaktisch folgt dieses Kapitel dem Grundprinzip, dass Entscheidungen nicht aus dem Bauch heraus getroffen werden, sondern auf transparenten Kriterien beruhen. Strukturierte Kommunikation und klare Abläufe reduzieren Konflikte im Team und erhöhen die Nachvollziehbarkeit gegenüber Halter*innen und der Klinik. Gerade unter Stress steigt die Wahrscheinlichkeit für Fehler und Missverständnisse erheblich. Deshalb werden Standardformulierungen, kurze Checklisten und konsequente Re-Evaluation trainiert. Diese Methoden stammen aus Konzepten der High-Reliability-Organisationen und dem Crew-Resource-Management, die in sicherheitskritischen Bereichen wie Luftfahrt oder Rettungsdienst eingesetzt werden.
Die wichtigsten Kommunikationswerkzeuge werden als kurze, wiederholbare Bausteine vermittelt. Dazu gehören Spiegeln und Validieren von Emotionen, Struktur geben („Ich gehe jetzt Schritt für Schritt vor“), Optionen benennen, die nächste Handlung ankündigen sowie das Zusammenfassen und Rückfragen. Diese Elemente werden in Simulationen und Fallbeispielen wiederholt geübt, bis sie automatisch abrufbar sind. Ziel ist, dass Einsatzkräfte auch in chaotischen Situationen klar kommunizieren können. Kommunikation wird dabei nicht als Nebentätigkeit betrachtet, sondern als integraler Bestandteil der medizinischen Versorgung.
Auch organisatorische Aspekte werden integriert. Dokumentation und Übergabe sind nicht nur administrative Aufgaben, sondern Teil der professionellen Verantwortung. Eine präzise Übergabe an die Klinik enthält sowohl medizinische Parameter als auch Kontextinformationen: Verlauf des Einsatzes, beobachtete Stressreaktionen des Tieres, Reaktionen der Halter*innen und bereits getroffene Maßnahmen. Dadurch kann die Klinik unmittelbar an die präklinische Versorgung anschließen. Gleichzeitig dient Dokumentation als Schutz für das Team, weil Entscheidungen nachvollziehbar bleiben.
Das Kapitel betont außerdem die Bedeutung von Teamkultur. Ein Team, das offen über Belastungen sprechen kann und Nachbesprechungen ernst nimmt, entwickelt langfristig mehr Stabilität. Nach jedem belastenden Einsatz wird eine kurze strukturierte Nachbesprechung empfohlen: Was lief gut? Was können wir verbessern? Welche Situationen waren besonders belastend? Diese Reflexion stärkt das gemeinsame Lernen und verhindert, dass emotionale Belastungen unbemerkt wachsen.
Am Ende steht eine zentrale Botschaft: Empathie und Stressmanagement sind keine persönlichen Eigenschaften, die man entweder besitzt oder nicht. Sie sind trainierbare Fähigkeiten. Wer sie bewusst einsetzt, verbessert nicht nur die Kommunikation mit Halter*innen, sondern auch die Qualität medizinischer Entscheidungen. Ein Team, das ruhig bleibt, strukturiert arbeitet und seine eigenen Stressreaktionen erkennt, kann auch in extremen Situationen klar denken und effektiv handeln. Damit werden sowohl Tierwohl als auch die langfristige Einsatzfähigkeit des Teams geschützt.

Die Fallsimulation in diesem Kapitel verbindet Ethik, Kommunikation und Einsatzführung zu einem realitätsnahen Trainingsszenario. Ziel ist es, eine der schwierigsten Herausforderungen im Tier-Notruf zu üben: In hoch emotionalen Situationen müssen gleichzeitig medizinische Prioritäten, Teamkoordination und empathische Gesprächsführung geleistet werden. Während das Tier möglicherweise akut unter Atemnot, Schmerzen oder Kreislaufproblemen leidet, stehen Halter*innen unter massivem emotionalem Stress. Diese Konstellation erzeugt ein Spannungsfeld, in dem medizinische Entscheidungen und menschliche Kommunikation parallel stattfinden müssen. Die Simulation ist deshalb bewusst so konzipiert, dass es keine einzelne „perfekte“ Formulierung gibt. Stattdessen wird bewertet, ob die Lernenden grundlegende Prinzipien konsequent anwenden: Low-Stimulus-Care, klare Rollenverteilung im Team, strukturierte Kommunikation, informierte Dringlichkeit sowie ein respektvoller Umgang mit den Werten und Emotionen der Halter*innen.
Die Trainingsstruktur folgt einem dreistufigen Entscheidungsmodell, das auch im realen Einsatz angewendet werden kann. In der ersten Stufe wird die Szene bewertet. Dazu gehört die Frage, ob das Umfeld sicher und kontrollierbar ist. Das Team prüft mögliche Gefahrenquellen wie aggressive Tiere, emotional eskalierende Halter*innen, Verkehr oder unübersichtliche Räumlichkeiten. Gleichzeitig wird beurteilt, ob das Tier überhaupt sicher angesprochen oder fixiert werden kann. Erst wenn diese grundlegenden Sicherheitsaspekte geklärt sind, beginnt die medizinische Versorgung. Diese Priorisierung verhindert, dass Einsatzkräfte unüberlegt handeln und sich selbst oder andere gefährden.
Die zweite Stufe der Simulation konzentriert sich auf die medizinische Stabilisierung. Hier lernen die Teilnehmenden, lebensbedrohliche Probleme schnell zu erkennen und Prioritäten zu setzen. Atemnot, schwere Blutungen, Schockzustände oder Krampfanfälle erfordern sofortige Maßnahmen. Gleichzeitig muss Stress für das Tier möglichst reduziert werden. Low-Stimulus-Care ist deshalb ein zentrales Element der Simulation. Das bedeutet: ruhige Umgebung, minimale Manipulation, kurze Handgriffe und eine Lagerung, die die Atmung erleichtert. Auch einfache Maßnahmen wie das Reduzieren von Lärm oder das Begrenzen der Anzahl an Personen im Raum können die Situation deutlich stabilisieren. Während diese medizinischen Schritte erfolgen, beobachtet das Team kontinuierlich die Vitalparameter des Tieres und bewertet deren Entwicklung.
Die dritte Stufe der Simulation betrifft den Gesprächsrahmen mit den Halter*innen. In emotional belastenden Situationen erwarten Halter*innen sofortige Antworten und klare Entscheidungen. Gleichzeitig sind präklinische Teams in ihrer Entscheidungsbefugnis begrenzt. Die Lernenden müssen deshalb vermitteln, dass bestimmte Maßnahmen – insbesondere eine Euthanasie – nur durch eine Tierärztin oder einen Tierarzt entschieden werden können. Dabei wird trainiert, wie diese Information klar, respektvoll und verständlich formuliert wird. Eine typische Struktur lautet: zunächst Emotionen anerkennen, dann die medizinische Priorität erklären und schließlich das weitere Vorgehen beschreiben. Ein Beispiel: „Ich sehe, dass Sie große Angst um Ihr Tier haben. Wir kümmern uns jetzt zuerst darum, die Atmung zu stabilisieren. Danach fahren wir direkt in die Klinik, damit dort die weiteren Optionen besprochen werden können.“
Ein häufig verwendetes Szenario in der Simulation beschreibt einen Hund mit fortgeschrittenem Tumorleiden, der plötzlich schwere Atemnot entwickelt. Die Halter*innen sind verzweifelt und fordern, dass das Tier sofort eingeschläfert wird. In dieser Situation muss der Lernende mehrere Aufgaben gleichzeitig bewältigen. Zunächst wird die Atemarbeit des Tieres beurteilt und Stress reduziert. Das Tier wird möglichst ruhig gelagert, unnötige Manipulationen werden vermieden und der Transport vorbereitet. Parallel dazu erklärt der Einsatzleiter den Halter*innen, dass eine endgültige Entscheidung über Euthanasie tierärztlich getroffen werden muss. Die Herausforderung besteht darin, diese Grenze klar zu kommunizieren, ohne die emotional belasteten Halter*innen zu brüskieren.
Ein weiterer wichtiger Bestandteil der Simulation ist die Teamführung. Der Lernende muss zeigen, dass er Aufgaben sinnvoll verteilt und damit die Arbeitsbelastung des Teams reduziert. Eine Person übernimmt beispielsweise die Kommunikation mit den Halter*innen, eine andere misst Vitalparameter, während eine dritte Person Transport und Material organisiert. Diese klare Rollenverteilung verhindert Chaos und ermöglicht eine konzentrierte Arbeitsweise. In der Bewertung wird besonders darauf geachtet, ob der Lernende klare Ansagen macht, Aufgaben delegiert und Rückmeldungen einholt. Teamführung bedeutet in diesem Kontext nicht autoritäres Verhalten, sondern strukturierte Koordination.
Um den Realitätsgrad zu erhöhen, enthält die Simulation bewusst sogenannte Stressfallen. Dazu gehören laute Umgebungen, widersprüchliche Aussagen der Halter*innen oder ein Tier, das sich nicht ohne Weiteres anfassen lässt. Solche Elemente sollen zeigen, wie schnell eine Situation unübersichtlich werden kann. Der Lernende muss demonstrieren, dass er trotz dieser Störungen strukturiert arbeitet und sich nicht zu unüberlegten Handlungen verleiten lässt. Das Training betont, dass improvisiertes Handeln unter Stress oft zu Fehlern führt, während strukturierte Vorgehensweisen Stabilität schaffen.
Nach jeder Simulation folgt ein ausführliches Debriefing. Dieses Nachgespräch ist ein zentraler Bestandteil des Lernprozesses. Gemeinsam wird analysiert, welche Entscheidungen getroffen wurden und welche Auswirkungen sie hatten. Die Teilnehmenden reflektieren, welche Formulierungen deeskalierend gewirkt haben und an welchen Punkten Kommunikationsprobleme entstanden sind. Besonders wichtig ist die Frage, ob es Momente gab, in denen Tunnelblick entstand oder medizinische Prioritäten aus dem Fokus gerieten. Das Debriefing ermöglicht es, Erfahrungen aus der Simulation in zukünftige Einsätze zu übertragen.
Didaktisch basiert dieses Kapitel auf der Annahme, dass gute Entscheidungen nicht spontan entstehen, sondern aus klaren Kriterien und strukturierten Abläufen hervorgehen. Transparente Entscheidungsprozesse reduzieren Konflikte innerhalb des Teams und erhöhen die Nachvollziehbarkeit gegenüber Halter*innen und Klinikpersonal. Gerade unter Stress steigt die Wahrscheinlichkeit für Kommunikationsabbrüche und Fehlentscheidungen erheblich. Deshalb trainiert der Kurs konsequent Standardformulierungen, kurze Checklisten und regelmäßige Re-Evaluation der Situation.
Ein weiterer Schwerpunkt liegt auf der ethischen Dimension präklinischer Entscheidungen. Einsatzkräfte treffen keine endgültigen Therapieentscheidungen, sondern schaffen die Voraussetzungen dafür, dass Tierärztinnen und Tierärzte zeitkritisch handeln können. Das Team erkennt Leid, reduziert akute Gefahren und organisiert den Transport in eine geeignete Einrichtung. Gleichzeitig wird eine respektvolle Gesprächsführung etabliert, die Halter*innen einbindet, ohne falsche Erwartungen zu erzeugen. Der Kurs betont dabei den Unterschied zwischen „Erklären“ und „Überzeugen“. Halter*innen sollen verstehen, welche Optionen bestehen, ohne dass sie sich unter Druck gesetzt fühlen.
Psychologisch wird Stress als Faktor betrachtet, der sowohl Leistung steigern als auch die Wahrnehmung einschränken kann. Unter hoher Belastung neigen Menschen zu Tunnelblick und verkürzten Entscheidungsprozessen. Deshalb werden Techniken zur Selbststeuerung vermittelt: bewusste Atmung, kurze mentale Checkpunkte und die Konzentration auf den nächsten Handlungsschritt. Diese Methoden helfen, auch in chaotischen Situationen strukturiert zu bleiben.
Die Simulation integriert außerdem Prinzipien aus High-Reliability-Organisationen und dem Crew-Resource-Management. Dazu gehören klare Kommunikation, gegenseitige Rückmeldung und die Nutzung der gesamten Teamkompetenz. Kommunikationsbausteine wie Spiegeln von Emotionen, Struktur geben, Optionen benennen, nächste Schritte ankündigen und Zusammenfassen werden wiederholt trainiert. Ziel ist, dass diese Techniken auch unter Stress automatisch abrufbar sind.
Ein weiterer wichtiger Bestandteil ist die Reflexion der eigenen Belastung. Nach intensiven Einsätzen können emotionale Nachwirkungen auftreten, etwa Grübeln, Schlafstörungen oder Reizbarkeit. Der Kurs vermittelt Strategien, um diese Belastungen frühzeitig zu erkennen und zu bearbeiten. Peer-Support, kurze Nachbesprechungen im Team und strukturierte Abschlussrituale helfen, Einsätze mental abzuschließen und langfristige Überlastung zu vermeiden.
Am Ende verdeutlicht die Fallsimulation, dass erfolgreiche Einsätze nicht allein von medizinischem Wissen abhängen. Ebenso wichtig sind Kommunikation, Teamkoordination und ein klarer ethischer Rahmen. Wenn diese Elemente zusammenwirken, entsteht eine stabile Einsatzstruktur, die sowohl dem Tierwohl als auch der Sicherheit des Teams dient. Die Simulation dient daher nicht nur dem Training einzelner Fähigkeiten, sondern dem Aufbau eines integrierten Handlungssystems für komplexe Notfallsituationen.

Das Schlussgespräch ist der Teil des Einsatzes, der oft über Vertrauen, Beschwerdevermeidung, Kooperation bei der weiteren Behandlung und die langfristige Belastung des Teams entscheidet. Ein gutes Schlussgespräch bedeutet nicht, „alles schönzureden“, sondern den Einsatz sauber zu schließen: kurz zusammenfassen, nächste Schritte klar benennen, Erwartungen realistisch einordnen, Dokumentation absichern und dabei menschlich bleiben. Gerade im Tier-Notruf ist diese Phase kritisch, weil Halter*innen häufig in einem Zustand hoher emotionaler Aktivierung sind: Angst, Schuldgefühle, Wut, Hilflosigkeit oder Trauer. In diesem Zustand sinkt die Fähigkeit, Informationen zu speichern, und Missverständnisse entstehen schnell. Das Schlussgespräch ist daher keine „Zusatzleistung“, sondern ein Sicherheitsbaustein: Es verhindert Fehldeutungen („Die haben nichts gemacht“), reduziert Eskalationen und sorgt dafür, dass Klinik, Halter*innen und Team dieselbe Lageeinschätzung teilen.
In der Ausbildung wird ein einfaches, wiederholbares Gerüst vermittelt, das in wenigen Sätzen funktioniert und unter Stress abrufbar bleibt. Es besteht aus vier Elementen: (1) Kurzbefund in Alltagssprache („Ihr Tier hatte heute akute Atemnot und starke Unruhe“). (2) Maßnahmen in klarer Reihenfolge („Wir haben die Situation beruhigt, die Lagerung so gewählt, dass die Atmung leichter fällt, Vitalzeichen geprüft und den Transport vorbereitet“). (3) Nächster Schritt als konkrete Handlungsroute („In der Klinik werden jetzt Diagnostik, Schmerz-/Atemmanagement und die weiteren Optionen besprochen“). (4) Rückfrage mit Fokus („Was ist Ihnen jetzt am wichtigsten – und was sollen wir der Klinik unbedingt mitgeben?“). Das Gerüst soll nicht mechanisch wirken, sondern als Leitplanke dienen. Entscheidend ist, dass Halter*innen spüren: Es gibt einen Plan, das Team hat gehandelt, und der weitere Weg ist klar. In palliativ geprägten Situationen wird zusätzlich ein fünftes Element trainiert: Würde und Zielklarheit („Unser Ziel ist jetzt, Leid zu reduzieren und sichere Entscheidungen unter tierärztlichen Bedingungen zu ermöglichen“).
Weil Halter*innen unter Stress Informationen schlecht speichern, wird die Technik des Teach-Back konsequent geübt. Teach-Back ist keine „Prüfung“, sondern eine Sicherheitsabfrage: Halter*innen sollen mit eigenen Worten kurz wiederholen, was als Nächstes passiert. Das Team nutzt dafür eine entlastende Formulierung: „Damit ich sicher bin, dass ich es verständlich erklärt habe: Können Sie mir kurz sagen, was jetzt als Nächstes passiert?“ Diese Rückkopplung reduziert Missverständnisse, vermeidet unnötige Rückfragen in der Klinik und senkt das Risiko, dass Halter*innen Entscheidungen später als „überrumpelt“ erleben. Teach-Back wird besonders dann eingesetzt, wenn mehrere Faktoren zusammenkommen: unklare Prognose, ethische Fragen, Kostensorge, Sprachbarrieren, hohe Aggression oder wenn Halter*innen auffällig „abschalten“ und kaum noch reagieren.
Für Konfliktsituationen trainiert der Kurs eine klare, respektvolle und zugleich bestimmte Sprache. Ziel ist De-Eskalation ohne Nachgeben bei Sicherheits- oder Zuständigkeitsgrenzen. Ein zentraler Satzbau lautet: „Ich verstehe X. Gleichzeitig gilt Y. Deshalb machen wir jetzt Z.“ Beispiel: „Ich verstehe Ihren Wunsch nach einer sofortigen Lösung. Gleichzeitig muss eine tierärztliche Entscheidung unter den richtigen Bedingungen getroffen werden, damit sie human und rechtssicher ist. Deshalb stabilisieren wir jetzt und bringen Ihr Tier in die Klinik.“ Diese Struktur verhindert Diskussionen über Nebenschauplätze und hält den Fokus auf der Versorgung. Ebenso wird trainiert, nicht in Rechtfertigungsspiralen zu geraten. Statt lange zu argumentieren, wird kurz begründet und der nächste Schritt angekündigt. Wenn Halter*innen aggressiv werden, wird eine Grenze gesetzt: „Ich möchte Ihnen helfen. Das kann ich nur, wenn wir ruhig bleiben. Wenn das nicht möglich ist, müssen wir den Einsatz abbrechen und Unterstützung nachfordern.“ Dieses Abbruch- und Eskalationsschema schützt Team und Tier und ist Teil professioneller Einsatzführung.
Ein eigener Baustein des Schlussgesprächs ist der Umgang mit Schuldgefühlen. Viele Halter*innen suchen in der Krise nach einer Ursache und richten Vorwürfe gegen sich selbst oder andere. Die Ausbildung vermittelt hier „Entlastung ohne falsche Versprechen“. Das bedeutet: menschlich entlasten („Viele Tiere zeigen lange kaum Symptome; es ist nachvollziehbar, dass Sie das nicht früher erkennen konnten“) und zugleich ehrlich bleiben („Wir können jetzt noch nicht sicher sagen, warum das passiert ist; die Klinik wird das abklären“). Wichtig ist, keine Prognosen „zur Beruhigung“ zu erfinden. Auch Sätze wie „Das wird schon“ oder „Wir kriegen das hin“ werden kritisch reflektiert, weil sie später als Vertrauensbruch erlebt werden können. Stattdessen wird Erwartungsmanagement geübt: „Wir tun jetzt das, was im Moment sinnvoll und sicher ist. Die Klinik kann dann anhand von Diagnostik und Verlauf die Optionen konkretisieren.“ Das wirkt weniger tröstlich, ist aber belastbarer und schützt langfristig die Beziehung.
Das Schlussgespräch umfasst außerdem eine strukturierte Übergabe-Logik an die Klinik. Halter*innen sind oft unsicher, welche Informationen wichtig sind. Daher wird trainiert, die relevanten Punkte kurz abzufragen und aktiv in die Übergabe zu integrieren: Beginn und Verlauf („seit wann, plötzlich oder schleichend“), Auslöser („Stress, Trauma, bekannte Erkrankung“), Medikation („letzte Gabe, Dosis, Besonderheiten“), Beobachtungen („Erbrechen, Durchfall, Krampf, Atemgeräusch“), sowie Reaktion auf präklinische Maßnahmen („wurde es ruhiger, blieb es gleich, wurde es schlechter“). Der Lernende soll vermitteln: „Diese Informationen helfen der Klinik, schneller die richtigen Entscheidungen zu treffen.“ Dadurch werden Halter*innen zu Partnern im Prozess, ohne ihnen Verantwortung aufzubürden. Gleichzeitig wird erklärt, warum manche Dinge im Feld nicht erfolgen: „Bestimmte Behandlungen gehören in die Klinik, weil dort Monitoring, Medikamente und Notfalloptionen sicher verfügbar sind.“ Das reduziert Vorwürfe („Warum haben Sie nicht…?“) und macht die Grenze nachvollziehbar.
Ein wichtiger Aspekt ist die Sicherung der Dokumentation. Die Ausbildung behandelt Dokumentation nicht als Bürokratie, sondern als Teil der Patientensicherheit und als Schutz für alle Beteiligten. Im Schlussgespräch wird – wenn sinnvoll und ohne die Situation zu überfrachten – kurz benannt, dass Befunde und Maßnahmen dokumentiert wurden und an die Klinik übergeben werden. Das schafft Transparenz und reduziert spätere Missverständnisse. In ethisch belasteten Situationen wird zudem trainiert, Aussagen der Halter*innen neutral zu dokumentieren, ohne zu werten: Wünsche, Sorgen, Ablehnungen, Einwilligungen. Dokumentation stützt dann die Nachvollziehbarkeit: Was wurde empfohlen, was wurde verstanden, was wurde entschieden, und warum.
Das Kapitel betont, dass Ethik und Psychologie nicht „extra“ sind, sondern integrale Bestandteile der Patientensicherheit. Gute Gespräche vermeiden Eskalation, reduzieren Fehler, schützen Team wie Halter*innen und verbessern die Übergabequalität. Gerade wenn die Prognose unklar ist oder wenn palliative Optionen im Raum stehen, ist das Schlussgespräch ein Ort für Würde. Würde bedeutet hier: keine Hektik, keine Abwertung, keine Schuldzuweisung, klare Sprache, und ein spürbarer Respekt vor dem Tier und den Menschen. Der Kurs lehrt, wie man Würde bewahrt, ohne medizinische Fakten zu verschleiern: „Ich sehe, dass Ihr Tier stark belastet ist. Wir tun jetzt die sicheren Schritte. In der Klinik wird gemeinsam entschieden, welche Option dem Wohl Ihres Tieres am meisten entspricht.“ Damit wird das Tierwohl als Leitprinzip gesetzt, ohne die Halter*innen zu überfahren.
Nach schweren Gesprächen ist Team-Selbstschutz ein Pflichtteil. Die Ausbildung vermittelt kurze Nachbesprechungen als Standard: Was war die Kernentscheidung, was lief gut, wo gab es Risiko, welche Sätze haben deeskaliert, wo drohte Tunnelblick. Das Ziel ist nicht, Schuld zu verteilen, sondern Lernen und Entlastung. Zusätzlich wird ein „Abschlussritual“ trainiert, das wenige Minuten dauert: saubere Dokumentation, kurzes Team-Check-In („Alles okay bei dir?“), und ein bewusster Übergang zum nächsten Auftrag. Das soll verhindern, dass Einsätze emotional „mit nach Hause“ genommen werden. Der Kurs benennt Warnzeichen wie Grübelschleifen, Schlafstörungen, Reizbarkeit oder emotionale Taubheit und verankert die Botschaft: Frühes Ansprechen ist professionell, nicht schwach. Peer-Support und klare Grenzen bei Erreichbarkeit werden als organisatorische Qualität verstanden.
Der Lernende soll nach diesem Kapitel in der Lage sein, auch in moralisch komplexen Situationen professionell, empathisch und strukturiert zu handeln. Didaktisch gilt: Entscheidungen und Gespräche werden nicht „aus dem Bauch“ geführt, sondern anhand transparenter Kriterien. Diese Transparenz reduziert Konflikte im Team, erhöht die Nachvollziehbarkeit gegenüber Halter*innen und Klinik und schützt vor Eskalation. In Stresssituationen steigen Fehlerwahrscheinlichkeit und Kommunikationsabbrüche; deshalb werden Standardformulierungen, Checklisten und Re-Evaluation trainiert. Ethische Kompetenz im Einsatz bedeutet nicht, selbst Diagnosen oder Therapieziele zu diktieren, sondern Bedürfnisse, Werte und rechtliche Rahmenbedingungen so zu strukturieren, dass eine Tierärztin oder ein Tierarzt zeitkritisch handlungsfähig bleibt. Präklinisch bleibt der Fokus: Leid erkennen, akute Gefahren reduzieren, Transport organisieren und eine respektvolle Gesprächsführung etablieren. Das Schlussgespräch ist der sichtbare Beweis dieser Professionalität – kurz, klar, menschlich, und konsequent am Wohl des Tieres orientiert.
Single-Choice: pro Frage eine richtige Antwort. Bestehensgrenze: 70%. (10 aus 20 – Reihenfolge von Fragen & Antworten wechselt.)
Ziel: Prioritäten (Atmung/Stress), empathische Struktur, Rollenklärung und sichere Übergabe in einer moralisch belasteten Lage.
Bereit. Klicke auf „Simulation starten“.
Ausbildungsplattform (Tier-Notruf)
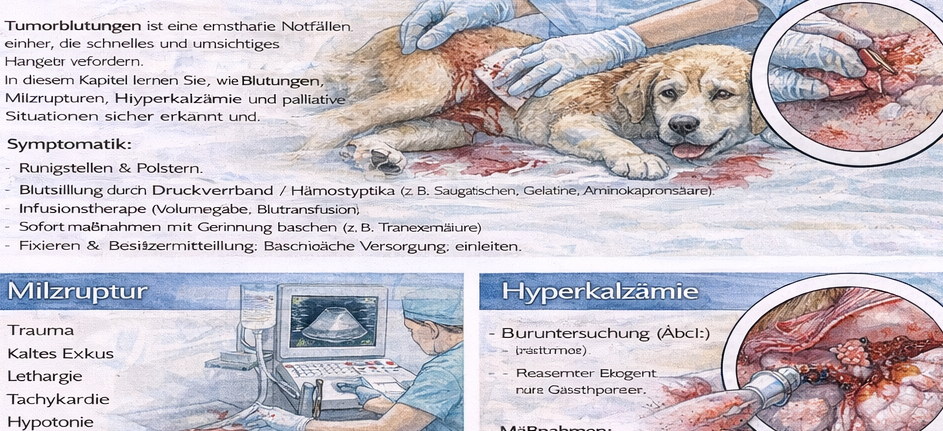
Tumorblutungen stellen im präklinischen Umfeld eine besondere Herausforderung dar, weil sie in sehr unterschiedlichen Ausprägungen auftreten können. Das Spektrum reicht von geringfügigen, intermittierenden Schleimhautblutungen bis hin zu massiven, potenziell lebensbedrohlichen Blutungen, die nur schwer kontrollierbar sind. Typische Blutungsquellen sind ulzerierte Hauttumoren, Tumoren der Maulhöhle, Nasentumoren, Analbeutel- oder Perinealtumoren sowie innere Tumoren, die sekundär zu Gerinnungsstörungen oder Gefäßrupturen führen können. Für den Rettungssanitäter besteht die erste und wichtigste Aufgabe darin, zwischen einer äußeren Blutung und dem Verdacht auf eine innere Blutung zu unterscheiden. Diese Unterscheidung bestimmt maßgeblich das weitere Vorgehen. Während äußere Blutungen zumindest teilweise mechanisch kontrolliert werden können, erfordern innere Blutungen eine besonders rasche klinische Versorgung.
Bei äußeren Tumorblutungen ist das primäre Ziel nicht eine vollständige oder „perfekte“ Hämostase, sondern eine möglichst effektive Reduktion des Blutverlustes bei gleichzeitiger Schonung des Gewebes. Gleichzeitig müssen Kreislaufstabilität und Schockprävention berücksichtigt werden. Das standardisierte Vorgehen beginnt mit direkter Kompression der Blutungsstelle mittels steriler Kompressen oder geeigneter Verbandsmaterialien. Anschließend kann ein Druckverband angelegt werden. Dabei wird in der Ausbildung betont, dass der Verband nur so fest wie notwendig und gleichzeitig so schonend wie möglich angelegt werden soll. Zu starke Kompression kann empfindliches Tumorgewebe zusätzlich schädigen oder Schmerzen verstärken.
Eine besondere Herausforderung stellen Blutungen aus der Maulhöhle dar. Hier sind klassische Druckverbände häufig nicht praktikabel. Stattdessen kann eine vorsichtige Kompression mit sterilen Gazetupfern erfolgen, sofern dies gefahrlos möglich ist. Zusätzlich spielen Stressreduktion, eine ruhige Umgebung und ein schneller Transport eine entscheidende Rolle. Jede unnötige Manipulation kann die Blutung verstärken, da Tumorgewebe häufig stark vaskularisiert und fragil ist.
Ein zentraler Bestandteil der Ausbildung ist die Vermeidung iatrogener Schäden. Häufiges Abnehmen eines Verbandes zur Kontrolle der Blutung ist beispielsweise problematisch, da jedes Entfernen das bereits gebildete Gerinnsel zerstören kann. Ebenso werden aggressive Spülungen oder improvisierte Hausmittel ausdrücklich vermieden. Ziel ist immer eine möglichst stabile Situation bis zur klinischen Versorgung.
Parallel zur lokalen Blutungskontrolle erfolgt eine kontinuierliche Kreislaufbeurteilung. Wichtige Parameter sind Schleimhautfarbe, Kapillarfüllungszeit (CRT), Pulsqualität, Herzfrequenztrend, Atemarbeit und Körpertemperatur. Tumorpatienten haben häufig bereits vor dem akuten Ereignis eine eingeschränkte physiologische Reserve. Anämie, Hypoproteinämie oder chronische Erkrankungen können dazu führen, dass bereits moderate Blutverluste zu einer kritischen Kreislaufsituation führen.
Daher wird in der Ausbildung vermittelt, dass ein scheinbar moderater Blutverlust bei onkologischen Patienten deutlich schwerwiegender sein kann als bei einem ansonsten gesunden Tier. Schon geringe Mengen verlorenen Blutes können zu Hypovolämie und Kreislaufdekompensation führen. Aus diesem Grund wird die frühzeitige Einschätzung des Schockrisikos besonders betont.
Für die strukturierte Übergabe an die Klinik werden mehrere Kerninformationen vermittelt. Dazu gehören die vermutete Blutungsquelle, die Dauer der Blutung, eine grobe Einschätzung der Blutmenge sowie die bereits durchgeführten Maßnahmen. Zusätzlich werden der Verlauf der Vitalparameter und mögliche Hinweise auf eine Gerinnungsstörung dokumentiert. Diese Informationen ermöglichen der Klinik eine gezielte Vorbereitung auf weiterführende Diagnostik und Therapie.
Onkologische Notfälle unterscheiden sich grundlegend von klassischen Traumata. Während traumatische Ereignisse meist abrupt bei zuvor gesunden Patienten auftreten, entwickeln sich tumorbedingte Komplikationen häufig aus einer chronischen Grunderkrankung heraus. Viele Patienten zeigen bereits vor dem Notfall Anzeichen wie schleichenden Gewichtsverlust, reduzierte Leistungsfähigkeit oder intermittierende Schwächeepisoden.
Diese Vorgeschichte führt häufig zu erheblichen physiologischen Reservedefiziten. Anämie, Proteinverlust oder chronische Entzündungsprozesse können die Fähigkeit des Körpers zur Kompensation erheblich einschränken. Deshalb ist ein besonders strukturiertes präklinisches Vorgehen erforderlich. Die zentralen Ziele sind Blutungskontrolle, Sicherung der Perfusion, Schmerzreduktion, Stressminimierung sowie ein rascher Transport in eine geeignete Klinik.
Das Kapitel trainiert eine Priorisierung nach dem ABCDE-Schema. Bei onkologischen Patienten steht häufig der Punkt „C“ für Circulation im Vordergrund. Okkulte Blutungen, Hämoperitoneum, Gerinnungsstörungen oder tumorassoziierte Anämien können schnell zu Kreislaufproblemen führen. Ein scheinbar ruhiger oder apathischer Patient kann daher trotz geringer äußerer Symptome kritisch sein.
Besonders wichtige klinische Hinweise sind blasse Schleimhäute, verlängerte Kapillarfüllungszeit und ein schwacher Puls. Diese Kombination deutet auf eine unzureichende Gewebeperfusion hin und muss als Schockzustand bis zum Beweis des Gegenteils betrachtet werden. Auch kalte Extremitäten oder eine zunehmende Tachykardie können frühe Warnzeichen sein.
Ein didaktischer Schwerpunkt liegt auf der Differenzialdiagnostik. Bestimmte Symptomkombinationen liefern wertvolle Hinweise auf mögliche Ursachen. Blasse Schleimhäute, kalte Extremitäten und Tachykardie sprechen beispielsweise stark für einen Schockzustand. Ein akutes Abdomen in Kombination mit Kollaps kann auf eine innere Blutung hinweisen. Polyurie und Polydipsie mit Schwäche und Herzrhythmusstörungen können hingegen auf Elektrolytstörungen hindeuten.
Auch Schmerz spielt eine wichtige Rolle in der präklinischen Beurteilung. Tumorpatienten können starke Schmerzen entwickeln, insbesondere bei infiltrierenden Tumoren oder Knochenmetastasen. Schmerzbedingte Unruhe erhöht den Stresslevel des Patienten und kann Kreislaufprobleme verstärken. Daher wird in der Ausbildung vermittelt, dass eine ruhige Umgebung und minimalinvasive Manipulationen einen wichtigen Beitrag zur Stabilisierung leisten.
Ein weiterer zentraler Aspekt ist die Kommunikation mit den Tierhaltern. Onkologische Patienten befinden sich häufig in einem emotional sensiblen Umfeld. Halterinnen und Halter sind oft stark belastet und verunsichert. Die Ausbildung vermittelt daher eine klare und ruhige Kommunikationsstrategie. Kurze, verständliche Sätze und eine sachliche Erklärung der Situation helfen, Vertrauen zu schaffen und gleichzeitig die notwendige Dringlichkeit zu vermitteln.
Darüber hinaus wird auch der Umgang mit möglichen palliativen Situationen thematisiert. Nicht jeder onkologische Notfall hat das Ziel einer langfristigen Heilung. In manchen Fällen steht die Stabilisierung oder die Reduktion von Leiden im Vordergrund. Diese Aspekte werden sensibel angesprochen, ohne jedoch präklinisch endgültige Therapieentscheidungen vorwegzunehmen.
Onkologische Patienten haben zudem ein erhöhtes Risiko für iatrogene Komplikationen. Tumorerkrankungen können mit thromboembolischen Ereignissen, Infektionsanfälligkeit oder einer erhöhten Stresssensibilität einhergehen. Auch Hypothermie kann schneller auftreten, insbesondere bei geschwächten oder anämischen Patienten.
Daher wird Wärmemanagement als wichtiger Bestandteil der präklinischen Versorgung vermittelt. Decken, Wärmematten oder ein geschützter Transport können helfen, eine weitere Auskühlung zu verhindern. Gleichzeitig wird auf eine sanfte Fixation geachtet, um unnötige Schmerzen oder Stress zu vermeiden.
Für die Übergabe an die Klinik wird ein onkologiespezifisches Schema trainiert. Wenn bekannt, werden Tumorart und Lokalisation genannt. Zusätzlich sind Informationen über den bisherigen Behandlungsstand wichtig, etwa Operationen, Chemotherapie, Bestrahlung oder laufende medikamentöse Therapien wie Steroide oder NSAIDs.
Auch aktuelle Symptome müssen klar beschrieben werden. Dazu gehören Blutungen, Kollaps, Atemnot oder Schmerzen. Ergänzend werden Vitalparameter wie Herzfrequenz, Atemfrequenz, Kapillarfüllungszeit und Temperatur übermittelt. Schließlich werden alle präklinischen Maßnahmen dokumentiert, etwa Kompression, Druckverband, Sauerstoffgabe oder Wärmeschutz.
Die Ausbildung nutzt realistische Fallbeispiele, um diese Prinzipien zu trainieren. Ein häufiges Szenario ist ein Hund mit Verdacht auf Hämangiosarkom, der plötzlich kollabiert. Hier muss der Lernende rasch an eine innere Blutung denken und entsprechend handeln. Ein anderes Szenario ist ein Maulhöhlentumor mit massiver Blutung, bei dem die lokale Blutungskontrolle und der schnelle Transport entscheidend sind.
Weitere Fallbeispiele umfassen Patienten mit Lymphomen, die durch Hyperkalzämie geschwächt sind, oder Tumorpatienten mit ausgeprägter Dyspnoe und Schmerzen. Jede dieser Situationen erfordert eine klare Priorisierung, sichere Maßnahmen und eine strukturierte Übergabe.
Gleichzeitig werden die Grenzen der präklinischen Therapie deutlich vermittelt. Definitive Blutstillung, chirurgische Maßnahmen, Transfusionen oder komplexe Elektrolyttherapien können nur in einer Klinik erfolgen. Die Aufgabe des präklinischen Teams besteht daher darin, Zeit zu gewinnen und den Patienten möglichst stabil zur weiterführenden Behandlung zu bringen.
Die wichtigsten präklinischen Maßnahmen bleiben daher grundlegende Stabilisierungstechniken: ruhige Lagerung, Wärmeschutz, Blutungskontrolle, Sauerstoffgabe wenn toleriert sowie eine möglichst kurze Zeitspanne bis zur klinischen Versorgung. Diese scheinbar einfachen Maßnahmen haben oft den größten Einfluss auf das Überleben des Patienten.

Milzrupturen und das daraus resultierende Hämoperitoneum gehören zu den klassischen onkologischen Notfällen in der Kleintiermedizin. Besonders häufig treten sie im Zusammenhang mit Milztumoren beim Hund auf, wobei das Hämangiosarkom eine der bekanntesten Ursachen darstellt. Diese Tumorart ist hochgradig vaskularisiert und kann spontan rupturieren, wodurch es zu einer massiven Einblutung in die Bauchhöhle kommt. Die klinische Situation ist deshalb besonders gefährlich, weil sich der Blutverlust zunächst unbemerkt entwickeln kann und erst spät dramatische Symptome hervorruft. Viele Tiere zeigen in der Frühphase lediglich unspezifische Symptome wie Müdigkeit, reduzierte Aktivität oder eine kurzzeitige Schwäche. Diese scheinbar harmlosen Veränderungen können jedoch innerhalb kurzer Zeit in einen schweren Kreislaufkollaps übergehen.
Der typische Verlauf ist deshalb tückisch: Ein Tier wirkt zunächst lediglich abgeschlagen oder bewegt sich langsamer als gewohnt. Wenige Minuten oder Stunden später kann es plötzlich kollabieren. Die Ursache ist der rasche Verlust von Blut in die Bauchhöhle. Präklinisch ist es daher entscheidend, diese Situation frühzeitig zu erkennen und richtig einzuordnen. Das klinische Bild wird häufig von Schockzeichen dominiert. Zu den wichtigsten Hinweisen gehören blasse Schleimhäute, eine verlängerte Kapillarfüllungszeit, Tachykardie, ein schwacher oder kaum tastbarer Puls sowie kalte Extremitäten. Zusätzlich kann der Bauchumfang vergrößert erscheinen oder das Tier zeigt Anzeichen eines schmerzhaften Abdomens. Allerdings ist ein schmerzhaftes Abdomen nicht zwingend vorhanden, weshalb sich der Verdacht auf eine innere Blutung oft nur aus den Kreislaufparametern ergibt.
Die zentrale präklinische Kompetenz besteht darin, eine mögliche innere Blutung zu erkennen und sofort ein strukturiertes Schockmanagement einzuleiten. Da jede unnötige Bewegung die Blutung verstärken kann, wird ein möglichst schonender Umgang mit dem Patienten trainiert. Umlagerungen erfolgen vorsichtig und nur wenn unbedingt erforderlich. Ziel ist es, zusätzliche mechanische Belastungen des Abdomens zu vermeiden. Eine ruhige Lagerung, Wärmeschutz und eine stressarme Umgebung sind essenziell, um den Kreislauf nicht weiter zu destabilisieren.
Wärmemanagement spielt eine besondere Rolle, da Patienten mit inneren Blutungen rasch auskühlen können. Hypothermie verschlechtert die Gerinnungsfähigkeit des Blutes und verstärkt somit die Blutungsproblematik. Daher werden Decken, isolierende Unterlagen oder Wärmematten eingesetzt, um einen weiteren Temperaturverlust zu verhindern. Gleichzeitig wird darauf geachtet, das Tier möglichst wenig zu manipulieren, um Stressreaktionen zu vermeiden.
Eine Sauerstoffgabe kann in vielen Fällen sinnvoll sein. Bei Hämoperitoneum entsteht häufig eine akute Anämie, wodurch die Sauerstofftransportkapazität des Blutes reduziert ist. Durch die Gabe von Sauerstoff kann zumindest vorübergehend die Gewebeoxygenierung verbessert werden. Es wird jedoch klar vermittelt, dass Sauerstoff keine definitive Therapie darstellt. Die eigentliche Behandlung – einschließlich möglicher Bluttransfusionen und chirurgischer Intervention – kann nur in einer Klinik erfolgen.
Wenn im jeweiligen System eine präklinische Flüssigkeitstherapie erlaubt ist, wird diese sehr vorsichtig eingesetzt. In der Ausbildung wird häufig das Konzept der sogenannten „permissiven Resuscitation“ vermittelt. Dabei wird nur so viel Flüssigkeit verabreicht, dass eine minimale Kreislaufstabilität erreicht wird. Ziel ist es, einen kritischen Blutdruckabfall zu verhindern, ohne gleichzeitig frisch gebildete Gerinnsel auszuwaschen. Eine aggressive Volumentherapie könnte die Blutung verstärken und die Situation verschlechtern.
Ein weiterer wichtiger Bestandteil der präklinischen Versorgung ist die frühzeitige Voranmeldung der Klinik. Wenn der Verdacht auf ein Hämoperitoneum oder eine Milzruptur besteht, sollte dies klar kommuniziert werden. Die Voranmeldung enthält Informationen über den aktuellen Kreislaufstatus, mögliche Kollapsereignisse und den allgemeinen Zustand des Patienten. Diese Informationen ermöglichen es der Klinik, notwendige diagnostische und therapeutische Maßnahmen vorzubereiten.
Bei der Übergabe werden mehrere zentrale Parameter strukturiert weitergegeben. Dazu gehören der zeitliche Verlauf der Symptome, mögliche Kollapsereignisse, bekannte Tumordiagnosen sowie aktuelle Medikamente wie NSAIDs oder Steroide. Zusätzlich werden Vitalparameter wie Herzfrequenz, Atemfrequenz, Kapillarfüllungszeit und Temperatur dokumentiert. Auch bereits durchgeführte präklinische Maßnahmen werden klar kommuniziert.
Onkologische Notfälle unterscheiden sich grundsätzlich von klassischen Traumata. Während traumatische Verletzungen meist plötzlich auftreten, entwickeln sich tumorbedingte Komplikationen häufig aus einer chronischen Erkrankung heraus. Viele Patienten zeigen bereits zuvor unspezifische Symptome wie Gewichtsverlust, reduzierte Belastbarkeit oder intermittierende Schwächeepisoden.
Diese chronischen Veränderungen führen häufig zu einer eingeschränkten physiologischen Reserve. Anämie, Hypoproteinämie oder chronische Entzündungsprozesse können die Fähigkeit des Körpers zur Kompensation erheblich reduzieren. Deshalb kann selbst ein moderater Blutverlust bei onkologischen Patienten schnell lebensbedrohlich werden.
Das Kapitel vermittelt daher ein besonders strukturiertes präklinisches Vorgehen. Die wichtigsten Ziele sind die Stabilisierung der Perfusion, die Reduktion von Stress und Schmerzen sowie ein möglichst schneller Transport in eine geeignete Klinik. Jede unnötige Verzögerung kann den Zustand des Patienten verschlechtern.
Die Ausbildung orientiert sich dabei konsequent am ABCDE-Schema. Bei Tumorpatienten steht häufig der Buchstabe „C“ für Circulation im Mittelpunkt. Okkulte Blutungen, Hämoperitoneum oder tumorassoziierte Anämien können schnell zu einer kritischen Kreislaufsituation führen. Ein scheinbar ruhiger Patient darf daher niemals automatisch als stabil betrachtet werden.
Ein didaktischer Schwerpunkt liegt auf der Interpretation robuster klinischer Zeichen. Blasse Schleimhäute in Kombination mit kalten Extremitäten und Tachykardie müssen immer als möglicher Schockzustand interpretiert werden, bis das Gegenteil bewiesen ist. Auch ein plötzlich kollabierendes Tier mit akutem Abdomen sollte immer den Verdacht auf eine innere Blutung wecken.
Weitere Differenzialdiagnosen werden ebenfalls trainiert. Beispielsweise können Elektrolytstörungen Symptome wie Schwäche oder Herzrhythmusstörungen verursachen. Ebenso können starke Schmerzen zu Unruhe und Tachykardie führen. Die Fähigkeit, diese unterschiedlichen Ursachen voneinander zu unterscheiden, ist ein zentraler Bestandteil der Ausbildung.
Ein weiterer wichtiger Aspekt ist die Kommunikation mit den Tierhaltern. Onkologische Notfälle sind häufig emotional belastend, da viele Halter bereits wissen, dass ihr Tier an einer schweren Erkrankung leidet. Die Ausbildung vermittelt deshalb eine ruhige und klare Kommunikationsstrategie. Kurze, verständliche Aussagen helfen, Vertrauen aufzubauen und gleichzeitig die Dringlichkeit der Situation zu vermitteln.
Auch mögliche palliative Situationen werden thematisiert. In manchen Fällen steht nicht mehr die langfristige Heilung, sondern die Stabilisierung oder die Reduktion von Leiden im Vordergrund. Diese Aspekte werden sensibel angesprochen, ohne präklinisch endgültige Therapieentscheidungen zu treffen.
Onkologische Patienten haben zudem ein erhöhtes Risiko für iatrogene Komplikationen. Thromboembolische Ereignisse, Infektionen oder eine erhöhte Stressanfälligkeit können die Situation zusätzlich verschlechtern. Deshalb wird ein möglichst schonendes Handling des Patienten als Qualitätsmerkmal vermittelt.
Die Ausbildung nutzt realistische Fallbeispiele, um diese Prinzipien zu trainieren. Ein typisches Szenario ist ein älterer Hund, der plötzlich kollabiert und blasse Schleimhäute zeigt. Der Lernende muss den Verdacht auf ein Hämoperitoneum erkennen, Schockmaßnahmen einleiten und den Transport organisieren.
Weitere Szenarien umfassen Patienten mit Maulhöhlentumoren, die stark bluten, oder Tiere mit Lymphomen, die durch metabolische Komplikationen geschwächt sind. Jede dieser Situationen verlangt eine klare Priorisierung und eine strukturierte Übergabe.
Gleichzeitig wird deutlich vermittelt, dass die definitive Therapie dieser Erkrankungen nur in der Klinik erfolgen kann. Chirurgische Eingriffe, Bluttransfusionen oder komplexe Intensivtherapien liegen außerhalb des präklinischen Handlungsspielraums. Die Aufgabe des präklinischen Teams besteht darin, Zeit zu gewinnen und den Patienten möglichst stabil zur weiterführenden Behandlung zu bringen.
Die effektivsten Maßnahmen bleiben daher grundlegende Stabilisierungstechniken: ruhige Lagerung, Wärmeschutz, Sauerstoffgabe wenn toleriert und eine möglichst kurze Transportzeit. Diese scheinbar einfachen Maßnahmen haben häufig den größten Einfluss auf das Überleben des Patienten.

Hyperkalzämie der Malignität ist ein metabolischer onkologischer Notfall, der vor allem bei Lymphomen, Analbeutel-/Apokrinen Drüsenkarzinomen, multiplen Myelomen und weiteren Neoplasien auftreten kann. Pathophysiologisch steht nicht „zu viel Calcium im Futter“ im Vordergrund, sondern eine tumorgetriebene Dysregulation: Tumoren können parathormonähnliche Faktoren (insbesondere PTH-related peptide) freisetzen, osteoklastische Knochenresorption fördern oder die renale Calciumrückresorption verändern. Das Ergebnis ist ein systemischer Zustand, der mehrere Organsysteme gleichzeitig belastet: Niere, Herz-Kreislauf, Gastrointestinaltrakt und Nervensystem. Präklinisch ist die Herausforderung, dass das klinische Bild selten „wie ein Elektrolytproblem“ aussieht, sondern häufig wie ein unspezifischer Leistungsknick oder „Magen-Darm“. Genau diese Unspezifität macht Hyperkalzämie in der Ausbildung zu einem wichtigen Denkmodell: Der Rettungssanitäter soll lernen, aus wenigen Signalen eine plausible Hypothese zu bilden und diese konsequent als Verdacht zu kommunizieren, ohne im Feld eine definitive Diagnose zu erzwingen.
Die Symptomatik entsteht durch die Kombination aus Hyperkalzämie und sekundärer Dehydratation. Typisch sind Polyurie/Polydipsie (viel Trinken und viel Urin), Appetitverlust, Übelkeit/Erbrechen, Obstipation, Muskelzittern oder Muskelschwäche, Lethargie und ein „träge-benommenes“ Verhalten. Viele Tiere wirken nicht dramatisch krank, sondern eher „leer“ oder „ausgeschaltet“. Das Risiko liegt jedoch in kardialen und neurologischen Komplikationen, besonders wenn Dehydratation, Azotämie und Elektrolytverschiebungen hinzukommen. In schweren Fällen kann es zu Brady- oder Tachyarrhythmien, Schwächekollaps, Hypotonie, zentralnervösen Störungen bis hin zu stuporösen Zuständen kommen. Präklinisch wird deshalb ein Verdachtscluster gelehrt, das bewusst einfach und robust ist: Tumorpatient + auffälliges Trinken/Urinieren + Schwäche/Erbrechen → Hyperkalzämie/DD. Dieses Cluster ersetzt keine Diagnostik, verhindert aber den typischen Denkfehler, die Situation als „gewöhnliche Gastritis“ abzutun.
Ein didaktischer Kernpunkt ist der Teufelskreis aus Calcium und Niere: Hyperkalzämie verschlechtert die Fähigkeit der Niere, Urin zu konzentrieren. Dadurch kommt es zu Polyurie, was Dehydratation verstärkt. Dehydratation wiederum reduziert die glomeruläre Filtration und damit die renale Calciumausscheidung. Das führt zu weiter steigenden Calciumspiegeln und noch mehr Polyurie – ein sich selbst verstärkender Kreislauf. Präklinisch wird daraus eine klare Konsequenz abgeleitet: Der Patient wird nicht durch „irgendein Mittel“ im Feld stabil, sondern durch konsequente Basismaßnahmen (Perfusion schützen, Stress reduzieren, Wärmemanagement, Transport) und durch frühzeitige klinische Therapie (gezielte Flüssigkeitstherapie, Monitoring, ggf. Diuretika/Anti-Resorptiva nach Diagnostik). Das präklinische Team wirkt primär dadurch, dass es den Zustand richtig erkennt, iatrogene Schäden vermeidet und die Behandlungskette ohne Zeitverlust in Gang setzt.
Das Vorgehen folgt dem ABCDE-Denken. In onkologischen Elektrolyt-Notfällen dominiert häufig „C“ (Circulation), weil Dehydratation, Hypovolämie und potenzielle Arrhythmien die Perfusion gefährden. Der Kurs trainiert, dass ein „ruhiger“ Patient keineswegs stabil sein muss: Ein Tier kann apathisch daliegen, leise atmen und dennoch kritisch sein, wenn Schleimhäute blass-grau wirken, die Kapillarfüllungszeit verlängert ist oder die Pulsqualität schwach wird. Gleichzeitig wird „D“ (Disability) betont: Neurologische Auffälligkeiten (Apathie, Desorientierung, Muskelzittern, Schwäche, reduzierte Reaktion) sind in Kombination mit Tumoranamnese ein starkes Warnsignal. „E“ (Exposure/Environment) umfasst Wärmeschutz und das Erkennen begleitender Auslöser wie Fieber, Schmerz, Tumorprogress oder Nebenwirkungen von Medikamenten.
Präklinisch wird keine definitive Elektrolyttherapie durchgeführt. Selbst wenn im Feld Infusionen erlaubt sind, ist das Ziel nicht „Calcium senken“, sondern Perfusion und Kreislauf zu stabilisieren. Der Kurs legt Wert auf klare Grenzen: Kein Versuch, durch „irgendwelche Zusätze“ oder unprotokollierte Medikamente die Hyperkalzämie zu behandeln. Hyperkalzämie ist zudem kein Notfall, der durch orale „Hausmittel“ verbessert wird. Im Gegenteil: forcierte orale Gabe bei Übelkeit oder reduzierter Wachheit erhöht das Aspirationsrisiko. Ein weiterer Stop-Rule-Block lautet daher: keine forcierte orale Flüssigkeit, kein Einflößen, keine hektischen Manipulationen, keine aggressiven Belastungen. Maßnahmen sollen ruhig, strukturiert und minimalinvasiv bleiben.
Die präklinische Stabilisierung konzentriert sich auf vier Achsen: (1) Stressreduktion, (2) Wärmemanagement, (3) Schonung/Transportlogistik, (4) strukturierte Anamnese + Übergabe. Stress ist bei Tumorpatienten nicht nur „unangenehm“, sondern physiologisch gefährlich: Sympathikotonus steigert Herzarbeit, verschlechtert die Kooperation (O₂-Maske, Lagerung), erhöht die Muskelaktivität und kann Arrhythmierisiken verstärken. Daher werden wenige Personen am Tier, ruhige Ansprache, leise Umgebung und kurze Handgriffe als Qualitätskriterien definiert. Wärmemanagement ist ebenso zentral: Dehydrierte, schwache Patienten kühlen leicht aus; Hypothermie kann die Kreislaufleistung mindern und die Prognose verschlechtern. Decken, Isolation gegen kalten Boden, Windschutz und – wenn verfügbar – eine sichere Wärmematte mit Abstand gehören zum Standard.
Transportlogistik wird bewusst als „Therapie“ vermittelt. Ein Patient mit Verdacht auf Hyperkalzämie sollte möglichst sanft bewegt werden; ruckartige Bewegungen, Treppenstress oder hektisches Umsetzen erhöhen den physiologischen Druck. Das Team trainiert, Transportwege freizumachen, eine stabile Lagerung zu wählen (sternal oder Seitenlage je nach Atemarbeit/Komfort), und Monitoringpunkte im Verlauf festzulegen. Da onkologische Patienten häufiger thromboembolische Ereignisse oder kardiale Komplikationen entwickeln, wird Re-Evaluation alle 5–10 Minuten als Standard gelehrt: Bewusstsein, Atemarbeit, Schleimhautfarbe, Pulsqualität, Herzfrequenztrend, Temperatur (wenn sinnvoll) und ein kurzer „Gesamttrend“ (besser/gleich/schlechter). Es zählt nicht der einzelne Messwert, sondern die Dynamik.
Eine besondere Rolle spielt die strukturierte Anamnese. Hyperkalzämie wird selten als erste Vermutung von Haltern geäußert; oft berichten sie „er trinkt so viel“ oder „er ist plötzlich so schlapp“. Der Kurs vermittelt, gezielt und effizient zu fragen, ohne zu verlieren: (1) Tumordiagnose bekannt? Welche Lokalisation? (2) letzter Behandlungsstand (OP, Chemo, Bestrahlung, Cortison, NSAIDs)? (3) Trinkmenge/Urinsituation seit wann verändert? (4) Erbrechen/Obstipation/Appetitverlust? (5) Schmerzzeichen? (6) bekannte Nierenprobleme? (7) Medikamente/Umstellungen in den letzten Tagen? (8) Verlauf: schleichend vs. plötzlich. Diese Fragen dienen nicht der Diagnose im Feld, sondern der Priorisierung und der Vorbereitung der Klinik. Die Übergabe wird dadurch belastbar und reduziert Informationsverlust – besonders in emotionalen Situationen.
In der Ausbildung wird zudem die Differenzialdiagnostik auf robuste Muster reduziert, um Überforderung zu vermeiden. Polyurie/Polydipsie + Schwäche kann auch Diabetes mellitus, Cushing, Niereninsuffizienz oder Pyometra bedeuten; Erbrechen + Apathie kann Pankreatitis, GI-Obstruktion oder Sepsis sein. Das Ziel ist nicht, im Feld „die richtige Krankheit zu erraten“, sondern eine gefährliche metabolische Entgleisung als plausible Hypothese zu markieren, Schockzeichen zu erkennen und die Klinik so zu informieren, dass Labor und Monitoring vorbereitet werden. Ein didaktischer Satz lautet: „Wenn du ein Elektrolytproblem vermutest, behandelst du es präklinisch nicht – du beschleunigst den Weg zur Messung und Therapie.“
Kommunikation mit Halter*innen ist onkologische Notfallmedizin. Viele Halter stehen unter chronischem Stress, haben Angst vor „dem Ende“ oder sind erschöpft von Diagnostik und Therapien. Gleichzeitig können sie die Dringlichkeit unterschätzen, wenn das Tier „nur schlapp“ wirkt. Der Kurs trainiert daher eine Kommunikationsstruktur: zuerst beruhigen, dann informieren, dann anleiten. Beispiel: „Ich sehe, er ist sehr schwach und ausgetrocknet. Bei Tumorpatienten kann das auch durch Stoffwechselverschiebungen kommen. Wir halten ihn jetzt warm und ruhig und fahren sofort in die Klinik, damit Blutwerte und Kreislauf überwacht werden.“ Dazu kommen klare Do-and-Don’t-Anweisungen: nicht füttern oder trinken aufzwingen, keine Hausmittel, Transportweg freihalten, Unterlagen/Medikamentenliste bereitlegen. Der Ton bleibt deeskalierend, aber bestimmt.
Die Übergabe an die Klinik folgt einem onkologie-spezifischen Schema, das im Kurs wiederholt eingeübt wird. Es enthält: (1) Verdacht (z. B. „Hyperkalzämie der Malignität in DD“), (2) Cluster/Leitsymptome (PD/PU, Erbrechen, Schwäche, Obstipation), (3) Kreislaufstatus (HF-Trend, Pulsqualität, CRT, Schleimhautfarbe), (4) Hydratationsgrad (Schleimhäute/Hautturgor), (5) neurologischer Status (Apathie/Ataxie/Zittern), (6) Temperatur (Hypothermie/Normothermie/Hyperthermie), (7) bekannte Tumordiagnose + Therapieverlauf + Medikamente, (8) präklinische Maßnahmen (Wärmeschutz, Lagerung, O₂ wenn toleriert, ggf. Infusion nach Protokoll), (9) Zeitachse (seit wann Symptome, Verlauf, Verschlechterung). Diese Struktur ist bewusst kompakt, damit sie unter Stress zuverlässig abrufbar bleibt.
Die Ausbildung betont außerdem iatrogene Risiken: Tumorpatienten reagieren empfindlicher auf Hypothermie, auf unnötigen Stress und auf wiederholte Manipulation. Auch häufiges „Nachschauen“ (Verband lösen, Tier ständig aufrichten, dauernd umpositionieren) kann mehr Schaden als Nutzen bringen. Deshalb werden „wenige, aber gute“ Handgriffe trainiert. Wenn Sauerstoffgabe das Tier stresst, wird sie nicht erzwungen. Wenn eine Maßnahme die Atemarbeit verschlechtert, wird sie abgebrochen. Die Stop-Rules lauten: Wenn Stress steigt, Atemarbeit zunimmt oder der Kreislauf kippt, reduziere Maßnahmen, stabilisiere die Basics und transportiere.
Fallbeispiele machen das Konzept greifbar. Ein typisches Szenario ist der bekannte Lymphompatient, der in den letzten zwei Tagen extrem viel trinkt, häufig uriniert, jetzt erbricht und kaum noch laufen mag. Der Lernende soll nicht „Magen-Darm“ als Enddiagnose wählen, sondern die Kombination mit Tumoranamnese als metabolische Entgleisung interpretieren. Er prüft Perfusion, erkennt Dehydratation, hält das Tier warm, reduziert Stress, organisiert Transport und meldet der Klinik „Hyperkalzämie/DD“ an. Ein weiteres Szenario ist der Analbeuteltumorpatient, der plötzlich obstipiert und schwach wirkt: Auch hier ist das Ziel, das Cluster zu erkennen, nicht zu „behandeln“.
Didaktisch wird konsequent zwischen Schadensbegrenzung und definitiver Therapie unterschieden. Definitive Maßnahmen – Labor, EKG/Monitoring, aggressive Rehydrierung, ggf. diuretische und antiresorptive Therapien, Behandlung der Tumorursache – gehören in die Klinik. Präklinisch wirkt man durch Basics: sichere Lagerung, Wärmeschutz, Stressreduktion, Perfusionsbeurteilung, klare Zeitachse und Voranmeldung. Gerade bei Hyperkalzämie ist „zu viel tun“ im Feld selten hilfreich, „das Richtige früh erkennen“ aber prognoseentscheidend. Der Lernende soll am Ende nicht nur die Pathophysiologie grob verstehen, sondern vor allem handlungssicher sein: Verdacht bilden, Risiken erklären, Stop-Rules anwenden, Transportkette führen und sauber übergeben.

Palliativkrisen sind onkologische Notfälle, bei denen Ethik, Kommunikation und Leidensreduktion mindestens so wichtig sind wie „klassische“ Vitalparameter. In vielen Einsätzen geht es nicht nur um die Frage „überlebt der Patient die nächsten Stunden?“, sondern auch um „wie erträglich sind die nächsten Stunden?“ und „welche Ziele verfolgt die Familie – Stabilisierung, Diagnostik, Symptomkontrolle oder ein würdiger Abschied?“. Der Kurs ordnet Palliativkrisen deshalb nicht als „Randthema“ ein, sondern als integralen Teil präklinischer Onkologie: Tumorpatienten eskalieren häufig aus einer chronischen Grunderkrankung heraus, haben reduzierte physiologische Reserven (Anämie, Hypoproteinämie, Kachexie, Organbeteiligung) und reagieren empfindlicher auf Stress, Hypothermie und iatrogene Fehlmaßnahmen. Präklinisch ist das Ziel doppelt: lebensbedrohliche Zustände erkennen und stabilisieren und gleichzeitig Leiden akut reduzieren, ohne die Behandlungskette zu verzögern oder Therapieziele vorwegzunehmen.
Typische Palliativkrisen sind (1) akute Schmerzexazerbationen (Tumorinfiltration, Nerveneinwuchs, Ulzerationen, pathologische Frakturen, Tumornekrosen), (2) Dyspnoe (Pleuraerguss, Lungenmetastasen, Tumor im Mediastinum, obstruktive Prozesse, sekundäre Pneumonie), (3) akute Schwäche/Kollaps (Anämie, innere Blutung, Sepsis, Elektrolytstörung wie Hyperkalzämie), (4) Erbrechen/Übelkeit (Metabolik, GI-Kompression, Medikamentennebenwirkungen), (5) neurologische Ausfälle (Hirnmetastasen, Rückenmarkskompression, Krampfanfälle, Schmerz-bedingte Unruhe). Das Kapitel betont: Palliativkrise bedeutet nicht automatisch „Terminalphase“, aber die Wahrscheinlichkeit für rasche Verschlechterung ist höher – und die Kommunikation muss diesem Spannungsfeld gerecht werden: professionell, klar, deeskalierend und respektvoll.
Die Ausbildung arbeitet mit einem praxistauglichen Rahmen aus drei Bausteinen: (A) medizinische Priorisierung nach ABCDE, (B) symptomorientierte Leidensreduktion, (C) Kommunikationsführung. ABCDE bleibt die Sicherheitsbasis: Atemweg und Atmung werden beurteilt, bevor man sich im Detail „am Tumor“ aufhängt. Gleichzeitig wird gelernt, dass bei Palliativpatienten oft mehrere Probleme parallel laufen: Eine Katze mit Pleuraerguss kann gleichzeitig schmerzhaft, hypotherm und dehydriert sein; ein Hund mit pathologischer Fraktur kann zusätzlich anämisch sein und bei Stress kollabieren. Der Rettungssanitäter soll nicht „alles lösen“, sondern robust priorisieren: Was tötet zuerst? Was lindert am meisten? Was darf ich präklinisch sicher tun, ohne Schaden zu verursachen?
Dyspnoe ist in Palliativkrisen häufig das dominierende Symptom und wird als „Atemarbeit-Notfall“ vermittelt. Beurteilt werden Körperhaltung (Orthopnoe, gestreckter Hals, Abstützen), Atemfrequenz, Atemtiefe, Geräusche, Einsatz der Bauchpresse, Zyanose und der Trend über Minuten. Das Kapitel vermittelt: Nicht die Zahl allein entscheidet, sondern die sichtbare Atemarbeit. Palliativpatienten mit Pleuraerguss wirken oft ruhiger als erwartet – sie „sparen“ Atemarbeit, bis sie plötzlich entgleisen. Präklinische Kernmaßnahmen sind daher: Stressminimierung (wenige Handgriffe, ruhige Stimme, kein Zwang), kühle Umgebungsluft, kurze Wege, sichere Lagerung (häufig sternal), und Transport mit Voranmeldung, damit in der Klinik eine Thorakozentese/Analgesie/Monitoring vorbereitet wird. Sauerstoffgabe kann hilfreich sein, aber nur, wenn sie toleriert wird. Eine wichtige Stop-Rule lautet: O₂ nicht erzwingen. Wenn Maske oder Flow-by Panik auslöst, verschlechtert sich die Dyspnoe durch Stress – dann sind Ruhe, Lagerung und schnelle Klinik wirksamer als „technisch richtige“ Sauerstoffgabe.
Schmerzkrisen werden ausdrücklich als humanitäre Priorität gelehrt. Der Kurs betont: Schmerz ist nicht nur „unangenehm“, sondern ein physiologischer Treiber von Sympathikotonus, Hyperventilation, Blutdruckschwankungen und Kooperationsverlust. Bei Tumorpatienten kann ein Schmerzanstieg zu massiver Unruhe führen, die wiederum Blutung, Dyspnoe oder Kollapsrisiko erhöht. Präklinisch wird Schmerz strukturiert erkannt: Schonhaltung, Lautäußerung, Abwehr, Tachykardie, Hecheln, Pupillenerweiterung, Unruhe/Apathie und die Reaktion auf Berührung. In der Ausbildung wird vermittelt, Analgesie protokollabhängig, kreislaufsensibel und risikoarm einzusetzen. Dabei stehen drei Prinzipien im Vordergrund: (1) so früh wie sinnvoll, weil „Transport ohne Schmerzkontrolle“ die Situation eskalieren kann; (2) so wenig wie möglich, so viel wie nötig, weil tumorassoziierte Hypovolämie/Anämie eine Überdosierung riskanter macht; (3) Re-Evaluation nach jeder Maßnahme. Wenn Analgesie präklinisch nicht erlaubt ist, werden Alternativen trainiert: sanfte Lagerung, Immobilisation/Schienung bei Frakturverdacht, Wärmeschutz (ohne Überhitzung), geringe Stimuli, ruhige Umgebung und zügiger Transport zur klinischen Schmerztherapie.
Akute Schwäche, Kollaps und „leiser Schock“ sind bei Palliativpatienten häufig. Das Kapitel stellt heraus, dass onkologische Patienten oft „kompensationsarm“ sind: Ein Blutverlust oder eine Dehydratation, die bei einem gesunden Tier noch toleriert wird, kann hier zum Kreislaufversagen führen. Daher wird Kreislaufassessment parallel zu Symptombehandlung gelehrt: Schleimhäute, CRT, Pulsqualität, Herzfrequenztrend, Extremitätentemperatur, Bewusstsein. Ein didaktischer Schlüssel lautet: „ruhig“ ist nicht gleich „stabil“. Blasse Schleimhäute, kalte Extremitäten und schwacher Puls sind Schockzeichen bis zum Beweis des Gegenteils. Präklinisch stehen Schonung, Wärmeschutz, Stressreduktion und Transport im Vordergrund; wenn Infusionen protokolliert sind, werden sie als Perfusionsstütze verstanden, nicht als definitive Therapie. Gleichzeitig wird die onkologische Differenzialdiagnostik in robusten Clustern trainiert: Kollaps + pralles Abdomen → innere Blutung/DD; Tumorpatient + viel Trinken/Urin + Schwäche → Elektrolytstörung/DD; Tumorpatient + Dyspnoe + gedämpfte Atemgeräusche → Pleuraerguss/DD.
Neurologische Palliativkrisen (Krampf, akute Ataxie, Lähmungen, starke Desorientierung) werden als Sicherheits- und Stressmanagement-Thema vermittelt. Krampfanfälle sind für Halter extrem belastend; präklinisch zählt: sichere Umgebung, Verletzungsprophylaxe, Temperaturkontrolle (Überhitzung nach Krampf vermeiden), kurze Re-Evaluation und Transport mit strukturierter Übergabe. Bei Rückenmarkskompression oder pathologischen Wirbelfrakturen wird „bewegungsarme Logistik“ trainiert: möglichst wenig Umlagern, gerade Achse, sanfte Fixation, schmerzarmes Handling. Der Kurs betont iatrogene Risiken: grobes Ziehen, hektisches Umsetzen oder Zwangspositionen können bei metastatischen Läsionen Schaden verstärken.
Ein zentrales Element in Palliativkrisen ist die Kommunikationsführung. Der Kurs lehrt ein Modell, das in hoch emotionalen Situationen funktioniert: validieren – strukturieren – Optionen erklären. Validieren heißt: Emotionen benennen, ohne zu dramatisieren („Ich sehe, das macht Ihnen große Angst.“). Strukturieren heißt: Führung übernehmen („Ich erkläre kurz, was wir jetzt tun: erst Atemarbeit beurteilen, dann warm und ruhig lagern, dann fahren wir sofort.“). Optionen erklären heißt: realistische nächste Schritte skizzieren, ohne falsche Versprechen („In der Klinik kann man z. B. Flüssigkeit aus dem Brustkorb ablassen und Schmerzmittel geben. Wir sorgen dafür, dass Sie schnell dort hinkommen.“). Wichtig: präklinisch werden Therapieziele nicht entschieden, aber sie werden respektvoll adressierbar gemacht. Der Kurs trainiert Formulierungen, die weder bagatellisieren noch entmündigen: „Wir können jetzt stabilisieren und Leiden reduzieren. Ob es um intensive Behandlung oder um Symptomkontrolle geht, besprechen Sie am besten direkt mit der Klinik – ich gebe alle Informationen strukturiert weiter.“
Recht und Ethik werden praxisnah integriert. Palliativkrisen enthalten häufig Elemente von Entscheidungsdruck („Bitte tun Sie alles!“ vs. „Ich möchte nicht, dass er leidet.“). Der Kurs vermittelt: Die Aufgabe des Rettungssanitäters ist es, im Rahmen der Protokolle sicher zu handeln, Leiden zu mindern und eine saubere Übergabe zu ermöglichen. Gleichzeitig wird Dokumentation als Schutz und als klinische Information gelehrt: Zeitachse, dominante Symptome (Atemnot/Schmerz), Vitaltrend, getroffene Maßnahmen und Reaktion, Aussagen der Halter (z. B. bekannte Diagnose, Medikation, Verlauf). Dokumentation ist hier nicht Bürokratie, sondern Risiko- und Kommunikationsmanagement – insbesondere, wenn Therapieziele in der Klinik diskutiert werden müssen.
Das Kapitel verbindet Palliativkrisen mit den allgemeinen Prinzipien onkologischer Notfälle: Onkologische Patienten eskalieren oft aus einer chronischen Grunderkrankung heraus, mit atypischen Anamnesen (schleichender Gewichtsverlust, intermittierende Schwäche) und deutlichen Reserven-Defiziten (Anämie, Hypoproteinämie). Präklinisch zählt daher ein besonders strukturiertes Vorgehen: Perfusion sichern, Schmerzen reduzieren, Stress minimieren, Wärmemanagement, Transport und Voranmeldung. ABCDE bleibt der Sicherheitsrahmen; bei Tumorpatienten ist „C“ häufig kritisch (okkulte Blutung, Hämoperitoneum, Gerinnungsstörung), bei Palliativkrisen ist zusätzlich „B“ (Dyspnoe) sehr häufig dominant. Der Lernende übt, die Symptomdominanz klar zu benennen und danach zu handeln: „Primär Atemnot, sekundär Schmerz“ oder „Primär Schmerzkrise, sekundär Kreislaufgrenzwertig“.
Die Voranmeldung wird als entscheidender Baustein trainiert, weil sie klinische Vorbereitung ermöglicht. Bei Dyspnoe bedeutet das: Thorakozentese-Set, Monitoring, Sedations-/Analgesie-Plan. Bei Schmerzkrise bedeutet das: Analgesie-Plan, ggf. Bildgebung, Lagerungshilfen. Bei Kollaps bedeutet das: Schockraum-Setup, Blutbild/Ultraschall-Option, Transfusionsbereitschaft. Das Schema für die Übergabe ist onkologie-spezifisch und zugleich knapp: Tumorart/Ort (wenn bekannt), aktueller Behandlungsstand (OP/Chemo/Bestrahlung, Steroide/NSAIDs), dominante Symptome, Vitalparametertrend (HF/AF/CRT/Temperatur/Bewusstsein), präklinische Maßnahmen und deren Wirkung, Zeitachse (Beginn, Eskalation, Reaktion).
Fallbeispiele sind bewusst realistisch und emotional. Ein typisches Szenario: Katze mit bekannten Metastasen entwickelt akute Atemnot. Halter panisch, Tier in Orthopnoe. Der Lernende trainiert: wenige Personen, ruhige Stimme, sternal lagern, kühle Luft, O₂ nur wenn toleriert, Transport ohne Verzögerung, Voranmeldung „Dyspnoe, Verdacht Pleuraerguss“. Zweites Szenario: Hund mit Knochentumor schreit bei Bewegung, kann nicht mehr aufstehen. Der Lernende trainiert: Schmerzerkennung, schonende Immobilisation, Wärmeschutz, Transportlogistik, Kommunikation („Wir bewegen ihn so wenig wie möglich und sorgen dafür, dass er schnell Schmerztherapie bekommt.“). Drittes Szenario: Tumorpatient mit intermittierender Schwäche und akutem Kollaps. Der Lernende trainiert: Schockzeichen erkennen, keine unnötige Manipulation, Wärmeschutz, O₂ wenn toleriert, klare Voranmeldung „onkologischer Patient, Kollaps, Schockzeichen“.
Didaktisch wird konsequent zwischen „Schadensbegrenzung“ und „definitiver Therapie“ unterschieden. Definitive Maßnahmen wie Thorakozentese, Transfusionen, chirurgische Blutstillung, aggressive Analgesie/Sedation oder spezifische onkologische Interventionen gehören in die Klinik. Präklinisch wirkt man durch Basics – aber diese Basics sind in Palliativkrisen oft prognose- und leidensentscheidend: ruhige Lagerung, Wärmeschutz, Stressreduktion, symptomorientierte Maßnahmen im Protokoll, und eine saubere Zeitachse. Der Lernende soll am Ende in der Lage sein, Palliativkrisen im Team zu führen: Rollen verteilen (Kommunikation vs. Monitoring vs. Transportlogistik), Materialmanagement (Decken/Wärmematte, O₂-Option, Fixation), Voranmeldung und strukturierte Übergabe – ohne Übertherapie, ohne Hektik, mit maximaler Patientensicherheit und maximalem Respekt für Halter und Tier.

Der Praxisalgorithmus bündelt die häufigsten onkologischen Notfallmuster im präklinischen Setting zu einer klaren, wiederholbaren Handlungslogik. Ziel ist nicht „Onkologie im Feld“, sondern sichere Schadensbegrenzung, frühes Erkennen kritischer Muster, Teamführung und eine klare, klinikfähige Übergabe. Onkologische Patienten sind dabei besonders anspruchsvoll, weil sie häufig lange kompensieren und dann abrupt dekompensieren. Außerdem liegen oft Reserven-Defizite vor (Anämie, Hypoproteinämie, Kachexie, reduzierte kardiorespiratorische Toleranz), die dazu führen, dass „mittlere“ Belastungen (Stress, Blutverlust, Transporthast, Hypothermie) unverhältnismäßig große klinische Folgen haben. Der Algorithmus arbeitet deshalb mit zwei Leitgedanken: „Trend statt Momentaufnahme“ und „Basics wirken am stärksten“.
Algorithmus – Vier Module: (1) ABCDE als Sicherheitsrahmen, (2) Blutung vs. innere Blutung als häufigstes „C“-Problem in der Onkologie, (3) metabolische Entgleisung (z. B. Hyperkalzämie) und palliative Krise als typische Eskalationsformen, (4) Re-Evaluation + Übergabe als Qualitätsanker. Jedes Modul enthält Stop-Rules, um iatrogene Schäden zu vermeiden (z. B. Verbände nicht ständig lösen, keine aggressive „Korrektur“ im Feld, O₂ nicht erzwingen, keine manipulativen Eingriffe ohne Protokoll). Didaktisch wird betont: Ein gutes präklinisches Ergebnis entsteht meist nicht durch „viel tun“, sondern durch richtig priorisieren, ruhig führen und früh kommunizieren (Team und Klinik).
(1) ABCDE – der Sicherheitsrahmen
A/B: Atemweg und Atmung haben Priorität, auch wenn Blutung oder Tumor dramatisch wirken. Onkologische Patienten entwickeln Dyspnoe durch Pleuraerguss, Metastasen, Anämie oder sekundäre Infektionen. Beurteilt werden Atemarbeit, Körperhaltung (sternal/Orthopnoe), Geräusche, Zyanose, Trend. Prinzip: So wenig Stress wie möglich. Ruhige Umgebung, wenige Handgriffe, kurze Wege, kühle Luft. Sauerstoffgabe nur, wenn toleriert; Panik verschlechtert Dyspnoe und kann die Dekompensation triggern.
C: Kreislaufassessment ist bei Tumorpatienten zentral. Schleimhäute, CRT, Pulsqualität, Herzfrequenztrend, Extremitätentemperatur, Bewusstsein. Der Kurs lehrt explizit: „ruhig“ ist nicht gleich „stabil“. Ein Patient kann apathisch wirken und gleichzeitig im Schock sein. Bei „C“-Problemen wird Schonung priorisiert: sanfte Lagerung, Wärmeschutz, Stressreduktion, Transport. Wenn Infusionen protokolliert sind, werden sie als Perfusionsstütze titriert, nicht als definitive Therapie.
D/E: Neurologischer Status (Apathie, Desorientierung, Krampf), Temperaturmanagement und Gesamtexposition. Hypothermie ist bei onkologischen Patienten häufig (Anämie, Sepsis, Kachexie) und verschlechtert Gerinnung und Kreislauf. Wärmemanagement wird als Therapie verstanden: Decken, Isolation, Wärmematte (sicher), Windschutz, ohne Überhitzung.
(2) Blutung vs. innere Blutung – „C“ mit Stop-Rules
Onkologische Blutungen reichen von ulzerierten Hauttumoren über Maulhöhlen-/Nasentumoren bis zu okkulten Blutungen (Hämoperitoneum, tumorassoziierte Koagulopathie). Präklinisch entscheidet die erste Weiche: äußere Blutung mechanisch beeinflussbar oder Verdacht innere Blutung?
Äußere Blutung: Ziel ist nicht perfekte Hämostase, sondern Blutverlust reduzieren, Gewebe schützen, Schock vermeiden, Transport. Standard: direkte Kompression (sterile Kompressen), dann Druckverband „so fest wie nötig, so locker wie möglich“. Stop-Rules: Verband nicht ständig abnehmen (Gerinnselabriss), keine aggressiven Spülungen, keine Hausmittel. In Maulhöhle/Nase sind Verbände schwierig; hier dominieren Kompression (nur wenn sicher), kühle Umgebung, Stressreduktion, schnelle Klinik.
Innere Blutung: Verdacht entsteht durch Kollaps, blasse Schleimhäute, schwachen Puls, kalte Extremitäten, evtl. prallen/gespannten Bauch. Bewegung kann Blutung verstärken; deshalb werden sanfte Umlagerung, Schonung, Wärmeschutz und rascher Transport trainiert. Sauerstoff kann bei Anämie sinnvoll sein, ersetzt aber nicht Transfusion/Chirurgie. Voranmeldung: „Verdacht Hämoperitoneum/Milztumor, Schockzeichen, Kollaps-Episoden“ – damit Klinik Ressourcen (Schockraum, Ultraschall, Blutprodukte) vorbereitet.
(3) Metabolische Entgleisung und palliative Krise erkennen
Onkologische Notfälle eskalieren nicht nur durch Blutung, sondern auch durch metabolische Syndrome und palliative Krisen. Der Algorithmus lehrt, aus wenigen robusten Befunden eine plausible Verdachtshypothese zu formulieren und diese klar zu kommunizieren.
Hyperkalzämie-Verdacht: „Tumorpatient + Polyurie/Polydipsie + Schwäche/Erbrechen/Obstipation“ ist ein Verdachtscluster. Präklinisch wird keine definitive Elektrolyttherapie durchgeführt; Stabilisierung und Voranmeldung sind entscheidend. Dehydratation verschlechtert die Nierenfunktion, reduzierte Nierenfunktion verschlechtert die Hyperkalzämie – ein Teufelskreis. Deshalb: Wärmeschutz, Stressreduktion, vorsichtige Lagerung, Transport; Infusionen (wenn erlaubt) zur Perfusion, nicht als „Heilung“.
Palliative Krise: Dominante Symptome sind häufig Dyspnoe (Pleuraerguss/Metastasen), Schmerzexazerbation (Tumorinfiltration, Fraktur), akute Schwäche oder neurologische Ausfälle. Präklinisch gilt: lebensbedrohliche Zustände erkennen und stabilisieren und Leiden reduzieren. Kommunikation folgt einem Trainingsmodell: validieren („Ich sehe, das ist gerade sehr belastend.“), strukturieren („Wir gehen jetzt Schritt für Schritt vor.“), Optionen erklären („In der Klinik kann man z. B. Flüssigkeit ablassen oder Schmerztherapie geben.“). Der Algorithmus verhindert Übertherapie: keine erzwungene O₂-Maske bei Panik, keine hektischen Manipulationen, keine unnötigen Transporteinbauten, die Stress steigern.
(4) Re-Evaluation und Übergabe – die Qualitätskerne
Der Algorithmus definiert Trendbeobachtung als Kernfertigkeit, weil onkologische Patienten abrupt dekompensieren können. Der Lernende trainiert kurze Re-Check-Intervalle (z. B. alle 5–10 Minuten oder bei jeder Veränderung): HF, AF, CRT, Schleimhautfarbe, Pulsqualität, Temperatur, Bewusstsein und – wenn relevant – Atemarbeit (nicht nur Frequenz). Re-Evaluation ist nicht „optional“, sondern ein aktiver Schutz vor Fehlinterpretationen: Ein Patient kann nach kurzer Beruhigung oder nach Kompression kurzfristig besser wirken, aber weiterhin kritisch bleiben (fortschreitende innere Blutung, Arrhythmie, zunehmende Dyspnoe). Deshalb wird eine Stop-Rule gelehrt: Transport nicht abbrechen, nur weil es kurz besser wird.
Teamführung im Algorithmus
Onkologische Einsätze sind oft chaotisch: emotionale Halter*innen, mehrere Tiere, beengte Wohnsituation, Blut, Geruch, Zeitdruck. Der Kurs trainiert Führung als medizinischen Skill. Rollenverteilung wird explizit geübt: (1) Teamlead/Kommunikation, (2) Monitoring/Vitalwerte/Trend, (3) Maßnahmen (Kompression, Wärmeschutz, Lagerung), (4) Logistik (Transportweg, Trage, Auto, Kliniktelefonat). Materialmanagement ist Teil der Patientensicherheit: Decken/Wärmematte, sterile Kompressen, Verbandsmaterial, O₂-Option, Schutzkragen (bei Reiben/Ulzera), Müllbeutel/Entsorgung. Ein wiederkehrender Punkt ist „kurze Manipulationsdauer“: Jede zusätzliche Minute „Herumprobieren“ erhöht Stress, Hypothermie und Blutungsrisiko.
Voranmeldung – klinische Ressourcen gezielt aktivieren
Die Ausbildung legt Wert darauf, nicht nur Symptome zu melden („blutet“, „atmet schwer“), sondern Verdachtsmuster, die Ressourcen steuern: „Verdacht Hämoperitoneum/Milztumor“, „Tumorblutung schwer kontrollierbar“, „Hyperkalzämie-Verdacht“, „palliative Dyspnoe“, „Schmerzkrise/pathologische Fraktur“. Damit kann die Klinik OP-Bereitschaft, Ultraschall, Blutprodukte, Thorakozentese-Set, Analgesie/Sedation oder Monitoring vorbereiten. Die Voranmeldung wird in einem kurzen Schema trainiert: Was ist die Verdachtshypothese? – Wie ist der aktuelle Status? – Was wurde präklinisch getan? – Wie ist der Trend? – ETA (Ankunft in X Minuten).
Übergabe – onkologie-spezifisch, aber kompakt
Die Übergabe an die Klinik folgt einem onkologie-spezifischen Schema, das Informationsverlust reduziert: (1) Tumorart/Ort (wenn bekannt), (2) letzter Behandlungsstand (OP, Chemo, Bestrahlung), (3) aktuelle Medikation (NSAIDs, Steroide, ggf. Antikoagulanzien/sonstige), (4) dominante Symptome (Blutung/Kollaps/Dyspnoe/Schmerz/neurologisch), (5) Vitalparametertrend (HF/AF/CRT/Temp/Bewusstsein), (6) präklinische Maßnahmen und Reaktion (Kompression/Druckverband, Wärmeschutz, Lagerung, O₂ toleriert ja/nein), (7) Zeitachse (Beginn, Eskalation, Verlauf). Der Kurs betont: Zeitachse objektiviert Dringlichkeit – insbesondere bei Blutungen und Dyspnoe.
Dokumentation und Kommunikation als Patientensicherheit
Dokumentation wird im Algorithmus als Sicherheitsnetz und als klinische Information verstanden, nicht als „Papier“. Erfasst werden Zeitpunkte, Befunde, Maßnahmen, Reaktionen, Aussagen der Halter*innen (z. B. „Tumor seit Monaten“, „letzte Chemo vor 2 Wochen“, „seit heute Morgen Blutung“, „trinkt extrem“). Kommunikation ist dabei ein aktiver Schutz vor iatrogenen Schäden: Halter werden von riskanten Handlungen abgehalten („Bitte nicht am Verband ziehen“, „Bitte nichts einflößen“, „Bitte Tier nicht laufen lassen“, „Transportweg frei“). Die Ausbildung vermittelt „ruhige, klare, kurze Sätze“ und eine informierte Dringlichkeit, ohne Panik zu erzeugen. Gleichzeitig wird Palliativ respektvoll adressiert: Ziel kann Stabilisierung sein, aber auch Leidensreduktion – präklinisch wird das erwähnt, ohne Therapieziele vorwegzunehmen oder Druck auszuüben.
Grenzen präklinischer Therapie – klar benennen
Der Algorithmus betont konsequent die Grenzen: definitive Blutstillung, Transfusionen, Chirurgie, Elektrolyt-/Calcium-Management, Antiarrhythmika, Thorakozentese oder onkologische Interventionen gehören in die Klinik. Präklinisch wirkt man durch Basics: Schonung, Wärmeschutz, Blutungskontrolle, O₂ wenn toleriert, Stressreduktion und eine saubere Zeitachse. Genau diese Basics entscheiden aber oft über Prognose und Leidensniveau, weil sie Dekompensation verhindern oder verzögern, bis die definitive Therapie greift.
Single-Choice: pro Frage eine richtige Antwort. Bestehensgrenze: 70%. (Fragen & Antworten werden gemischt.)
Onko-Notfall – innere Blutung erkennen → schockschonend stabilisieren → Voranmeldung/Transport.
Bereit. Klicke auf „Simulation starten“.
Ausbildungsplattform (Tier-Notruf)

Die diabetische Ketoazidose (DKA) ist ein lebensbedrohlicher Stoffwechselnotfall bei Hund und Katze, der durch einen absoluten oder relativen Insulinmangel entsteht. Ohne ausreichend wirksames Insulin kann Glukose nicht in die Körperzellen aufgenommen werden, obwohl der Blutzuckerspiegel stark erhöht ist. Der Organismus reagiert darauf mit einer verstärkten Fettmobilisierung (Lipolyse), wodurch große Mengen Ketonkörper entstehen. Diese Ketone führen zusammen mit Dehydratation und Elektrolytverschiebungen zu einer metabolischen Azidose. Die Folge ist ein komplexes Systemversagen aus Azidose, Flüssigkeitsmangel, Elektrolytstörungen und Kreislaufinstabilität.
Ein zentraler Ausbildungsinhalt ist die Klarstellung, dass DKA nicht einfach „zu hoher Blutzucker“ ist. Vielmehr handelt es sich um eine kombinierte metabolische Entgleisung, bei der mehrere physiologische Systeme gleichzeitig versagen. Ohne rasche tierärztliche Behandlung kann sich der Zustand innerhalb kurzer Zeit zu Kreislaufversagen, schweren Herzrhythmusstörungen oder neurologischen Störungen entwickeln.
Typische Auslöser sind Infektionen, Entzündungen, Stresssituationen, ausgelassene oder unzureichende Insulingaben sowie Begleiterkrankungen wie Pankreatitis oder schwere systemische Infektionen. Häufig berichten Tierhalter von einer Vorgeschichte mit vermehrtem Trinken und Urinieren (Polyurie und Polydipsie), Gewichtsverlust trotz Appetit oder zunehmender Schwäche.
Klinisch zeigen betroffene Tiere oft Erbrechen, ausgeprägte Dehydratation, Apathie und zunehmende Schwäche. Ein klassisches Zeichen ist ein süßlich-acetongeruchartiger Atem. Dieser entsteht durch die erhöhte Konzentration von Ketonkörpern im Blut. Zusätzlich kann sich das Atemmuster verändern: Viele Tiere entwickeln eine tiefe, langsame und „seufzende“ Atmung, die sogenannte Kussmaul-Atmung. Sie stellt einen Kompensationsmechanismus des Körpers dar, um die metabolische Azidose über verstärkte CO₂-Abatmung auszugleichen.
Im präklinischen Setting steht nicht die definitive Therapie, sondern die Stabilisierung im Vordergrund. Das Vorgehen orientiert sich konsequent am ABCDE-Schema. Atemweg und Atmung werden beurteilt, Kreislaufzeichen erfasst und der neurologische Status überprüft. Gleichzeitig wird der Patient warm gehalten, möglichst stressarm gelagert und zügig für den Transport vorbereitet.
Besonders wichtig ist die klare Abgrenzung zwischen präklinischer Versorgung und klinischer Therapie. Eine aggressive Insulinkorrektur im Feld wäre gefährlich, da sie rasch zu schweren Elektrolytverschiebungen führen kann. Die definitive Behandlung – bestehend aus kontrollierter Flüssigkeitstherapie, Elektrolytkorrektur und kontinuierlicher Insulintherapie – gehört ausschließlich in eine tierärztliche Klinik mit Monitoringmöglichkeiten.
Trotzdem ist eine strukturierte Anamnese für die Klinik von großer Bedeutung. Entscheidende Informationen sind die letzte Insulingabe (Art, Dosis und Zeitpunkt), die letzte Fütterung, das Vorhandensein von Erbrechen oder Durchfall sowie Veränderungen der Trink- und Urinmenge. Auch mögliche Infektzeichen oder andere Erkrankungen werden erfragt.
Bei der klinischen Untersuchung werden mehrere grundlegende Parameter erhoben. Dazu gehören Hydratationsgrad (z. B. Hautturgor und Schleimhautfeuchtigkeit), Kreislaufparameter wie Pulsqualität und kapilläre Rückfüllzeit, Bewusstseinslage sowie die Körpertemperatur. Ein häufig unterschätztes Zeichen ist eine paradoxe Hypothermie: Schwer erkrankte DKA-Patienten können trotz schwerer Stoffwechselentgleisung ungewöhnlich niedrige Körpertemperaturen entwickeln.
Wenn verfügbar, kann eine Blutzuckermessung im Feld die Verdachtsdiagnose unterstützen. Sie ersetzt jedoch nicht die klinische Gesamtbeurteilung, da DKA durch das Zusammenspiel mehrerer pathophysiologischer Faktoren bestimmt wird.
Die Übergabe an die Tierklinik sollte ausdrücklich den Verdacht auf eine diabetische Ketoazidose enthalten. Dadurch können Laboranalysen, Infusionstherapie und kontinuierliches Monitoring frühzeitig vorbereitet werden. Eine strukturierte Voranmeldung spart wertvolle Zeit bei der Aufnahme des Patienten.
Endokrinologische Notfälle gelten als besonders tückisch, weil sie sich zunächst nur durch unspezifische Symptome wie Schwäche, Apathie oder Erbrechen äußern können. Innerhalb kurzer Zeit können sie jedoch in lebensbedrohliche Zustände wie Arrhythmien, Krampfanfälle, schwere Hypo- oder Hyperthermie oder Kreislaufschock übergehen.
Ein zentraler Lehrsatz lautet daher: „Glukose, Elektrolyte, Hydratation, Temperatur und Bewusstsein liefern im Feld die wichtigsten klinischen Hinweise.“ Die Ausbildung legt großen Wert auf Trendbeobachtung. Parameter werden regelmäßig – etwa alle fünf bis zehn Minuten – neu beurteilt, um Verschlechterungen frühzeitig zu erkennen.
Die Plattform vermittelt außerdem eine systematische Differenzialdiagnostik. Hypoglykämie, diabetische Ketoazidose, Addison-Krise oder thyreotoxische Krise können in frühen Phasen ähnliche Symptome verursachen. Der Unterschied liegt meist in charakteristischen Kombinationen aus Anamnese, klinischem Erscheinungsbild und wenigen Schlüsselparametern.
Für die strukturierte Übergabe wird ein festes Schema trainiert. Dazu gehören: mögliche Auslöser oder Medikamente (z. B. Insulin, Cortison oder Schilddrüsenmedikamente), Veränderungen von Fressen, Trinken und Urinabsatz, Erbrechen oder Durchfall, Atemmuster, Kreislaufzeichen, Körpertemperatur sowie vorhandene Blutzuckermessungen. Ergänzt wird dies durch eine Beschreibung der bereits durchgeführten Maßnahmen und deren Wirkung.
Die Ausbildung korrigiert auch typische Denkfehler. Bei schwerer Hypoglykämie wird manchmal zunächst transportiert, ohne eine rasche Glukosegabe zu erwägen. Umgekehrt kann bei DKA eine zu schnelle Blutzuckersenkung gefährlich sein. Bei Addison-Krisen wird eine vorhandene Bradykardie gelegentlich fälschlich als Entwarnung interpretiert. Solche Fehlinterpretationen werden im Training durch kontrastierende Szenarien und klare Stop-Rules korrigiert.
Ein weiterer Schwerpunkt liegt auf dem kardialen Risiko endokrinologischer Krisen. Elektrolytverschiebungen, insbesondere Veränderungen des Kaliumspiegels, sowie metabolische Azidosen können gefährliche Herzrhythmusstörungen auslösen. Deshalb werden Pulsqualität, Herzfrequenztrend und Bewusstseinslage als wichtige Warnsysteme gelehrt – auch ohne EKG-Überwachung.
Präklinische Maßnahmen sollen ruhig, strukturiert und möglichst minimalinvasiv erfolgen. Mehr Intervention bedeutet nicht automatisch bessere Versorgung. In vielen Fällen ist eine sichere Stabilisierung mit Wärmemanagement, Stressreduktion und Transport die effektivste Strategie.
Temperaturmanagement wird als therapeutischer Faktor verstanden. Hypoglykämische Tiere oder Patienten mit Addison-Krise können rasch auskühlen, während DKA-Patienten paradox hypotherm sein können. Isolation, Decken, sichere Wärmematten und Schutz vor Wind oder Nässe sind einfache Maßnahmen mit großer Wirkung.
Auch die Kommunikation mit Tierhaltern wird als Teil der Therapie betrachtet. Halter diabetischer Tiere werden gezielt nach Insulindosis, letzter Fütterung, gemessenen Blutzuckerwerten und vorhandenen Notfallsets befragt. Bei Verdacht auf Addison wird nach Stresssituationen, Medikamentenabsetzung oder gastrointestinalen Symptomen gefragt. Eine präzise Anamnese kann der Klinik wertvolle Minuten sparen.
Die Ausbildungsstruktur kombiniert Lehrtexte, realistische Fallbeispiele und Selbsttests. Ziel ist es, vom theoretischen Wissen zur praktischen Handlungssicherheit zu gelangen. Lernende sollen Entscheidungen begründen können – etwa warum eine sofortige Glukosegabe notwendig ist, warum Transport priorisiert wird oder warum bestimmte Maßnahmen im Feld bewusst unterlassen werden.
Das übergeordnete didaktische Prinzip lautet: präklinische Prioritäten erkennen und konsequent umsetzen. Dazu gehören das frühzeitige Erkennen der Notfallsituation, das Absichern des Patienten, die Stabilisierung lebenswichtiger Funktionen, eine strukturierte Voranmeldung in der Klinik und der schnelle Transport.
Hypoglykämie ist ein akuter Notfall, weil Glukose das wichtigste Substrat für das zentrale Nervensystem ist. Besonders gefährdet sind diabetische Tiere (z. B. Insulinüberdosierung, Fütterung ausgelassen, ungewohnte Aktivität), Welpen und sehr kleine Rassen (geringe Glykogenspeicher), Tiere mit Lebererkrankungen sowie Patienten mit Sepsis oder selten einem Insulinom. Das klinische Spektrum reicht von Unruhe, Heißhunger und Zittern über Ataxie und Desorientierung bis zu Krampfanfällen und Koma.
Präklinisch wird Hypoglykämie als „Behandlungsfenster-Notfall“ vermittelt: Richtiges Handeln in wenigen Minuten kann irreversible neurologische Schäden verhindern. Das Training fokussiert deshalb ein klares Entscheidungsraster: Bewusstsein einschätzen, Schluckfähigkeit prüfen und die Maßnahme strikt an der Aspirationsgefahr ausrichten.
Bei wachem, kooperativem und schluckfähigem Tier kann eine rasche, vorsichtige Glukosegabe per os erfolgen (z. B. Glukosegel oder Honig in kleiner Menge an die Maulschleimhaut). Anschließend wird dennoch transportiert und überwacht, weil die Ursache geklärt und ein erneuter Abfall verhindert werden muss. Bei reduziertem Bewusstsein gilt die Stop-Rule: nichts oral eingeben. Stattdessen werden Atemweg und Lagerung (z. B. Seitenlage), Wärmeschutz und der zügige Transport priorisiert.
In Systemen, in denen ein i.v. Zugang und Glukosegabe präklinisch zulässig sind, wird ein enges Protokoll trainiert (korrekte Verdünnung, langsame Applikation, unmittelbarer Re-Check). Ein zentraler Lehrpunkt ist die Re-Evaluation: Eine kurzfristige Besserung ist möglich, aber kein Entwarnungssignal. Rebound-Hypoglykämien treten auf, wenn die Ursache fortbesteht, insbesondere bei anhaltender Insulinwirkung. Deshalb wird der Transport nicht abgebrochen, nur weil die Symptome vorübergehend nachlassen.
Die Halterkommunikation ist bei diabetischen Patienten ein technischer Schlüsselprozess. Abgefragt werden Insulinart, Dosis und Uhrzeit der letzten Gabe, letzter Messwert, Futteraufnahme, körperliche Aktivität und vorhandenes Notfallset. Gleichzeitig werden typische Fehler aktiv verhindert: keine großen Mengen Zuckerwasser einflößen, kein Zwangsschlucken, keine „Ausgleichsinsulin“-Gabe und keine Verzögerung durch Beobachten ohne Trendkontrolle.
Falltraining und Selbsttest zielen auf Handlungssicherheit: Der Lernende erkennt Hypoglykämie an typischen Clustern (neurologische Symptome nach Insulingabe, Tremor/Ataxie, rascher Beginn), wählt die sichere Applikationsform abhängig vom Bewusstsein und kommuniziert transportorientiert. Die präklinischen Prioritäten bleiben konstant: Erkennen, Absichern, Stabilisieren, Transport und Voranmeldung.

Die Addison-Krise (akute Hypoadrenokortizismus-Entgleisung) ist ein klassischer „Great Imitator“ unter den endokrinologischen Notfällen. Sie kann klinisch wie ein Magen-Darm-Infekt, eine Sepsis, ein Kreislaufschock oder sogar ein kardiales Problem erscheinen. Pathophysiologisch liegt ein Mangel an Gluko- und Mineralokortikoiden vor. Dadurch entstehen Natriumverlust, Hyperkaliämie, Hypovolämie sowie eine Tendenz zu Hypoglykämie. Das Zusammenspiel dieser Faktoren führt zu schwerer Kreislaufinstabilität und metabolischer Entgleisung.
Klinisch zeigen betroffene Tiere häufig Schwäche, Apathie, Erbrechen oder Durchfall, Hypothermie sowie Dehydratation. Auch Bauchschmerzen können auftreten. Ein besonders wichtiger Lehrpunkt ist ein scheinbarer Widerspruch: Tiere können Schockzeichen zeigen – blasse Schleimhäute, schwacher Puls, schlechte Perfusion – und gleichzeitig eine ungewöhnlich niedrige oder „normal wirkende“ Herzfrequenz haben. Dieser Befund ist ein klassischer Hinweis auf eine Hyperkaliämie und wird im Kurs als Red-Flag-Zeichen vermittelt.
Im präklinischen Setting gilt ein strukturiertes Vorgehen nach dem ABCDE-Schema. Atemweg und Atmung werden beurteilt, anschließend Kreislauf und neurologischer Status. Wärmeschutz ist eine zentrale Maßnahme, da Addison-Patienten häufig auskühlen. Gleichzeitig wird ein Schockmanagement nach Protokoll begonnen und der Patient möglichst schnell in eine geeignete Klinik transportiert.
Die definitive Therapie einer Addison-Krise erfolgt ausschließlich in der Klinik. Sie umfasst in der Regel eine intensive Flüssigkeitstherapie, die Gabe von Glukokortikoiden, Korrektur der Elektrolytverschiebungen – insbesondere der Hyperkaliämie – sowie ein kontinuierliches Monitoring. Dennoch kann der präklinische Rettungssanitäter das Outcome entscheidend beeinflussen, indem er die Erkrankung früh erkennt und korrekt voranmeldet.
Eine strukturierte Anamnese liefert wichtige Hinweise. Typisch sind wiederkehrende episodische Magen-Darm-Beschwerden, Gewichtsverlust oder verminderte Stressresistenz. Auch eine bereits bekannte Addison-Diagnose, kürzlich abgesetzte Medikamente oder neue Stressoren können Auslöser sein. Die gezielte Befragung der Halter ist daher ein wichtiger Bestandteil der Versorgung.
Bei der Untersuchung werden insbesondere Perfusion, Pulsqualität, Herzfrequenz, Temperatur und Bewusstseinslage beurteilt. Wenn verfügbar, kann eine Blutzuckermessung zusätzliche Hinweise geben, etwa bei gleichzeitiger Hypoglykämie. Sie ersetzt jedoch keine klinische Gesamteinschätzung.
Ein weiterer wichtiger Aspekt ist die Kommunikation mit den Tierhaltern. Da Addison-Krisen oft wie ein einfacher Magen-Darm-Infekt beginnen, unterschätzen viele Besitzer die Situation. Der Rettungssanitäter erklärt daher kurz und verständlich, warum scheinbar „nur Magen-Darm-Symptome“ lebensbedrohlich sein können und weshalb eine sofortige tierärztliche Behandlung notwendig ist.
Für die klinische Übergabe wird der Verdacht auf eine Addison-Krise klar formuliert. Entscheidende Informationen sind die beobachteten Schockzeichen, eine mögliche Bradykardie trotz Schwäche, Dehydratation, wiederholtes Erbrechen sowie eine eventuell vorhandene Hypothermie. Diese Angaben ermöglichen es der Klinik, Diagnostik und Therapie vorzubereiten.
Die Ausbildung legt großen Wert auf präklinische Prioritäten. Dazu gehören das frühzeitige Erkennen der Notfallsituation, das Absichern lebenswichtiger Funktionen, eine strukturierte Stabilisierung des Patienten, eine klare Voranmeldung sowie der schnelle Transport in eine geeignete Tierklinik.
Endokrinologische Notfälle gelten als besonders tückisch, weil sie sich häufig zunächst durch unspezifische Symptome wie Schwäche oder Apathie äußern. Innerhalb kurzer Zeit können sie jedoch zu Arrhythmien, Krampfanfällen, schweren Temperaturstörungen oder einem Kreislaufschock führen. Deshalb werden fünf Kernparameter besonders betont: Glukose, Elektrolyte, Hydratation, Temperatur und Bewusstsein.
Die Ausbildung fördert konsequent die Trendbeobachtung. Messwerte werden regelmäßig – meist alle fünf bis zehn Minuten – neu bewertet. Veränderungen werden immer im Kontext von Perfusion und Atmung interpretiert, da isolierte Einzelwerte leicht fehlgedeutet werden können.
Parallel dazu wird eine systematische Differenzialdiagnostik vermittelt. Hypoglykämie, diabetische Ketoazidose, Addison-Krise und thyreotoxische Krisen können in frühen Phasen sehr ähnliche Symptome zeigen. Die Unterscheidung erfolgt über typische Kombinationen aus Anamnese, klinischem Bild und wenigen Schlüsselparametern.
Für die Übergabe an die Klinik wird ein standardisiertes Schema trainiert. Dazu gehören mögliche Auslöser oder Medikamente (z. B. Insulin, Cortison oder Schilddrüsenpräparate), Veränderungen von Fressen, Trinken und Urinabsatz, Erbrechen oder Durchfall, Atemmuster, Kreislaufzeichen, Körpertemperatur sowie vorhandene Blutzuckermessungen. Ergänzt wird dies durch eine Beschreibung der bereits ergriffenen Maßnahmen und deren Wirkung.
Typische Denkfehler werden im Training bewusst korrigiert. Bei schwerer Hypoglykämie wird manchmal zunächst transportiert, ohne eine rasche Glukosegabe zu erwägen. Bei diabetischer Ketoazidose wird gelegentlich versucht, den Blutzucker zu schnell zu senken. Und bei Addison-Patienten wird eine vorhandene Bradykardie fälschlich als Entwarnung interpretiert. Solche Fehlinterpretationen werden anhand kontrastierender Fallbeispiele analysiert.
Ein weiterer Schwerpunkt ist das kardiale Risiko endokrinologischer Krisen. Elektrolytverschiebungen – insbesondere Veränderungen des Kaliumspiegels – können schwere Herzrhythmusstörungen verursachen. Deshalb werden Pulsqualität, Herzfrequenztrend und Bewusstseinslage als wichtige Warnsysteme gelehrt, auch wenn kein EKG verfügbar ist.
Präklinische Maßnahmen sollen möglichst ruhig, strukturiert und minimalinvasiv erfolgen. Mehr Intervention bedeutet nicht automatisch bessere Versorgung. Häufig sind stabile Lagerung, Wärmeschutz, Stressreduktion und schneller Transport die effektivsten Maßnahmen.
Temperaturmanagement wird gezielt eingesetzt. Addison-Patienten können rasch auskühlen, weshalb Isolation, Decken oder sichere Wärmematten sinnvoll sein können. Gleichzeitig wird darauf geachtet, keine Überhitzung zu verursachen und den Patienten regelmäßig zu re-evaluieren.
Die Ausbildung kombiniert theoretische Inhalte mit realistischen Fallbeispielen und Selbsttests. Ziel ist es, vom reinen Faktenwissen zu einer sicheren Entscheidungsfähigkeit zu gelangen. Lernende sollen begründen können, warum bestimmte Maßnahmen durchgeführt werden und andere bewusst unterlassen werden.
Damit wird das übergeordnete didaktische Prinzip umgesetzt: präklinische Prioritäten konsequent anwenden – Erkennen, Absichern, Stabilisieren, Transport und Voranmeldung.
Die thyreotoxische Krise ist bei Kleintieren selten, besitzt jedoch hohe didaktische Bedeutung, weil sie die zentralen Prinzipien eines endokrinologischen Notfalls verdeutlicht. Pathophysiologisch handelt es sich um eine extreme Übersteigerung des Stoffwechsels durch eine übermäßige Wirkung von Schilddrüsenhormonen. Die Folge ist eine ausgeprägte metabolische Aktivierung mit Hyperthermie, Tachykardie, möglicher Arrhythmieneigung, neurologischer Erregung und zunehmender Dehydratation. Obwohl eine echte thyreotoxische Krise bei Hunden selten ist, kann sie iatrogen durch eine Überdosierung von Schilddrüsenhormonen oder durch toxische Aufnahme entsprechender Substanzen entstehen. Bei Katzen ist die Situation klinisch relevanter, da eine schwere Hyperthyreose unter Stressbedingungen – etwa bei Infektion, Operation, Transport oder falscher Medikation – eskalieren kann.
Das präklinische Management konzentriert sich daher nicht auf die hormonelle Ursache selbst, sondern auf die Stabilisierung der vital bedrohten Funktionen. Temperaturkontrolle, Stressreduktion, Beobachtung des Kreislaufs und ein rascher Transport in eine geeignete Klinik stehen im Vordergrund. Der Kurs vermittelt dabei ein wichtiges physiologisches Prinzip: Hyperthermie ist nicht nur ein Symptom, sondern ein aktiver Verstärker der Krise. Sie erhöht den Sauerstoffverbrauch des Gewebes, steigert die Herzbelastung und kann im Extremfall zu Gerinnungsstörungen oder Multiorganstress führen.
Die Kühlung erfolgt deshalb moderat und kontrolliert. Aggressive Kühlmaßnahmen können zu Vasokonstriktion, Stressreaktionen oder Kreislaufinstabilität führen und sind daher kontraindiziert. Stattdessen werden einfache Maßnahmen genutzt, etwa eine ruhige Umgebung, moderate Luftkühlung oder leicht angefeuchtete Tücher, sofern das Tier diese toleriert. Parallel wird darauf geachtet, unnötige körperliche Belastung zu vermeiden, da der hypermetabole Zustand bereits eine extreme Herzbelastung erzeugt.
Ein weiterer Schwerpunkt ist das kardiale Risiko. Tachykardien und tachyarrhythmische Episoden können auftreten, weshalb der Puls und der Herzfrequenztrend eng beobachtet werden. Auch ohne EKG liefert die Kombination aus Pulsqualität, Herzfrequenzverlauf und Bewusstseinsstatus wichtige Hinweise auf eine mögliche Verschlechterung. Jede plötzliche Veränderung wird als potenziell arrhythmogen betrachtet.
In der Anamnese werden gezielt Medikamente abgefragt, insbesondere Levothyroxin oder Thyreostatika. Auch Futteraufnahme, Gewichtsverlust, Hyperaktivität, bekannte Schilddrüsenerkrankungen und kardiale Vorerkrankungen sind wichtige Hinweise. Bei Katzen kann eine Vorgeschichte mit gesteigertem Appetit, Gewichtsverlust trotz Futteraufnahme, Hyperaktivität oder vermehrtem Hecheln auf eine bestehende Hyperthyreose hinweisen.
Klinisch präsentieren sich Tiere häufig mit Unruhe, starkem Hecheln, erhöhter Körpertemperatur, Tachykardie und einem allgemein „übererregten“ Eindruck. Auch gastrointestinale Symptome wie Durchfall oder Erbrechen können auftreten. Diese Kombination aus metabolischer Aktivierung und Dehydratation kann rasch zu einer Kreislaufinstabilität führen.
Für die Übergabe an die Klinik ist es entscheidend, den Temperaturtrend und die Herzfrequenzentwicklung klar zu kommunizieren. Eine strukturierte Voranmeldung ermöglicht es der Klinik, Monitoring, Sedationsstrategien und ein angepasstes Kühlprotokoll vorzubereiten. Auch Informationen über mögliche Medikamentenüberdosierungen oder bekannte Schilddrüsenerkrankungen sind für die weitere Therapieplanung relevant.
Didaktisch folgt die Ausbildung einem klaren Grundprinzip: präklinische Prioritäten konsequent anwenden. Das bedeutet, zunächst den Notfall zu erkennen, lebenswichtige Funktionen abzusichern, den Patienten stabil zu halten und eine strukturierte Voranmeldung sowie den schnellen Transport zu organisieren.
Endokrinologische Notfälle sind besonders tückisch, weil sie sich initial oft nur durch unspezifische Symptome wie Schwäche, Unruhe oder Apathie äußern. Innerhalb kurzer Zeit können sie jedoch zu schweren Arrhythmien, neurologischen Entgleisungen, Temperaturstörungen oder einem Kreislaufschock führen. Daher werden im Training fünf Schlüsselparameter besonders betont: Glukose, Elektrolyte, Hydratation, Temperatur und Bewusstsein.
Die Ausbildung legt großen Wert auf Trendbeobachtung. Einzelmessungen können irreführend sein, weshalb Re-Evaluationen typischerweise alle fünf bis zehn Minuten durchgeführt werden. Veränderungen werden stets im Kontext von Perfusion und Atmung bewertet.
Parallel wird eine systematische Differenzialdiagnostik trainiert. Hypoglykämie, diabetische Ketoazidose, Addison-Krise und thyreotoxische Krise können in frühen Stadien ähnliche Symptome zeigen, etwa Apathie, Tachykardie oder Erbrechen. Die Unterscheidung erfolgt über typische Muster aus Anamnese, klinischem Bild und wenigen Schlüsselparametern.
Für die Übergabe wird ein standardisiertes Schema verwendet: mögliche Auslöser oder Medikamente, Veränderungen von Fressen, Trinken und Urinabsatz, gastrointestinale Symptome, Atemmuster, Kreislaufzeichen, Temperatur, vorhandene Blutzuckerwerte sowie bereits durchgeführte Maßnahmen und deren Wirkung. Diese Struktur reduziert Informationsverlust und erleichtert der Klinik eine schnelle Einschätzung.
Ein weiterer Lernschwerpunkt sind typische Denkfehler im Umgang mit endokrinologischen Krisen. Dazu gehört etwa die falsche Priorisierung von Maßnahmen oder das Übersehen kardialer Risiken durch Elektrolytverschiebungen. Der Kurs nutzt deshalb kontrastierende Szenarien und sogenannte Stop-Rules, um riskante Entscheidungen zu vermeiden.
Präklinische Maßnahmen sollen grundsätzlich ruhig, strukturiert und minimalinvasiv erfolgen. Häufig sind stabile Lagerung, kontrollierte Kühlung, Stressreduktion und schneller Transport effektiver als hektische Interventionen. Temperaturmanagement und Wärmeschutz werden gezielt eingesetzt, da auch andere endokrinologische Krisen – etwa Addison-Krisen oder diabetische Ketoazidosen – paradoxe Temperaturveränderungen zeigen können.
Die Kommunikation mit Tierhaltern ist ebenfalls ein therapeutischer Bestandteil. Eine präzise Anamnese zu Medikamenten, Fütterung, Aktivität, Vorerkrankungen und kürzlichen Stressoren liefert wichtige Informationen für die Klinik und kann entscheidende Zeit sparen.
Die Ausbildung kombiniert daher theoretisches Wissen mit praxisnahen Fallbeispielen und Selbsttests. Ziel ist es, aus reinem Faktenwissen eine sichere klinische Entscheidungsfähigkeit zu entwickeln, sodass der Rettungssanitäter begründen kann, warum bestimmte Maßnahmen durchgeführt werden und andere bewusst unterlassen werden.

Endokrinologische Notfälle werden in der Ausbildung mit einem klar strukturierten, praxisorientierten Algorithmus zusammengeführt. Ziel ist es, auch unter Stressbedingungen ein sicheres und reproduzierbares Vorgehen zu ermöglichen. Der Algorithmus folgt vier zentralen Schritten: (1) Lebensgefahr erkennen, (2) einfache Messungen nutzen, (3) iatrogene Schäden vermeiden und (4) Transport sowie strukturierte Voranmeldung organisieren. Der erste Schritt konzentriert sich auf die unmittelbare Einschätzung der Vitalfunktionen. Dabei werden Bewusstsein, Atemarbeit, Kreislaufstabilität und Körpertemperatur beurteilt. Diese Parameter liefern bereits wichtige Hinweise auf die mögliche Ursache der Symptomatik. Ein Patient mit neurologischen Ausfällen und vermindertem Bewusstsein kann beispielsweise auf eine schwere Hypoglykämie hinweisen, während ein Patient mit ausgeprägter Dehydratation, Erbrechen und tiefer Atmung eher an eine diabetische Ketoazidose denken lässt.
Der zweite Schritt umfasst einfache diagnostische Maßnahmen, die im präklinischen Setting verfügbar sein können. Dazu gehört insbesondere die Blutzuckermessung, sofern ein geeignetes Messgerät vorhanden ist. Diese Messung kann eine Hypoglykämie rasch bestätigen oder zumindest den Verdacht auf eine Hyperglykämie stützen. Dennoch wird im Kurs betont, dass Einzelwerte niemals isoliert interpretiert werden dürfen. Ein normaler oder leicht erhöhter Glukosewert schließt eine endokrinologische Entgleisung nicht aus. Entscheidend ist immer die Kombination aus klinischem Bild, Anamnese und Verlauf.
Der dritte Schritt des Algorithmus konzentriert sich auf die Vermeidung iatrogener Schäden. Gerade bei endokrinologischen Notfällen besteht die Gefahr, dass gut gemeinte Maßnahmen den Zustand verschlechtern. Beispiele sind die forcierte orale Gabe von Flüssigkeit oder Zucker bei bewusstseinsgestörten Tieren, aggressive Kühlmaßnahmen bei Hyperthermie oder hektische Manipulationen, die zusätzlichen Stress erzeugen. Der Kurs vermittelt daher klare Stop-Rules. Dazu gehört beispielsweise, dass einem Tier mit reduziertem Bewusstsein niemals Flüssigkeit oder Nahrung oral verabreicht werden darf, da Aspirationsgefahr besteht. Ebenso wird betont, dass eine aggressive Insulintherapie im Feld nicht durchgeführt werden darf, da sie schwere Hypoglykämien auslösen kann.
Der vierte Schritt umfasst die Organisation eines sicheren Transports und eine strukturierte Voranmeldung der Klinik. Endokrinologische Notfälle benötigen in der Regel eine intensivmedizinische Behandlung mit Infusionstherapie, Elektrolytkorrektur und kontinuierlichem Monitoring. Eine frühzeitige Information der Klinik ermöglicht es dem Team vor Ort, notwendige Ressourcen vorzubereiten und wertvolle Zeit zu sparen. Besonders bei DKA, Addison-Krise oder schweren Hypoglykämien kann diese Vorbereitung entscheidend sein.
Ein wichtiger Bestandteil der Ausbildung ist das Verständnis typischer Verwechslungen. Endokrinologische Krisen präsentieren sich häufig mit unspezifischen Symptomen, die zunächst in eine andere diagnostische Richtung weisen. Hypoglykämie kann beispielsweise wie ein epileptischer Anfall wirken. Das Tier zeigt Zittern, Krampfanfälle oder Desorientierung. Ohne Messung oder gezielte Anamnese könnte dies fälschlicherweise als primäre neurologische Erkrankung interpretiert werden. Ebenso kann eine diabetische Ketoazidose initial wie ein einfacher Magen-Darm-Infekt erscheinen, da Erbrechen, Schwäche und Dehydratation im Vordergrund stehen.
Die Addison-Krise wiederum kann leicht mit einem kardialen Problem verwechselt werden. Ein typischer Befund ist ein schwacher Puls bei gleichzeitig relativ niedriger Herzfrequenz. Dieser scheinbare Widerspruch entsteht durch die Hyperkaliämie, die das Herz beeinflusst. Für ungeübte Beobachter kann dies wie eine primäre Herzrhythmusstörung wirken. Auch eine thyreotoxische Krise kann fehldiagnostiziert werden, da sie mit Hyperthermie und Unruhe Symptome zeigt, die stark an einen Hitzschlag erinnern.
Der Kurs trainiert deshalb gezielt das Bilden von Hypothesen aus wenigen, aber aussagekräftigen Informationen. Anamnese, klinische Beobachtung und einfache Messwerte werden miteinander kombiniert, um eine plausible Verdachtsdiagnose zu formulieren. Diese Verdachtsdiagnose muss anschließend klar kommuniziert werden, sowohl im Team als auch gegenüber der Klinik.
Ein weiteres zentrales Element ist die kontinuierliche Wiederbeurteilung des Patienten. Endokrinologische Notfälle sind dynamische Prozesse. Der Zustand eines Tieres kann sich innerhalb weniger Minuten erheblich verändern. Ein Patient mit Hypoglykämie kann nach der Gabe von Glukose kurzfristig stabil erscheinen, dennoch besteht weiterhin die Gefahr eines erneuten Abfalls des Blutzuckerspiegels. Ebenso kann ein Patient mit diabetischer Ketoazidose während des Transports kollabieren, wenn Dehydratation, Elektrolytverschiebungen oder Arrhythmien fortschreiten.
Aus diesem Grund werden im Kurs feste Monitoring-Punkte vermittelt. Dazu gehören Bewusstseinszustand, Atemarbeit, Schleimhautfarbe, Kapillarfüllungszeit, Pulsqualität und Körpertemperatur. Diese Parameter werden in regelmäßigen Abständen überprüft und dokumentiert. Veränderungen liefern wichtige Hinweise auf eine Verschlechterung oder Stabilisierung des Patienten.
Ein weiterer Schwerpunkt der Ausbildung ist die Kommunikation mit Tierhaltern. Viele endokrinologische Notfälle betreffen Tiere mit bekannten chronischen Erkrankungen, etwa Diabetes mellitus oder Hyperthyreose. Halter verfügen häufig über wertvolle Informationen zu Medikamenten, Fütterungszeiten oder Messwerten. Eine gezielte Anamnese kann daher entscheidende Hinweise liefern.
Für diabetische Tiere werden klare Do-and-Don’t-Listen vermittelt. Halter sollen Blutzuckerwerte regelmäßig dokumentieren und Veränderungen des Verhaltens ernst nehmen. Insulin darf niemals nachgegeben werden, wenn das Tier nicht frisst. Bei Verdacht auf Hypoglykämie sollen nur kleine Mengen Glukosegel bei wachem Tier verabreicht werden. Wenn Erbrechen, Schwäche oder neurologische Symptome auftreten, muss immer eine tierärztliche Abklärung erfolgen.
Auch bei Addison-Patienten wird eine strukturierte Anamnese gelehrt. Wichtige Fragen betreffen kürzliche Stressereignisse, Medikamentenabsetzen oder länger anhaltende Durchfälle. Diese Faktoren können eine Addison-Krise auslösen. Eine gute Anamnese spart der Klinik wertvolle Minuten, da sie bereits Hinweise auf mögliche Ursachen liefert.
Ein zusätzlicher Aspekt der Ausbildung ist die rechtliche Bedeutung der Dokumentation. Jede Beobachtung, Messung und Maßnahme sollte nachvollziehbar festgehalten werden. Diese Dokumentation dient nicht nur der medizinischen Qualitätssicherung, sondern auch als rechtliches Sicherheitsnetz. Sie ermöglicht es, Entscheidungen im Nachhinein transparent zu erklären.
Darüber hinaus wird Teamarbeit intensiv trainiert. Endokrinologische Notfälle erfordern häufig koordinierte Abläufe. Während eine Person die Vitalfunktionen überwacht, kann eine andere die Anamnese erheben oder den Transport vorbereiten. Rollenverteilung, Materialmanagement und klare Kommunikation sind daher zentrale Bestandteile des Trainings.
Zum Materialmanagement gehören beispielsweise Glukosegel für Hypoglykämien, Wärmedecken oder Wärmematten zur Temperaturkontrolle sowie geeignete Transporthilfen. Auch einfache Maßnahmen wie Windschutz oder eine ruhige Umgebung können erheblich zur Stabilisierung beitragen.
Didaktisch verfolgt die Ausbildung konsequent das Prinzip der präklinischen Prioritäten. Der Lernende soll zunächst den Notfall erkennen, anschließend lebenswichtige Funktionen sichern, den Patienten stabilisieren und einen sicheren Transport organisieren. Definitive therapeutische Maßnahmen erfolgen in der Klinik.
Endokrinologische Notfälle gelten als besonders tückisch, weil sie sich häufig zunächst nur als unspezifische Schwäche oder Verhaltensänderung äußern. Innerhalb kurzer Zeit können jedoch schwere Arrhythmien, neurologische Komplikationen oder ein Kreislaufschock entstehen. Daher wird ein zentraler Merksatz immer wieder betont: „Glukose, Elektrolyte, Hydratation, Temperatur und Bewusstsein“ sind im präklinischen Umfeld die wichtigsten Parameter zur Einschätzung des Patienten.
Die Ausbildung legt großen Wert auf Trendbeobachtung. Ein einzelner Messwert liefert nur eine Momentaufnahme. Erst die Entwicklung über mehrere Minuten zeigt, ob sich der Zustand stabilisiert oder verschlechtert. Deshalb wird eine Re-Evaluation alle fünf bis zehn Minuten empfohlen.
Die Plattform arbeitet mit systematischer Differenzialdiagnostik. Hypoglykämie, diabetische Ketoazidose, Addison-Krise und thyreotoxische Krise können in frühen Phasen ähnliche Symptome aufweisen. Die Unterscheidung erfolgt über typische Muster aus Anamnese, klinischem Bild und wenigen Schlüsselparametern. Diese Muster werden durch Merksätze, Checklisten und Fallkarten eingeprägt.
Für die Übergabe an die Klinik wird ein standardisiertes Schema trainiert. Dazu gehören Informationen über mögliche Auslöser oder Medikamente, Veränderungen von Fressen und Trinken, Urinabsatz, gastrointestinale Symptome, Atemmuster, Kreislaufzeichen, Temperatur, gemessene Glukosewerte sowie bereits durchgeführte Maßnahmen und deren Wirkung. Diese strukturierte Übergabe erleichtert der Klinik eine schnelle Einschätzung der Situation.
Typische Fehler werden gezielt analysiert. Dazu gehört etwa die falsche Priorisierung von Maßnahmen. Bei schwerer Hypoglykämie wird manchmal zuerst transportiert, ohne eine rasche Glukosegabe zu erwägen. Bei diabetischer Ketoazidose wird gelegentlich versucht, den Blutzucker zu schnell zu senken. Bei Addison-Krisen kann eine niedrige Herzfrequenz fälschlicherweise als Entwarnung interpretiert werden.
Der Kurs korrigiert diese Denkfehler durch kontrastierende Fallbeispiele und klare Entscheidungsregeln. Ziel ist es, Handlungssicherheit zu entwickeln und riskante Fehlentscheidungen zu vermeiden.
Single-Choice: pro Frage eine richtige Antwort. Bestehensgrenze: 70%. (Fragen & Antworten werden gemischt.)
Ziel: Hypoglykämie erkennen → Aspirationsrisiko vermeiden → sichere Glukosegabe + Transport/Monitoring.
Ausbildungsplattform (Tier-Notruf)
Der Bulbusprolaps stellt eine augenärztliche Hochdringlichkeit dar. Dabei ist der Augapfel aus der Augenhöhle nach vorne verlagert, sodass die Lidspalte den Bulbus nicht mehr vollständig bedecken kann. Dadurch verliert das Auge seinen natürlichen Schutz durch die Lider, was innerhalb kurzer Zeit zu Austrocknung, mechanischer Schädigung und Infektion führen kann. Besonders gefährdet sind brachycephale Hunderassen wie Mops, Französische Bulldogge oder Pekinese. Bei diesen Tieren sind die Augenhöhlen anatomisch flacher, und die Haltestrukturen der Lider sind vergleichsweise locker. Bereits relativ geringe Kräfte können daher eine Vorverlagerung des Augapfels auslösen.
Die häufigsten Ursachen eines Bulbusprolapses sind traumatische Ereignisse. Dazu gehören Hundekämpfe, Stürze, Verkehrsunfälle oder starke mechanische Einwirkungen auf Kopf und Gesicht. In manchen Fällen kann auch unsachgemäße Manipulation am Kopf oder am Halsbereich eines Tieres eine Rolle spielen. Präklinisch ist entscheidend zu verstehen, dass der Bulbusprolaps selten ein isoliertes Problem darstellt. Häufig liegen gleichzeitig weitere Verletzungen vor, etwa Schädeltraumata, Weichteilverletzungen oder Kreislaufprobleme. Deshalb muss die Versorgung immer im Rahmen eines strukturierten ABCDE-Schemas erfolgen.
Das primäre Ziel der präklinischen Versorgung besteht darin, das Auge vor weiteren Schäden zu schützen und die Zeit bis zur chirurgischen Behandlung möglichst kurz zu halten. Ein besonders häufiger Fehler ist das Reiben oder Drücken am Auge. Jeder mechanische Druck kann die empfindlichen Strukturen des Sehnervs oder der Augenmuskulatur zusätzlich schädigen. Außerdem besteht die Gefahr von Rupturen oder irreversiblen Durchblutungsstörungen. Daher gilt im Umgang mit einem Bulbusprolaps eine klare Grundregel: Das Auge wird nicht manipuliert und keinesfalls aktiv zurückgedrückt.
Die präklinische Maßnahme beginnt mit der Beruhigung und Sicherung des Patienten. Schmerzen und Stress führen häufig dazu, dass das Tier versucht, am Auge zu reiben oder sich zu kratzen. Dadurch können weitere Verletzungen entstehen. Wenn notwendig und sicher möglich, kann ein Maulkorb angelegt werden. Dabei ist jedoch darauf zu achten, dass das Tier nicht zusätzlich gestresst oder in seiner Atmung beeinträchtigt wird.
Ein entscheidender Schritt ist das kontinuierliche Feuchthalten des exponierten Auges. Die Hornhaut trocknet innerhalb kurzer Zeit aus, wenn sie nicht mehr durch die Lider geschützt wird. Deshalb werden sterile Kompressen, physiologische Kochsalzlösung oder sterile Augengleitmittel verwendet, um die Oberfläche feucht zu halten. Wichtig ist, dass dies nicht nur einmalig geschieht. Die Feuchtigkeit muss während der gesamten präklinischen Phase aufrechterhalten werden.
Zusätzlich wird ein mechanischer Schutz angelegt. In der Praxis erfolgt dies häufig durch eine lockere, sterile Augenabdeckung. Diese darf keinen Druck auf den Bulbus ausüben. Ziel ist lediglich, das Auge vor äußeren Einwirkungen zu schützen und das Tier daran zu hindern, selbst daran zu reiben. Ein Schutzkragen kann zusätzlich helfen, mechanische Selbstverletzungen zu verhindern.
Parallel zur lokalen Versorgung wird der allgemeine Zustand des Patienten überprüft. Da ein Bulbusprolaps häufig im Zusammenhang mit Traumata auftritt, müssen Vitalfunktionen beurteilt werden. Dazu gehören Atmung, Kreislaufstatus, Bewusstsein und mögliche Blutungen. Wenn lebensbedrohliche Begleitverletzungen vorliegen, haben diese Priorität vor der lokalen Augenversorgung.
Für die klinische Übergabe werden mehrere Beobachtungen dokumentiert. Dazu zählen die Pupillenreaktion, soweit sie beurteilt werden kann, sichtbare Verletzungen der Hornhaut, mögliche Blutungen im Augenbereich sowie das Vorhandensein von Fremdkörpern. Ebenso wichtig ist die Zeit seit dem Ereignis. Je länger das Auge ungeschützt exponiert ist, desto größer ist das Risiko für irreversible Schäden. Eine schnelle klinische Versorgung verbessert daher die Prognose erheblich.
Die Kommunikation mit der aufnehmenden Tierklinik erfolgt möglichst frühzeitig. Eine präzise Voranmeldung kann beispielsweise lauten: „Bulbusprolaps nach Trauma, Auge feucht gehalten, Schutzverband angelegt, Transport in etwa zehn Minuten.“ Durch diese Information kann sich das Klinikteam auf eine mögliche chirurgische Reposition oder weiterführende Diagnostik vorbereiten.
Augen- und HNO-Notfälle gelten generell als besonders zeitkritisch. Das Gewebe in diesen Bereichen reagiert sehr empfindlich auf Sauerstoffmangel, mechanische Belastung oder Infektion. Schon wenige Minuten können über den Erhalt des Sehvermögens oder die Funktion wichtiger Strukturen entscheiden. Deshalb steht in der präklinischen Ausbildung das Prinzip der Schadensbegrenzung im Vordergrund. Ziel ist nicht die definitive Behandlung, sondern die Stabilisierung und der sichere Transport zur fachärztlichen Versorgung.
Ein weiteres wichtiges Prinzip ist das konsequente Vermeiden iatrogener Schäden. Unsterile Manipulationen, unnötige Spülungen oder mechanischer Druck können die Situation verschlechtern. Deshalb werden einfache und sichere Maßnahmen bevorzugt. Dazu gehören Schutz des verletzten Bereichs, ausreichende Befeuchtung, Stressreduktion sowie eine ruhige und kontrollierte Fixation des Tieres.
Die klinische Einschätzung orientiert sich an wenigen, aber robusten Parametern. Dazu zählen Schmerzreaktionen wie Blepharospasmus oder Abwehrbewegungen, funktionelle Hinweise wie Orientierungsvermögen oder Sehverhalten, sowie das Ausmaß von Blutungen. Ebenso wichtig ist der zeitliche Verlauf. Eine rasche Verschlechterung innerhalb weniger Minuten kann auf schwerere strukturelle Schäden hinweisen.
Die strukturierte Übergabe an die Tierklinik folgt einem festen Schema. Neben dem Zeitpunkt des Ereignisses werden der vermutete Auslöser, mögliche vorherige Manipulationen durch den Halter sowie die aktuellen klinischen Befunde dokumentiert. Auch bereits durchgeführte Maßnahmen wie Feuchthalten des Auges, Schutzverband oder Kühlung werden übermittelt. Diese Informationen ermöglichen eine schnelle Einschätzung der Situation durch das Klinikteam.
Ein weiterer Bestandteil der präklinischen Versorgung ist die Kommunikation mit den Tierhaltern. Viele Besitzer reagieren aus Sorge und versuchen spontan zu helfen, etwa durch Reiben am Auge oder das Entfernen vermeintlicher Fremdkörper. Der Rettungssanitäter erklärt ruhig und verständlich, warum solche Handlungen gefährlich sein können. Stattdessen werden einfache und klare Anweisungen gegeben, die auch in stressreichen Situationen umgesetzt werden können.
Stressreduktion spielt eine wichtige therapeutische Rolle. Schmerzen und Angst aktivieren das sympathische Nervensystem, was zu stärkerer Blutung, erhöhter Atemarbeit und geringerer Kooperation führen kann. Eine ruhige Umgebung, möglichst wenige beteiligte Personen und eine sichere Fixation des Tieres helfen, diese Risiken zu minimieren.
Besondere Aufmerksamkeit gilt auch möglichen Atemwegsproblemen. Wenn gleichzeitig inspiratorische Dyspnoe, Stridor oder Zyanose auftreten, hat die Sicherung der Atemwege Priorität vor der lokalen Augenverletzung. Auch ein dramatisch aussehender Bulbusprolaps darf nicht dazu führen, dass lebenswichtige Funktionen übersehen werden.
Hygiene spielt bei Augen- und Schleimhautverletzungen ebenfalls eine wichtige Rolle. Sterile Kompressen und saubere physiologische Kochsalzlösung werden bevorzugt. Leitungswasser oder nicht sterile Flüssigkeiten sollten möglichst nicht direkt auf offene Gewebe aufgebracht werden. Ziel ist eine möglichst geringe Kontamination unter den Bedingungen des präklinischen Einsatzes.
Im Training werden verschiedene Szenarien simuliert, um die Entscheidungsfähigkeit der Einsatzkräfte zu stärken. Dazu gehören Bulbusprolaps nach Hundekämpfen, Hornhautverletzungen durch Katzenkrallen, Nasenbluten nach Trauma, Fremdkörper im Ohr oder akute Atemwegsobstruktionen. In jedem dieser Szenarien wird geübt, Prioritäten zu setzen und eine strukturierte Übergabe vorzubereiten.
Auch die Differenzialdiagnostik wird angesprochen. Nasenbluten kann beispielsweise durch Trauma, Fremdkörper, Gerinnungsstörungen oder Tumorerkrankungen verursacht werden. Akute Atemnot kann auf eine mechanische Obstruktion, eine Larynxparalyse, eine allergische Reaktion oder ein Lungenödem zurückzuführen sein. Im präklinischen Kontext steht jedoch nicht die endgültige Diagnose im Vordergrund, sondern das sichere Erkennen von Warnzeichen und die schnelle Einleitung geeigneter Maßnahmen.

Hornhautverletzungen gehören zu den häufigsten augenmedizinischen Notfällen bei Tieren. Die Hornhaut liegt exponiert an der Oberfläche des Auges und ist daher besonders anfällig für mechanische Einwirkungen. Schon kleine Fremdkörper wie Sand, Staubpartikel oder Grasgrannen können schmerzhafte Läsionen verursachen. Auch Krallenverletzungen bei Katzenkämpfen oder Bissverletzungen bei Hundekonflikten führen häufig zu Schäden an der Hornhaut. Das Spektrum reicht dabei von oberflächlichen Erosionen über tiefe Ulzera bis hin zu perforierenden Verletzungen.
Ein zentraler Schwerpunkt der präklinischen Einschätzung ist die Erkennung von Schmerzsymptomen. Tiere mit Hornhautverletzungen zeigen häufig ein sehr typisches Verhalten. Dazu gehören starkes Blinzeln oder krampfhaftes Zusammenkneifen der Lider (Blepharospasmus), ausgeprägte Lichtempfindlichkeit (Photophobie), vermehrter Tränenfluss sowie wiederholtes Reiben des Auges mit Pfote oder Kopf. Manche Tiere halten den Kopf schief oder ziehen sich in dunkle Bereiche zurück. Wichtig ist dabei die Erkenntnis, dass starke Schmerzen nicht automatisch eine oberflächliche Verletzung bedeuten. Im Gegenteil: Gerade tiefere Hornhautulzera können extrem schmerzhaft sein und ein hohes Risiko für eine schnelle Verschlechterung tragen.
Die präklinische Aufgabe besteht deshalb nicht in einer detaillierten Diagnostik, sondern in der Vermeidung zusätzlicher Schädigung. Ein besonders wichtiger Schritt ist das Verhindern von Reiben oder Kratzen am Auge. Hierfür wird in der Regel ein Schutzkragen verwendet. Dieser verhindert, dass das Tier mit der Pfote am Auge reibt und dadurch die Verletzung vertieft.
Ebenso wichtig ist es, mechanischen Druck auf das Auge zu vermeiden. Das Auge darf nicht gedrückt oder massiert werden, da dies zu weiteren Schäden an der Hornhaut oder an tieferen Strukturen führen kann. Auch sogenannte Hausmittel sind strikt zu vermeiden. Flüssigkeiten wie Kamillentee, Leitungswasser oder andere nicht sterile Substanzen können Reizungen verursachen oder Keime in die Wunde einbringen.
Wenn eine Spülung erforderlich erscheint, sollte diese ausschließlich mit steriler physiologischer Kochsalzlösung erfolgen. Ziel ist lediglich das Entfernen lose aufliegender Partikel. Die Spülung erfolgt vorsichtig und ohne Druck, um die empfindliche Hornhaut nicht zusätzlich zu traumatisieren.
Ein wichtiger Bestandteil der Ausbildung ist das Bewusstsein für die diagnostischen Grenzen im präklinischen Bereich. Untersuchungen wie die Fluoreszein-Färbung zur Darstellung von Hornhautdefekten oder eine Spaltlampenuntersuchung gehören in die tierärztliche Klinik. Präklinisch wird daher nicht versucht, eine genaue Diagnose zu stellen. Stattdessen konzentriert sich das Vorgehen auf Schutzmaßnahmen und einen schnellen Transport zur fachärztlichen Untersuchung.
Bestimmte Befunde gelten als besonders alarmierend. Dazu gehören eine deutlich sichtbare Hornhauttrübung, ein bläulich wirkendes Hornhautödem, eitriger Augenausfluss oder Blut im vorderen Augenabschnitt. Auch eine unregelmäßige oder asymmetrische Pupille kann auf eine schwerere Verletzung hinweisen. Bei Verdacht auf eine Hornhautperforation gilt eine besonders zurückhaltende Vorgehensweise. Das Auge wird nur geschützt und feucht gehalten; Spülungen oder Druckverbände werden vermieden. Anschließend erfolgt ein möglichst schneller Transport in eine tierärztliche Klinik.
Ein wesentlicher Teil der Versorgung ist die Kommunikation mit den Tierhaltern. Viele Besitzer versuchen aus Sorge spontan zu helfen und greifen zu Tropfen aus der Hausapotheke oder anderen improvisierten Maßnahmen. Der Rettungssanitäter erklärt ruhig, dass solche Behandlungen die Situation verschlechtern können. Stattdessen wird empfohlen, das Tier ruhig zu halten, Manipulationen am Auge zu vermeiden und den Schutzkragen zu akzeptieren.
Typische Fallübungen in der Ausbildung spiegeln realistische Situationen wider. Ein Beispiel ist eine Katze mit einer Kratzverletzung am Auge, die starke Schmerzen zeigt und sich ständig am Auge reiben möchte. Der Halter möchte Augentropfen aus der Hausapotheke anwenden. In solchen Szenarien wird trainiert, medizinische Risiken verständlich zu erklären und gleichzeitig eine schnelle klinische Behandlung zu organisieren.
Für die Übergabe an die Tierklinik werden mehrere Parameter dokumentiert. Dazu gehören der Zeitpunkt des Auftretens der Symptome, mögliche Auslöser wie Kampf oder Fremdkörperkontakt, bereits erfolgte Manipulationen durch den Halter sowie aktuelle Schmerzzeichen. Zusätzlich wird beobachtet, ob das Tier noch Orientierung zeigt oder Hinweise auf Sehvermögen bestehen. Auch bereits durchgeführte Maßnahmen wie das Anlegen eines Schutzkragens oder eine vorsichtige NaCl-Spülung werden angegeben.
Augen- und HNO-Notfälle gelten grundsätzlich als zeitkritisch, da die beteiligten Gewebe sehr empfindlich sind. Schon kurze Zeiträume können darüber entscheiden, ob das Sehvermögen erhalten bleibt. Deshalb liegt der Schwerpunkt der präklinischen Versorgung auf einfachen und sicheren Maßnahmen. Schutz des verletzten Bereichs, Feuchthalten der Oberfläche, Stressreduktion und ein schneller Transport stehen im Vordergrund.
Bei der klinischen Einschätzung werden wenige, aber zuverlässige Parameter genutzt. Dazu gehören Schmerzreaktionen, funktionelle Hinweise wie Orientierung oder Sehfähigkeit sowie das Ausmaß von Blutungen. Ebenso wichtig ist der zeitliche Verlauf. Eine rasche Verschlechterung innerhalb kurzer Zeit ist ein Warnsignal für eine schwerere Verletzung.
Auch in diesen Situationen bleibt das strukturierte ABCDE-Denken wichtig. Wenn gleichzeitig Atemprobleme wie inspiratorische Dyspnoe, Stridor oder Zyanose auftreten, hat die Sicherung der Atemwege Vorrang vor der lokalen Augenverletzung. Lebenswichtige Funktionen werden immer zuerst stabilisiert.
Hygienische Maßnahmen sind ebenfalls zu beachten. Für Augenverletzungen werden sterile Kompressen und saubere Kochsalzlösung verwendet. Leitungswasser oder andere nicht sterile Flüssigkeiten sollten möglichst nicht direkt auf offene Augenstrukturen gelangen. Ziel ist es, zusätzliche Kontamination zu vermeiden und die Voraussetzungen für eine erfolgreiche klinische Behandlung zu verbessern.

Fremdkörper in Auge, Ohr, Nase oder oberen Atemwegen gehören zu den typischen Notfallauslösern – besonders häufig sind Grasgrannen, weil sie sich leicht in Gewebe „einschrauben“ und dort rasch Entzündung, Infektion und starke Schmerzen verursachen. Präklinisch steht deshalb nicht das Entfernen um jeden Preis im Vordergrund, sondern Schadensbegrenzung und ein sicherer, zügiger Transport. Entfernt wird höchstens dann, wenn der Fremdkörper eindeutig oberflächlich, gut greifbar und ohne Penetrationsverdacht ist – und nur solange dies ohne Widerstand und ohne klinische Verschlechterung gelingt.
Auge: Bei okularen Fremdkörpern wird Manipulation vermieden, sobald das Tier ausgeprägte Schmerzzeichen zeigt oder der Fremdkörper tief sitzt. Reiben wird verhindert (Schutzkragen), die Hornhaut wird feucht gehalten (sterile NaCl-Lösung/steriles Gel), und der Patient wird in eine Klinik transportiert. „Herumprobieren“ ist präklinisch kontraindiziert, weil Druck, Reiben oder unsterile Eingriffe die Hornhaut perforieren oder infizieren können.
Ohr: Ohrfremdkörper (z. B. Grannen, Insekten) sind besonders riskant, weil unsachgemäßes „Pfriemeln“ den Gehörgang verletzt oder das Trommelfell schädigen kann. Präklinisch wird daher auf tiefes Manipulieren verzichtet: Ohr wird möglichst vor weiterem Kratzen geschützt, Tier beruhigt und stressarm transportiert. Falls verfügbar kann ein Schutzkragen helfen, Selbsttrauma zu reduzieren. Ziel ist die sichere Entfernung unter Kontrolle (Sedation/Instrumentarium) in der Klinik.
Nase/oberer Respirationstrakt: Nasenfremdkörper zeigen sich häufig durch Niesen, einseitigen Ausfluss, Pfotenreiben und ggf. Epistaxis. Präklinisch gilt: keine tiefen Instrumente, keine Hausmittel und keine forcierte Spülung. Sichtbares Material direkt am Naseneingang kann vorsichtig entfernt werden – aber nur, solange es ohne Widerstand möglich ist und die Blutung nicht zunimmt. Sobald Widerstand spürbar ist oder die Situation eskaliert (stärkere Blutung, zunehmende Unruhe), wird abgebrochen und transportiert.
Atemwegsfremdkörper/Obstruktion: Husten, Würgen, inspiratorische Not, Stridor oder Zyanose sind Red Flags für eine relevante Atemwegsbeteiligung. Hier gilt konsequent: Atemweg vor Lokalbefund. Präklinisch werden riskante Blindmanöver vermieden. Stattdessen werden Lagerung, Stressreduktion, Minimierung von Manipulationen und ein rascher Transport priorisiert. Im Training sind „Stop-Rules“ zentral: Wenn ein Versuch die Atemnot verstärkt oder der Patient panisch wird, wird sofort abgebrochen.
Für die Übergabe werden wenige, aber entscheidende Informationen strukturiert dokumentiert: vermutete Lokalisation (Auge/Ohr/Nase/Atemweg), Dauer seit Beginn, Blutung/Einseitigkeit, bereits erfolgte Manipulationen (Spülen, Ziehen, „Zupfen“) sowie aktuelle Atem- und Kreislaufzeichen. Damit kann die Klinik Sedation, Endoskopie oder chirurgische Versorgung zielgerichtet vorbereiten.

Epistaxis, also Nasenbluten, wirkt für Tierhalter häufig sehr dramatisch, ist jedoch als Symptom ausgesprochen unspezifisch. Präklinisch wird deshalb ein wichtiger Grundsatz vermittelt: Nicht die Menge des Blutes ist entscheidend, sondern der allgemeine Zustand des Patienten. Ein Tier mit nur leichter Blutung kann dennoch eine schwerwiegende Ursache haben, während ein Tier mit stärkerer Blutung stabil bleiben kann. Entscheidend ist daher immer die Beurteilung von Kreislauf, Atmung und Bewusstseinslage.
Die möglichen Ursachen einer Epistaxis sind vielfältig. Häufige Auslöser sind traumatische Ereignisse wie Stöße oder Kämpfe, Fremdkörper in den Nasenhöhlen oder entzündliche Prozesse. Darüber hinaus können Gerinnungsstörungen, beispielsweise durch Antikoagulanzienvergiftungen (Rattengift), systemische Erkrankungen, Bluthochdruck oder Tumorerkrankungen eine Rolle spielen. Präklinisch steht deshalb nicht die endgültige Diagnose im Vordergrund, sondern das Erkennen potenziell gefährlicher Situationen.
Das präklinische Vorgehen ist in der Regel konservativ. Ruhe und Stressreduktion haben oberste Priorität, da Aufregung den Blutdruck erhöhen und die Blutung verstärken kann. Der Kopf des Tieres sollte nicht nach hinten überstreckt werden. Diese Haltung kann dazu führen, dass Blut in die Atemwege gelangt und aspirierte Blutmengen Atemprobleme verursachen. Stattdessen wird eine neutrale oder leicht nach vorne gerichtete Kopfposition bevorzugt, sodass Blut aus der Nase abfließen kann.
In manchen Fällen kann eine vorsichtige Kühlung des Nasenrückens mit kalten Kompressen hilfreich sein. Durch die lokale Kälte kommt es zu einer Vasokonstriktion, wodurch sich kleine Blutungen abschwächen können. Diese Maßnahme wird jedoch nur durchgeführt, wenn das Tier sie toleriert und dadurch nicht zusätzlich gestresst wird.
Manipulationen an der Nase werden präklinisch sehr zurückhaltend bewertet. Das Einführen von Tamponaden oder das Stopfen der Nase kann zusätzliche Verletzungen verursachen und ist außerhalb klarer Protokolle nicht angezeigt. Stattdessen liegt der Schwerpunkt auf Beobachtung, Stabilisierung und einem sicheren Transport in eine Tierklinik.
Ein zentraler Bestandteil der Einschätzung ist die Kreislaufbeurteilung. Hierzu werden Schleimhautfarbe, Kapillarfüllungszeit (CRT), Pulsqualität, Atemfrequenz und Körpertemperatur überprüft. Hinweise auf Schock oder Kreislaufinstabilität – etwa blasse Schleimhäute, verlängerte CRT oder Schwäche – erfordern eine schnelle Transportentscheidung und eine entsprechende Voranmeldung in der Klinik.
Besondere Aufmerksamkeit gilt möglichen toxikologischen Ursachen. Eine Epistaxis ohne offensichtliches Trauma in Kombination mit Hämatomen, punktförmigen Blutungen oder blutigem Kot kann auf eine Antikoagulanzienvergiftung hinweisen. In solchen Fällen ist eine gezielte Anamnese wichtig, etwa die Frage nach möglichem Kontakt mit Giftködern oder Rattengift. Eine frühzeitige Behandlung in der Klinik, beispielsweise mit Vitamin-K-Therapie oder Plasmatransfusion, kann lebensrettend sein.
In der Ausbildung werden solche Szenarien anhand realistischer Fallbeispiele trainiert. Ein typisches Trainingsszenario ist ein Hund mit spontaner Epistaxis nach möglichem Giftkontakt. Der Lernende muss gezielte Fragen stellen, ohne voreilige Schlussfolgerungen zu ziehen, und gleichzeitig eine strukturierte Übergabe an die Tierklinik vorbereiten.
Grundsätzlich gilt im präklinischen Kontext die klare Trennung zwischen Schadensbegrenzung und definitiver Therapie. Maßnahmen vor Ort sollen das Tier stabilisieren und weitere Schäden verhindern, nicht jedoch eine vollständige Behandlung ersetzen. Gerade bei Augen- und HNO-Notfällen ist Zeit ein entscheidender Faktor, da empfindliche Gewebe schnell Schaden nehmen können.
Ein zentrales Prinzip ist das Vermeiden iatrogener Schäden. Unnötige Manipulationen, Druck auf empfindliche Strukturen oder unsterile Eingriffe können die Situation verschlechtern. Deshalb werden einfache und sichere Maßnahmen bevorzugt: Stressreduktion, schonende Lagerung, Schutz empfindlicher Bereiche und schneller Transport.
Die klinische Einschätzung orientiert sich an wenigen, aber zuverlässigen Parametern. Dazu zählen Schmerzreaktionen, funktionelle Hinweise wie Orientierung oder Atemmuster sowie die Menge und Frequenz der Blutung. Ebenso wichtig ist der zeitliche Verlauf: Eine rasche Verschlechterung innerhalb kurzer Zeit stellt ein Warnsignal dar.
Die Übergabe an die Tierklinik erfolgt nach einem strukturierten Schema. Wichtige Informationen sind der Zeitpunkt des Beginns, mögliche Auslöser wie Trauma oder Fremdkörperkontakt, bereits erfolgte Manipulationen durch den Halter sowie aktuelle klinische Befunde. Auch bereits ergriffene Maßnahmen wie Kühlung oder Stressreduktion werden dokumentiert.
Ein weiterer wichtiger Bestandteil der präklinischen Versorgung ist die Kommunikation mit den Tierhaltern. Viele Besitzer versuchen aus Sorge, aktiv einzugreifen. Der Rettungssanitäter erklärt daher ruhig, warum bestimmte Maßnahmen – etwa das Zurücklegen des Kopfes bei Nasenbluten – gefährlich sein können. Stattdessen werden klare, einfache Handlungsanweisungen gegeben, die auch unter Stress gut umsetzbar sind.
Auch hier gilt konsequent das ABCDE-Prinzip. Wenn gleichzeitig Atemprobleme wie inspiratorische Dyspnoe, Stridor oder Zyanose auftreten, hat die Sicherung der Atemwege Vorrang vor der lokalen Blutung. Lebenswichtige Funktionen werden immer zuerst stabilisiert.
Hygienische Maßnahmen bleiben ebenfalls wichtig. Bei Schleimhautverletzungen werden sterile Kompressen und saubere physiologische Kochsalzlösung verwendet. Leitungswasser oder nicht sterile Flüssigkeiten sollten möglichst nicht direkt auf offene Gewebe gelangen, um zusätzliche Kontamination zu vermeiden.
Die Ausbildung nutzt unterschiedliche Fallbeispiele, um Entscheidungsfähigkeit und Priorisierung zu trainieren. Dazu gehören Situationen wie Bulbusprolaps nach Hundekampf, Hornhautverletzungen durch Katzenkrallen, Epistaxis nach Trauma oder akute Atemwegsobstruktionen. In jedem dieser Szenarien wird das strukturierte Vorgehen von Stabilisierung, Risikobewertung und Übergabe geübt.

Akute Atemwegsobstruktionen im HNO-Bereich gehören zu den kritischsten Notfällen in der präklinischen Tiermedizin. Bereits wenige Minuten eingeschränkter Luftzufuhr können zu schwerer Hypoxie, Kreislaufversagen oder neurologischen Schäden führen. Zu den häufigsten Ursachen zählen Fremdkörper in den oberen Atemwegen, Kehlkopfödem, Larynxparalyse, schwere Tonsillitis, anaphylaktische Reaktionen sowie das brachycephale obstruktive Atemwegssyndrom. In der präklinischen Ausbildung gilt daher ein klares Prioritätsprinzip: Atemweg vor Auge vor Blutung.
Die frühzeitige Erkennung einer Atemwegsobstruktion erfolgt vor allem über die Beobachtung der Atemarbeit. Typische Warnzeichen sind inspiratorische Geräusche wie Stridor, eine verlängerte Einatmungsphase, deutliche Bauchpresse oder stark arbeitende Atemhilfsmuskulatur. Viele Tiere zeigen zusätzlich weit geöffnete Nasenlöcher, einen nach vorne gestreckten Hals oder eine typische „Sitzhaltung“, um die Atmung zu erleichtern. In fortgeschrittenen Situationen kann eine Zyanose auftreten, bei der Schleimhäute bläulich verfärbt sind.
Bei solchen Symptomen ist Zurückhaltung in der Manipulation entscheidend. Aufregung oder unnötige Eingriffe können die Atemwegsverengung weiter verschlimmern. Daher wird das Tier möglichst ruhig gehalten und in eine Position gebracht, in der die Atemarbeit subjektiv am geringsten erscheint. Manche Tiere bevorzugen eine sternal liegende Haltung mit gestrecktem Hals, andere eine stabile Seitenlage. Die jeweils am besten tolerierte Position wird beibehalten.
Eine ruhige Umgebung ist ein wichtiger Bestandteil der Therapie. Stress aktiviert den Sympathikus, steigert den Sauerstoffbedarf und verschlechtert die Atemsituation. Deshalb werden unnötige Geräusche, hektische Bewegungen und zusätzliche Manipulationen vermieden. Kurze Wege, eine kühle Umgebungsluft und ein schneller Transport sind die wichtigsten präklinischen Maßnahmen.
Sauerstoffgabe kann unterstützend wirken, ist jedoch nur dann sinnvoll, wenn das Tier sie toleriert. Bei stark panischen Patienten kann eine forcierte Sauerstoffapplikation die Situation verschlechtern. In solchen Fällen hat Stressreduktion Vorrang vor technischer Unterstützung.
Besondere Vorsicht gilt bei möglichen Fremdkörpern im Maul- oder Rachenraum. Eine Sichtkontrolle ist nur dann sinnvoll, wenn sie ohne Risiko durchgeführt werden kann. Blindes Greifen oder tiefe Manipulationen im Rachenraum sind gefährlich, da sie den Fremdkörper weiter nach distal verschieben oder zusätzliche Verletzungen verursachen können.
Bei akuten Erstickungsereignissen sind schnelle, aber kontrollierte Entscheidungen erforderlich. Jede Maßnahme wird daraufhin bewertet, ob sie die Atemsituation verbessert oder verschlechtert. Wenn eine Manipulation zu stärkerer Atemnot oder Panik führt, wird sie sofort beendet. Diese sogenannten „Stop-Rules“ sind ein zentraler Bestandteil der präklinischen Ausbildung.
Für die klinische Übergabe werden mehrere Schlüsselinformationen dokumentiert. Dazu gehören der Zeitpunkt des Beginns der Atemprobleme, ein möglicher Auslöser wie Fremdkörperkontakt oder Trauma, die Art der Atemgeräusche sowie das Vorliegen von Zyanose. Ebenfalls relevant ist, ob sich die Situation unter Ruhe oder Sauerstoffgabe verbessert hat und ob ein Fremdkörper sichtbar war.
Die Ausbildung arbeitet häufig mit realitätsnahen Simulationen. Ein typisches Szenario ist ein Hund, der nach dem Spielen mit einem Stöckchen plötzlich Stridor entwickelt. Der Lernende muss in dieser Situation Prioritäten setzen, riskante Manipulationen vermeiden und gleichzeitig eine strukturierte Voranmeldung in der Tierklinik durchführen.
Auch bei Atemwegsnotfällen gilt das übergeordnete Prinzip der präklinischen Tiermedizin: Schadensbegrenzung statt definitiver Therapie. Die Maßnahmen vor Ort sollen das Tier stabilisieren und weitere Verschlechterung verhindern, während die definitive Behandlung in der Klinik erfolgt.
Ein zentrales Ausbildungsziel ist außerdem das Vermeiden iatrogener Schäden. Unnötiger Druck auf empfindliche Strukturen, unsterile Eingriffe oder hektische Manipulationen können die Situation erheblich verschlechtern. Deshalb werden einfache und sichere Maßnahmen bevorzugt: Schutz empfindlicher Bereiche, Stressreduktion, geeignete Lagerung und ein schneller Transport.
Die klinische Einschätzung orientiert sich an wenigen, aber verlässlichen Parametern. Neben der Atemarbeit werden Schmerzreaktionen, Orientierung des Tieres sowie mögliche Blutungen beobachtet. Besonders wichtig ist der zeitliche Verlauf: Eine rasche Verschlechterung innerhalb kurzer Zeit deutet auf eine kritische Situation hin.
Die Übergabe an die Tierklinik erfolgt nach einem strukturierten Schema. Neben dem Beginn der Symptome werden der vermutete Auslöser, mögliche Manipulationen durch den Halter sowie aktuelle Befunde übermittelt. Dazu gehören Atemfrequenz, Atemgeräusche, Schleimhautfarbe und das Vorhandensein von Zyanose.
Auch die Kommunikation mit Tierhaltern spielt eine wichtige Rolle. Besitzer werden aktiv davon abgehalten, riskante Maßnahmen durchzuführen, etwa blind im Maul nach Fremdkörpern zu greifen oder das Tier hektisch zu manipulieren. Stattdessen erhalten sie klare und kurze Anweisungen, die auch unter Stress leicht umgesetzt werden können.
Das strukturierte ABCDE-Denken bleibt auch hier zentral. Wenn gleichzeitig andere dramatische Befunde auftreten – etwa eine Augenverletzung oder Blutung – hat die Sicherung des Atemwegs immer Vorrang. Erst wenn die Atmung stabilisiert ist, werden weitere Verletzungen beurteilt.
Hygienische Maßnahmen werden ebenfalls berücksichtigt. Bei Verletzungen von Schleimhäuten oder im Gesichtsbereich werden sterile Kompressen und saubere physiologische Kochsalzlösung verwendet. Leitungswasser oder andere nicht sterile Flüssigkeiten sollten möglichst nicht direkt auf offene Gewebe gelangen.
Die Ausbildung nutzt zahlreiche Fallbeispiele, um Entscheidungsfähigkeit und Priorisierung zu trainieren. Dazu gehören Bulbusprolaps nach Hundekämpfen, Hornhautverletzungen durch Katzenkrallen, Epistaxis nach Trauma, Fremdkörper im Ohr sowie akute Atemwegsobstruktionen nach Erstickungsversuchen. In jedem Szenario wird geübt, Warnzeichen zu erkennen und strukturiert zu handeln.
Single-Choice: pro Frage eine richtige Antwort. Bestehensgrenze: 70%. (Fragen & Antworten werden gemischt.)
Ziel: Atemwegsnotfall priorisieren → stressarm stabilisieren → strukturierte Voranmeldung/Transport.
Seite 6 von 24