SACHVERSTÄNDIGENBÜRO

Ausbildungsplattform (Tier-Notruf)

Die diabetische Ketoazidose (DKA) ist ein lebensbedrohlicher Stoffwechselnotfall bei Hund und Katze, der durch einen absoluten oder relativen Insulinmangel entsteht. Ohne ausreichend wirksames Insulin kann Glukose nicht in die Körperzellen aufgenommen werden, obwohl der Blutzuckerspiegel stark erhöht ist. Der Organismus reagiert darauf mit einer verstärkten Fettmobilisierung (Lipolyse), wodurch große Mengen Ketonkörper entstehen. Diese Ketone führen zusammen mit Dehydratation und Elektrolytverschiebungen zu einer metabolischen Azidose. Die Folge ist ein komplexes Systemversagen aus Azidose, Flüssigkeitsmangel, Elektrolytstörungen und Kreislaufinstabilität.
Ein zentraler Ausbildungsinhalt ist die Klarstellung, dass DKA nicht einfach „zu hoher Blutzucker“ ist. Vielmehr handelt es sich um eine kombinierte metabolische Entgleisung, bei der mehrere physiologische Systeme gleichzeitig versagen. Ohne rasche tierärztliche Behandlung kann sich der Zustand innerhalb kurzer Zeit zu Kreislaufversagen, schweren Herzrhythmusstörungen oder neurologischen Störungen entwickeln.
Typische Auslöser sind Infektionen, Entzündungen, Stresssituationen, ausgelassene oder unzureichende Insulingaben sowie Begleiterkrankungen wie Pankreatitis oder schwere systemische Infektionen. Häufig berichten Tierhalter von einer Vorgeschichte mit vermehrtem Trinken und Urinieren (Polyurie und Polydipsie), Gewichtsverlust trotz Appetit oder zunehmender Schwäche.
Klinisch zeigen betroffene Tiere oft Erbrechen, ausgeprägte Dehydratation, Apathie und zunehmende Schwäche. Ein klassisches Zeichen ist ein süßlich-acetongeruchartiger Atem. Dieser entsteht durch die erhöhte Konzentration von Ketonkörpern im Blut. Zusätzlich kann sich das Atemmuster verändern: Viele Tiere entwickeln eine tiefe, langsame und „seufzende“ Atmung, die sogenannte Kussmaul-Atmung. Sie stellt einen Kompensationsmechanismus des Körpers dar, um die metabolische Azidose über verstärkte CO₂-Abatmung auszugleichen.
Im präklinischen Setting steht nicht die definitive Therapie, sondern die Stabilisierung im Vordergrund. Das Vorgehen orientiert sich konsequent am ABCDE-Schema. Atemweg und Atmung werden beurteilt, Kreislaufzeichen erfasst und der neurologische Status überprüft. Gleichzeitig wird der Patient warm gehalten, möglichst stressarm gelagert und zügig für den Transport vorbereitet.
Besonders wichtig ist die klare Abgrenzung zwischen präklinischer Versorgung und klinischer Therapie. Eine aggressive Insulinkorrektur im Feld wäre gefährlich, da sie rasch zu schweren Elektrolytverschiebungen führen kann. Die definitive Behandlung – bestehend aus kontrollierter Flüssigkeitstherapie, Elektrolytkorrektur und kontinuierlicher Insulintherapie – gehört ausschließlich in eine tierärztliche Klinik mit Monitoringmöglichkeiten.
Trotzdem ist eine strukturierte Anamnese für die Klinik von großer Bedeutung. Entscheidende Informationen sind die letzte Insulingabe (Art, Dosis und Zeitpunkt), die letzte Fütterung, das Vorhandensein von Erbrechen oder Durchfall sowie Veränderungen der Trink- und Urinmenge. Auch mögliche Infektzeichen oder andere Erkrankungen werden erfragt.
Bei der klinischen Untersuchung werden mehrere grundlegende Parameter erhoben. Dazu gehören Hydratationsgrad (z. B. Hautturgor und Schleimhautfeuchtigkeit), Kreislaufparameter wie Pulsqualität und kapilläre Rückfüllzeit, Bewusstseinslage sowie die Körpertemperatur. Ein häufig unterschätztes Zeichen ist eine paradoxe Hypothermie: Schwer erkrankte DKA-Patienten können trotz schwerer Stoffwechselentgleisung ungewöhnlich niedrige Körpertemperaturen entwickeln.
Wenn verfügbar, kann eine Blutzuckermessung im Feld die Verdachtsdiagnose unterstützen. Sie ersetzt jedoch nicht die klinische Gesamtbeurteilung, da DKA durch das Zusammenspiel mehrerer pathophysiologischer Faktoren bestimmt wird.
Die Übergabe an die Tierklinik sollte ausdrücklich den Verdacht auf eine diabetische Ketoazidose enthalten. Dadurch können Laboranalysen, Infusionstherapie und kontinuierliches Monitoring frühzeitig vorbereitet werden. Eine strukturierte Voranmeldung spart wertvolle Zeit bei der Aufnahme des Patienten.
Endokrinologische Notfälle gelten als besonders tückisch, weil sie sich zunächst nur durch unspezifische Symptome wie Schwäche, Apathie oder Erbrechen äußern können. Innerhalb kurzer Zeit können sie jedoch in lebensbedrohliche Zustände wie Arrhythmien, Krampfanfälle, schwere Hypo- oder Hyperthermie oder Kreislaufschock übergehen.
Ein zentraler Lehrsatz lautet daher: „Glukose, Elektrolyte, Hydratation, Temperatur und Bewusstsein liefern im Feld die wichtigsten klinischen Hinweise.“ Die Ausbildung legt großen Wert auf Trendbeobachtung. Parameter werden regelmäßig – etwa alle fünf bis zehn Minuten – neu beurteilt, um Verschlechterungen frühzeitig zu erkennen.
Die Plattform vermittelt außerdem eine systematische Differenzialdiagnostik. Hypoglykämie, diabetische Ketoazidose, Addison-Krise oder thyreotoxische Krise können in frühen Phasen ähnliche Symptome verursachen. Der Unterschied liegt meist in charakteristischen Kombinationen aus Anamnese, klinischem Erscheinungsbild und wenigen Schlüsselparametern.
Für die strukturierte Übergabe wird ein festes Schema trainiert. Dazu gehören: mögliche Auslöser oder Medikamente (z. B. Insulin, Cortison oder Schilddrüsenmedikamente), Veränderungen von Fressen, Trinken und Urinabsatz, Erbrechen oder Durchfall, Atemmuster, Kreislaufzeichen, Körpertemperatur sowie vorhandene Blutzuckermessungen. Ergänzt wird dies durch eine Beschreibung der bereits durchgeführten Maßnahmen und deren Wirkung.
Die Ausbildung korrigiert auch typische Denkfehler. Bei schwerer Hypoglykämie wird manchmal zunächst transportiert, ohne eine rasche Glukosegabe zu erwägen. Umgekehrt kann bei DKA eine zu schnelle Blutzuckersenkung gefährlich sein. Bei Addison-Krisen wird eine vorhandene Bradykardie gelegentlich fälschlich als Entwarnung interpretiert. Solche Fehlinterpretationen werden im Training durch kontrastierende Szenarien und klare Stop-Rules korrigiert.
Ein weiterer Schwerpunkt liegt auf dem kardialen Risiko endokrinologischer Krisen. Elektrolytverschiebungen, insbesondere Veränderungen des Kaliumspiegels, sowie metabolische Azidosen können gefährliche Herzrhythmusstörungen auslösen. Deshalb werden Pulsqualität, Herzfrequenztrend und Bewusstseinslage als wichtige Warnsysteme gelehrt – auch ohne EKG-Überwachung.
Präklinische Maßnahmen sollen ruhig, strukturiert und möglichst minimalinvasiv erfolgen. Mehr Intervention bedeutet nicht automatisch bessere Versorgung. In vielen Fällen ist eine sichere Stabilisierung mit Wärmemanagement, Stressreduktion und Transport die effektivste Strategie.
Temperaturmanagement wird als therapeutischer Faktor verstanden. Hypoglykämische Tiere oder Patienten mit Addison-Krise können rasch auskühlen, während DKA-Patienten paradox hypotherm sein können. Isolation, Decken, sichere Wärmematten und Schutz vor Wind oder Nässe sind einfache Maßnahmen mit großer Wirkung.
Auch die Kommunikation mit Tierhaltern wird als Teil der Therapie betrachtet. Halter diabetischer Tiere werden gezielt nach Insulindosis, letzter Fütterung, gemessenen Blutzuckerwerten und vorhandenen Notfallsets befragt. Bei Verdacht auf Addison wird nach Stresssituationen, Medikamentenabsetzung oder gastrointestinalen Symptomen gefragt. Eine präzise Anamnese kann der Klinik wertvolle Minuten sparen.
Die Ausbildungsstruktur kombiniert Lehrtexte, realistische Fallbeispiele und Selbsttests. Ziel ist es, vom theoretischen Wissen zur praktischen Handlungssicherheit zu gelangen. Lernende sollen Entscheidungen begründen können – etwa warum eine sofortige Glukosegabe notwendig ist, warum Transport priorisiert wird oder warum bestimmte Maßnahmen im Feld bewusst unterlassen werden.
Das übergeordnete didaktische Prinzip lautet: präklinische Prioritäten erkennen und konsequent umsetzen. Dazu gehören das frühzeitige Erkennen der Notfallsituation, das Absichern des Patienten, die Stabilisierung lebenswichtiger Funktionen, eine strukturierte Voranmeldung in der Klinik und der schnelle Transport.
Hypoglykämie ist ein akuter Notfall, weil Glukose das wichtigste Substrat für das zentrale Nervensystem ist. Besonders gefährdet sind diabetische Tiere (z. B. Insulinüberdosierung, Fütterung ausgelassen, ungewohnte Aktivität), Welpen und sehr kleine Rassen (geringe Glykogenspeicher), Tiere mit Lebererkrankungen sowie Patienten mit Sepsis oder selten einem Insulinom. Das klinische Spektrum reicht von Unruhe, Heißhunger und Zittern über Ataxie und Desorientierung bis zu Krampfanfällen und Koma.
Präklinisch wird Hypoglykämie als „Behandlungsfenster-Notfall“ vermittelt: Richtiges Handeln in wenigen Minuten kann irreversible neurologische Schäden verhindern. Das Training fokussiert deshalb ein klares Entscheidungsraster: Bewusstsein einschätzen, Schluckfähigkeit prüfen und die Maßnahme strikt an der Aspirationsgefahr ausrichten.
Bei wachem, kooperativem und schluckfähigem Tier kann eine rasche, vorsichtige Glukosegabe per os erfolgen (z. B. Glukosegel oder Honig in kleiner Menge an die Maulschleimhaut). Anschließend wird dennoch transportiert und überwacht, weil die Ursache geklärt und ein erneuter Abfall verhindert werden muss. Bei reduziertem Bewusstsein gilt die Stop-Rule: nichts oral eingeben. Stattdessen werden Atemweg und Lagerung (z. B. Seitenlage), Wärmeschutz und der zügige Transport priorisiert.
In Systemen, in denen ein i.v. Zugang und Glukosegabe präklinisch zulässig sind, wird ein enges Protokoll trainiert (korrekte Verdünnung, langsame Applikation, unmittelbarer Re-Check). Ein zentraler Lehrpunkt ist die Re-Evaluation: Eine kurzfristige Besserung ist möglich, aber kein Entwarnungssignal. Rebound-Hypoglykämien treten auf, wenn die Ursache fortbesteht, insbesondere bei anhaltender Insulinwirkung. Deshalb wird der Transport nicht abgebrochen, nur weil die Symptome vorübergehend nachlassen.
Die Halterkommunikation ist bei diabetischen Patienten ein technischer Schlüsselprozess. Abgefragt werden Insulinart, Dosis und Uhrzeit der letzten Gabe, letzter Messwert, Futteraufnahme, körperliche Aktivität und vorhandenes Notfallset. Gleichzeitig werden typische Fehler aktiv verhindert: keine großen Mengen Zuckerwasser einflößen, kein Zwangsschlucken, keine „Ausgleichsinsulin“-Gabe und keine Verzögerung durch Beobachten ohne Trendkontrolle.
Falltraining und Selbsttest zielen auf Handlungssicherheit: Der Lernende erkennt Hypoglykämie an typischen Clustern (neurologische Symptome nach Insulingabe, Tremor/Ataxie, rascher Beginn), wählt die sichere Applikationsform abhängig vom Bewusstsein und kommuniziert transportorientiert. Die präklinischen Prioritäten bleiben konstant: Erkennen, Absichern, Stabilisieren, Transport und Voranmeldung.

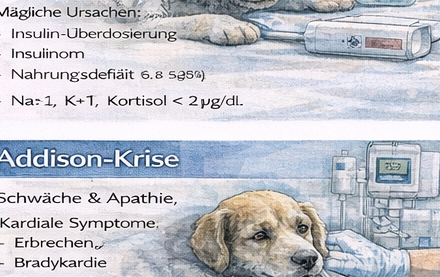
Die Addison-Krise (akute Hypoadrenokortizismus-Entgleisung) ist ein klassischer „Great Imitator“ unter den endokrinologischen Notfällen. Sie kann klinisch wie ein Magen-Darm-Infekt, eine Sepsis, ein Kreislaufschock oder sogar ein kardiales Problem erscheinen. Pathophysiologisch liegt ein Mangel an Gluko- und Mineralokortikoiden vor. Dadurch entstehen Natriumverlust, Hyperkaliämie, Hypovolämie sowie eine Tendenz zu Hypoglykämie. Das Zusammenspiel dieser Faktoren führt zu schwerer Kreislaufinstabilität und metabolischer Entgleisung.
Klinisch zeigen betroffene Tiere häufig Schwäche, Apathie, Erbrechen oder Durchfall, Hypothermie sowie Dehydratation. Auch Bauchschmerzen können auftreten. Ein besonders wichtiger Lehrpunkt ist ein scheinbarer Widerspruch: Tiere können Schockzeichen zeigen – blasse Schleimhäute, schwacher Puls, schlechte Perfusion – und gleichzeitig eine ungewöhnlich niedrige oder „normal wirkende“ Herzfrequenz haben. Dieser Befund ist ein klassischer Hinweis auf eine Hyperkaliämie und wird im Kurs als Red-Flag-Zeichen vermittelt.
Im präklinischen Setting gilt ein strukturiertes Vorgehen nach dem ABCDE-Schema. Atemweg und Atmung werden beurteilt, anschließend Kreislauf und neurologischer Status. Wärmeschutz ist eine zentrale Maßnahme, da Addison-Patienten häufig auskühlen. Gleichzeitig wird ein Schockmanagement nach Protokoll begonnen und der Patient möglichst schnell in eine geeignete Klinik transportiert.
Die definitive Therapie einer Addison-Krise erfolgt ausschließlich in der Klinik. Sie umfasst in der Regel eine intensive Flüssigkeitstherapie, die Gabe von Glukokortikoiden, Korrektur der Elektrolytverschiebungen – insbesondere der Hyperkaliämie – sowie ein kontinuierliches Monitoring. Dennoch kann der präklinische Rettungssanitäter das Outcome entscheidend beeinflussen, indem er die Erkrankung früh erkennt und korrekt voranmeldet.
Eine strukturierte Anamnese liefert wichtige Hinweise. Typisch sind wiederkehrende episodische Magen-Darm-Beschwerden, Gewichtsverlust oder verminderte Stressresistenz. Auch eine bereits bekannte Addison-Diagnose, kürzlich abgesetzte Medikamente oder neue Stressoren können Auslöser sein. Die gezielte Befragung der Halter ist daher ein wichtiger Bestandteil der Versorgung.
Bei der Untersuchung werden insbesondere Perfusion, Pulsqualität, Herzfrequenz, Temperatur und Bewusstseinslage beurteilt. Wenn verfügbar, kann eine Blutzuckermessung zusätzliche Hinweise geben, etwa bei gleichzeitiger Hypoglykämie. Sie ersetzt jedoch keine klinische Gesamteinschätzung.
Ein weiterer wichtiger Aspekt ist die Kommunikation mit den Tierhaltern. Da Addison-Krisen oft wie ein einfacher Magen-Darm-Infekt beginnen, unterschätzen viele Besitzer die Situation. Der Rettungssanitäter erklärt daher kurz und verständlich, warum scheinbar „nur Magen-Darm-Symptome“ lebensbedrohlich sein können und weshalb eine sofortige tierärztliche Behandlung notwendig ist.
Für die klinische Übergabe wird der Verdacht auf eine Addison-Krise klar formuliert. Entscheidende Informationen sind die beobachteten Schockzeichen, eine mögliche Bradykardie trotz Schwäche, Dehydratation, wiederholtes Erbrechen sowie eine eventuell vorhandene Hypothermie. Diese Angaben ermöglichen es der Klinik, Diagnostik und Therapie vorzubereiten.
Die Ausbildung legt großen Wert auf präklinische Prioritäten. Dazu gehören das frühzeitige Erkennen der Notfallsituation, das Absichern lebenswichtiger Funktionen, eine strukturierte Stabilisierung des Patienten, eine klare Voranmeldung sowie der schnelle Transport in eine geeignete Tierklinik.
Endokrinologische Notfälle gelten als besonders tückisch, weil sie sich häufig zunächst durch unspezifische Symptome wie Schwäche oder Apathie äußern. Innerhalb kurzer Zeit können sie jedoch zu Arrhythmien, Krampfanfällen, schweren Temperaturstörungen oder einem Kreislaufschock führen. Deshalb werden fünf Kernparameter besonders betont: Glukose, Elektrolyte, Hydratation, Temperatur und Bewusstsein.
Die Ausbildung fördert konsequent die Trendbeobachtung. Messwerte werden regelmäßig – meist alle fünf bis zehn Minuten – neu bewertet. Veränderungen werden immer im Kontext von Perfusion und Atmung interpretiert, da isolierte Einzelwerte leicht fehlgedeutet werden können.
Parallel dazu wird eine systematische Differenzialdiagnostik vermittelt. Hypoglykämie, diabetische Ketoazidose, Addison-Krise und thyreotoxische Krisen können in frühen Phasen sehr ähnliche Symptome zeigen. Die Unterscheidung erfolgt über typische Kombinationen aus Anamnese, klinischem Bild und wenigen Schlüsselparametern.
Für die Übergabe an die Klinik wird ein standardisiertes Schema trainiert. Dazu gehören mögliche Auslöser oder Medikamente (z. B. Insulin, Cortison oder Schilddrüsenpräparate), Veränderungen von Fressen, Trinken und Urinabsatz, Erbrechen oder Durchfall, Atemmuster, Kreislaufzeichen, Körpertemperatur sowie vorhandene Blutzuckermessungen. Ergänzt wird dies durch eine Beschreibung der bereits ergriffenen Maßnahmen und deren Wirkung.
Typische Denkfehler werden im Training bewusst korrigiert. Bei schwerer Hypoglykämie wird manchmal zunächst transportiert, ohne eine rasche Glukosegabe zu erwägen. Bei diabetischer Ketoazidose wird gelegentlich versucht, den Blutzucker zu schnell zu senken. Und bei Addison-Patienten wird eine vorhandene Bradykardie fälschlich als Entwarnung interpretiert. Solche Fehlinterpretationen werden anhand kontrastierender Fallbeispiele analysiert.
Ein weiterer Schwerpunkt ist das kardiale Risiko endokrinologischer Krisen. Elektrolytverschiebungen – insbesondere Veränderungen des Kaliumspiegels – können schwere Herzrhythmusstörungen verursachen. Deshalb werden Pulsqualität, Herzfrequenztrend und Bewusstseinslage als wichtige Warnsysteme gelehrt, auch wenn kein EKG verfügbar ist.
Präklinische Maßnahmen sollen möglichst ruhig, strukturiert und minimalinvasiv erfolgen. Mehr Intervention bedeutet nicht automatisch bessere Versorgung. Häufig sind stabile Lagerung, Wärmeschutz, Stressreduktion und schneller Transport die effektivsten Maßnahmen.
Temperaturmanagement wird gezielt eingesetzt. Addison-Patienten können rasch auskühlen, weshalb Isolation, Decken oder sichere Wärmematten sinnvoll sein können. Gleichzeitig wird darauf geachtet, keine Überhitzung zu verursachen und den Patienten regelmäßig zu re-evaluieren.
Die Ausbildung kombiniert theoretische Inhalte mit realistischen Fallbeispielen und Selbsttests. Ziel ist es, vom reinen Faktenwissen zu einer sicheren Entscheidungsfähigkeit zu gelangen. Lernende sollen begründen können, warum bestimmte Maßnahmen durchgeführt werden und andere bewusst unterlassen werden.
Damit wird das übergeordnete didaktische Prinzip umgesetzt: präklinische Prioritäten konsequent anwenden – Erkennen, Absichern, Stabilisieren, Transport und Voranmeldung.
Die thyreotoxische Krise ist bei Kleintieren selten, besitzt jedoch hohe didaktische Bedeutung, weil sie die zentralen Prinzipien eines endokrinologischen Notfalls verdeutlicht. Pathophysiologisch handelt es sich um eine extreme Übersteigerung des Stoffwechsels durch eine übermäßige Wirkung von Schilddrüsenhormonen. Die Folge ist eine ausgeprägte metabolische Aktivierung mit Hyperthermie, Tachykardie, möglicher Arrhythmieneigung, neurologischer Erregung und zunehmender Dehydratation. Obwohl eine echte thyreotoxische Krise bei Hunden selten ist, kann sie iatrogen durch eine Überdosierung von Schilddrüsenhormonen oder durch toxische Aufnahme entsprechender Substanzen entstehen. Bei Katzen ist die Situation klinisch relevanter, da eine schwere Hyperthyreose unter Stressbedingungen – etwa bei Infektion, Operation, Transport oder falscher Medikation – eskalieren kann.
Das präklinische Management konzentriert sich daher nicht auf die hormonelle Ursache selbst, sondern auf die Stabilisierung der vital bedrohten Funktionen. Temperaturkontrolle, Stressreduktion, Beobachtung des Kreislaufs und ein rascher Transport in eine geeignete Klinik stehen im Vordergrund. Der Kurs vermittelt dabei ein wichtiges physiologisches Prinzip: Hyperthermie ist nicht nur ein Symptom, sondern ein aktiver Verstärker der Krise. Sie erhöht den Sauerstoffverbrauch des Gewebes, steigert die Herzbelastung und kann im Extremfall zu Gerinnungsstörungen oder Multiorganstress führen.
Die Kühlung erfolgt deshalb moderat und kontrolliert. Aggressive Kühlmaßnahmen können zu Vasokonstriktion, Stressreaktionen oder Kreislaufinstabilität führen und sind daher kontraindiziert. Stattdessen werden einfache Maßnahmen genutzt, etwa eine ruhige Umgebung, moderate Luftkühlung oder leicht angefeuchtete Tücher, sofern das Tier diese toleriert. Parallel wird darauf geachtet, unnötige körperliche Belastung zu vermeiden, da der hypermetabole Zustand bereits eine extreme Herzbelastung erzeugt.
Ein weiterer Schwerpunkt ist das kardiale Risiko. Tachykardien und tachyarrhythmische Episoden können auftreten, weshalb der Puls und der Herzfrequenztrend eng beobachtet werden. Auch ohne EKG liefert die Kombination aus Pulsqualität, Herzfrequenzverlauf und Bewusstseinsstatus wichtige Hinweise auf eine mögliche Verschlechterung. Jede plötzliche Veränderung wird als potenziell arrhythmogen betrachtet.
In der Anamnese werden gezielt Medikamente abgefragt, insbesondere Levothyroxin oder Thyreostatika. Auch Futteraufnahme, Gewichtsverlust, Hyperaktivität, bekannte Schilddrüsenerkrankungen und kardiale Vorerkrankungen sind wichtige Hinweise. Bei Katzen kann eine Vorgeschichte mit gesteigertem Appetit, Gewichtsverlust trotz Futteraufnahme, Hyperaktivität oder vermehrtem Hecheln auf eine bestehende Hyperthyreose hinweisen.
Klinisch präsentieren sich Tiere häufig mit Unruhe, starkem Hecheln, erhöhter Körpertemperatur, Tachykardie und einem allgemein „übererregten“ Eindruck. Auch gastrointestinale Symptome wie Durchfall oder Erbrechen können auftreten. Diese Kombination aus metabolischer Aktivierung und Dehydratation kann rasch zu einer Kreislaufinstabilität führen.
Für die Übergabe an die Klinik ist es entscheidend, den Temperaturtrend und die Herzfrequenzentwicklung klar zu kommunizieren. Eine strukturierte Voranmeldung ermöglicht es der Klinik, Monitoring, Sedationsstrategien und ein angepasstes Kühlprotokoll vorzubereiten. Auch Informationen über mögliche Medikamentenüberdosierungen oder bekannte Schilddrüsenerkrankungen sind für die weitere Therapieplanung relevant.
Didaktisch folgt die Ausbildung einem klaren Grundprinzip: präklinische Prioritäten konsequent anwenden. Das bedeutet, zunächst den Notfall zu erkennen, lebenswichtige Funktionen abzusichern, den Patienten stabil zu halten und eine strukturierte Voranmeldung sowie den schnellen Transport zu organisieren.
Endokrinologische Notfälle sind besonders tückisch, weil sie sich initial oft nur durch unspezifische Symptome wie Schwäche, Unruhe oder Apathie äußern. Innerhalb kurzer Zeit können sie jedoch zu schweren Arrhythmien, neurologischen Entgleisungen, Temperaturstörungen oder einem Kreislaufschock führen. Daher werden im Training fünf Schlüsselparameter besonders betont: Glukose, Elektrolyte, Hydratation, Temperatur und Bewusstsein.
Die Ausbildung legt großen Wert auf Trendbeobachtung. Einzelmessungen können irreführend sein, weshalb Re-Evaluationen typischerweise alle fünf bis zehn Minuten durchgeführt werden. Veränderungen werden stets im Kontext von Perfusion und Atmung bewertet.
Parallel wird eine systematische Differenzialdiagnostik trainiert. Hypoglykämie, diabetische Ketoazidose, Addison-Krise und thyreotoxische Krise können in frühen Stadien ähnliche Symptome zeigen, etwa Apathie, Tachykardie oder Erbrechen. Die Unterscheidung erfolgt über typische Muster aus Anamnese, klinischem Bild und wenigen Schlüsselparametern.
Für die Übergabe wird ein standardisiertes Schema verwendet: mögliche Auslöser oder Medikamente, Veränderungen von Fressen, Trinken und Urinabsatz, gastrointestinale Symptome, Atemmuster, Kreislaufzeichen, Temperatur, vorhandene Blutzuckerwerte sowie bereits durchgeführte Maßnahmen und deren Wirkung. Diese Struktur reduziert Informationsverlust und erleichtert der Klinik eine schnelle Einschätzung.
Ein weiterer Lernschwerpunkt sind typische Denkfehler im Umgang mit endokrinologischen Krisen. Dazu gehört etwa die falsche Priorisierung von Maßnahmen oder das Übersehen kardialer Risiken durch Elektrolytverschiebungen. Der Kurs nutzt deshalb kontrastierende Szenarien und sogenannte Stop-Rules, um riskante Entscheidungen zu vermeiden.
Präklinische Maßnahmen sollen grundsätzlich ruhig, strukturiert und minimalinvasiv erfolgen. Häufig sind stabile Lagerung, kontrollierte Kühlung, Stressreduktion und schneller Transport effektiver als hektische Interventionen. Temperaturmanagement und Wärmeschutz werden gezielt eingesetzt, da auch andere endokrinologische Krisen – etwa Addison-Krisen oder diabetische Ketoazidosen – paradoxe Temperaturveränderungen zeigen können.
Die Kommunikation mit Tierhaltern ist ebenfalls ein therapeutischer Bestandteil. Eine präzise Anamnese zu Medikamenten, Fütterung, Aktivität, Vorerkrankungen und kürzlichen Stressoren liefert wichtige Informationen für die Klinik und kann entscheidende Zeit sparen.
Die Ausbildung kombiniert daher theoretisches Wissen mit praxisnahen Fallbeispielen und Selbsttests. Ziel ist es, aus reinem Faktenwissen eine sichere klinische Entscheidungsfähigkeit zu entwickeln, sodass der Rettungssanitäter begründen kann, warum bestimmte Maßnahmen durchgeführt werden und andere bewusst unterlassen werden.

Endokrinologische Notfälle werden in der Ausbildung mit einem klar strukturierten, praxisorientierten Algorithmus zusammengeführt. Ziel ist es, auch unter Stressbedingungen ein sicheres und reproduzierbares Vorgehen zu ermöglichen. Der Algorithmus folgt vier zentralen Schritten: (1) Lebensgefahr erkennen, (2) einfache Messungen nutzen, (3) iatrogene Schäden vermeiden und (4) Transport sowie strukturierte Voranmeldung organisieren. Der erste Schritt konzentriert sich auf die unmittelbare Einschätzung der Vitalfunktionen. Dabei werden Bewusstsein, Atemarbeit, Kreislaufstabilität und Körpertemperatur beurteilt. Diese Parameter liefern bereits wichtige Hinweise auf die mögliche Ursache der Symptomatik. Ein Patient mit neurologischen Ausfällen und vermindertem Bewusstsein kann beispielsweise auf eine schwere Hypoglykämie hinweisen, während ein Patient mit ausgeprägter Dehydratation, Erbrechen und tiefer Atmung eher an eine diabetische Ketoazidose denken lässt.
Der zweite Schritt umfasst einfache diagnostische Maßnahmen, die im präklinischen Setting verfügbar sein können. Dazu gehört insbesondere die Blutzuckermessung, sofern ein geeignetes Messgerät vorhanden ist. Diese Messung kann eine Hypoglykämie rasch bestätigen oder zumindest den Verdacht auf eine Hyperglykämie stützen. Dennoch wird im Kurs betont, dass Einzelwerte niemals isoliert interpretiert werden dürfen. Ein normaler oder leicht erhöhter Glukosewert schließt eine endokrinologische Entgleisung nicht aus. Entscheidend ist immer die Kombination aus klinischem Bild, Anamnese und Verlauf.
Der dritte Schritt des Algorithmus konzentriert sich auf die Vermeidung iatrogener Schäden. Gerade bei endokrinologischen Notfällen besteht die Gefahr, dass gut gemeinte Maßnahmen den Zustand verschlechtern. Beispiele sind die forcierte orale Gabe von Flüssigkeit oder Zucker bei bewusstseinsgestörten Tieren, aggressive Kühlmaßnahmen bei Hyperthermie oder hektische Manipulationen, die zusätzlichen Stress erzeugen. Der Kurs vermittelt daher klare Stop-Rules. Dazu gehört beispielsweise, dass einem Tier mit reduziertem Bewusstsein niemals Flüssigkeit oder Nahrung oral verabreicht werden darf, da Aspirationsgefahr besteht. Ebenso wird betont, dass eine aggressive Insulintherapie im Feld nicht durchgeführt werden darf, da sie schwere Hypoglykämien auslösen kann.
Der vierte Schritt umfasst die Organisation eines sicheren Transports und eine strukturierte Voranmeldung der Klinik. Endokrinologische Notfälle benötigen in der Regel eine intensivmedizinische Behandlung mit Infusionstherapie, Elektrolytkorrektur und kontinuierlichem Monitoring. Eine frühzeitige Information der Klinik ermöglicht es dem Team vor Ort, notwendige Ressourcen vorzubereiten und wertvolle Zeit zu sparen. Besonders bei DKA, Addison-Krise oder schweren Hypoglykämien kann diese Vorbereitung entscheidend sein.
Ein wichtiger Bestandteil der Ausbildung ist das Verständnis typischer Verwechslungen. Endokrinologische Krisen präsentieren sich häufig mit unspezifischen Symptomen, die zunächst in eine andere diagnostische Richtung weisen. Hypoglykämie kann beispielsweise wie ein epileptischer Anfall wirken. Das Tier zeigt Zittern, Krampfanfälle oder Desorientierung. Ohne Messung oder gezielte Anamnese könnte dies fälschlicherweise als primäre neurologische Erkrankung interpretiert werden. Ebenso kann eine diabetische Ketoazidose initial wie ein einfacher Magen-Darm-Infekt erscheinen, da Erbrechen, Schwäche und Dehydratation im Vordergrund stehen.
Die Addison-Krise wiederum kann leicht mit einem kardialen Problem verwechselt werden. Ein typischer Befund ist ein schwacher Puls bei gleichzeitig relativ niedriger Herzfrequenz. Dieser scheinbare Widerspruch entsteht durch die Hyperkaliämie, die das Herz beeinflusst. Für ungeübte Beobachter kann dies wie eine primäre Herzrhythmusstörung wirken. Auch eine thyreotoxische Krise kann fehldiagnostiziert werden, da sie mit Hyperthermie und Unruhe Symptome zeigt, die stark an einen Hitzschlag erinnern.
Der Kurs trainiert deshalb gezielt das Bilden von Hypothesen aus wenigen, aber aussagekräftigen Informationen. Anamnese, klinische Beobachtung und einfache Messwerte werden miteinander kombiniert, um eine plausible Verdachtsdiagnose zu formulieren. Diese Verdachtsdiagnose muss anschließend klar kommuniziert werden, sowohl im Team als auch gegenüber der Klinik.
Ein weiteres zentrales Element ist die kontinuierliche Wiederbeurteilung des Patienten. Endokrinologische Notfälle sind dynamische Prozesse. Der Zustand eines Tieres kann sich innerhalb weniger Minuten erheblich verändern. Ein Patient mit Hypoglykämie kann nach der Gabe von Glukose kurzfristig stabil erscheinen, dennoch besteht weiterhin die Gefahr eines erneuten Abfalls des Blutzuckerspiegels. Ebenso kann ein Patient mit diabetischer Ketoazidose während des Transports kollabieren, wenn Dehydratation, Elektrolytverschiebungen oder Arrhythmien fortschreiten.
Aus diesem Grund werden im Kurs feste Monitoring-Punkte vermittelt. Dazu gehören Bewusstseinszustand, Atemarbeit, Schleimhautfarbe, Kapillarfüllungszeit, Pulsqualität und Körpertemperatur. Diese Parameter werden in regelmäßigen Abständen überprüft und dokumentiert. Veränderungen liefern wichtige Hinweise auf eine Verschlechterung oder Stabilisierung des Patienten.
Ein weiterer Schwerpunkt der Ausbildung ist die Kommunikation mit Tierhaltern. Viele endokrinologische Notfälle betreffen Tiere mit bekannten chronischen Erkrankungen, etwa Diabetes mellitus oder Hyperthyreose. Halter verfügen häufig über wertvolle Informationen zu Medikamenten, Fütterungszeiten oder Messwerten. Eine gezielte Anamnese kann daher entscheidende Hinweise liefern.
Für diabetische Tiere werden klare Do-and-Don’t-Listen vermittelt. Halter sollen Blutzuckerwerte regelmäßig dokumentieren und Veränderungen des Verhaltens ernst nehmen. Insulin darf niemals nachgegeben werden, wenn das Tier nicht frisst. Bei Verdacht auf Hypoglykämie sollen nur kleine Mengen Glukosegel bei wachem Tier verabreicht werden. Wenn Erbrechen, Schwäche oder neurologische Symptome auftreten, muss immer eine tierärztliche Abklärung erfolgen.
Auch bei Addison-Patienten wird eine strukturierte Anamnese gelehrt. Wichtige Fragen betreffen kürzliche Stressereignisse, Medikamentenabsetzen oder länger anhaltende Durchfälle. Diese Faktoren können eine Addison-Krise auslösen. Eine gute Anamnese spart der Klinik wertvolle Minuten, da sie bereits Hinweise auf mögliche Ursachen liefert.
Ein zusätzlicher Aspekt der Ausbildung ist die rechtliche Bedeutung der Dokumentation. Jede Beobachtung, Messung und Maßnahme sollte nachvollziehbar festgehalten werden. Diese Dokumentation dient nicht nur der medizinischen Qualitätssicherung, sondern auch als rechtliches Sicherheitsnetz. Sie ermöglicht es, Entscheidungen im Nachhinein transparent zu erklären.
Darüber hinaus wird Teamarbeit intensiv trainiert. Endokrinologische Notfälle erfordern häufig koordinierte Abläufe. Während eine Person die Vitalfunktionen überwacht, kann eine andere die Anamnese erheben oder den Transport vorbereiten. Rollenverteilung, Materialmanagement und klare Kommunikation sind daher zentrale Bestandteile des Trainings.
Zum Materialmanagement gehören beispielsweise Glukosegel für Hypoglykämien, Wärmedecken oder Wärmematten zur Temperaturkontrolle sowie geeignete Transporthilfen. Auch einfache Maßnahmen wie Windschutz oder eine ruhige Umgebung können erheblich zur Stabilisierung beitragen.
Didaktisch verfolgt die Ausbildung konsequent das Prinzip der präklinischen Prioritäten. Der Lernende soll zunächst den Notfall erkennen, anschließend lebenswichtige Funktionen sichern, den Patienten stabilisieren und einen sicheren Transport organisieren. Definitive therapeutische Maßnahmen erfolgen in der Klinik.
Endokrinologische Notfälle gelten als besonders tückisch, weil sie sich häufig zunächst nur als unspezifische Schwäche oder Verhaltensänderung äußern. Innerhalb kurzer Zeit können jedoch schwere Arrhythmien, neurologische Komplikationen oder ein Kreislaufschock entstehen. Daher wird ein zentraler Merksatz immer wieder betont: „Glukose, Elektrolyte, Hydratation, Temperatur und Bewusstsein“ sind im präklinischen Umfeld die wichtigsten Parameter zur Einschätzung des Patienten.
Die Ausbildung legt großen Wert auf Trendbeobachtung. Ein einzelner Messwert liefert nur eine Momentaufnahme. Erst die Entwicklung über mehrere Minuten zeigt, ob sich der Zustand stabilisiert oder verschlechtert. Deshalb wird eine Re-Evaluation alle fünf bis zehn Minuten empfohlen.
Die Plattform arbeitet mit systematischer Differenzialdiagnostik. Hypoglykämie, diabetische Ketoazidose, Addison-Krise und thyreotoxische Krise können in frühen Phasen ähnliche Symptome aufweisen. Die Unterscheidung erfolgt über typische Muster aus Anamnese, klinischem Bild und wenigen Schlüsselparametern. Diese Muster werden durch Merksätze, Checklisten und Fallkarten eingeprägt.
Für die Übergabe an die Klinik wird ein standardisiertes Schema trainiert. Dazu gehören Informationen über mögliche Auslöser oder Medikamente, Veränderungen von Fressen und Trinken, Urinabsatz, gastrointestinale Symptome, Atemmuster, Kreislaufzeichen, Temperatur, gemessene Glukosewerte sowie bereits durchgeführte Maßnahmen und deren Wirkung. Diese strukturierte Übergabe erleichtert der Klinik eine schnelle Einschätzung der Situation.
Typische Fehler werden gezielt analysiert. Dazu gehört etwa die falsche Priorisierung von Maßnahmen. Bei schwerer Hypoglykämie wird manchmal zuerst transportiert, ohne eine rasche Glukosegabe zu erwägen. Bei diabetischer Ketoazidose wird gelegentlich versucht, den Blutzucker zu schnell zu senken. Bei Addison-Krisen kann eine niedrige Herzfrequenz fälschlicherweise als Entwarnung interpretiert werden.
Der Kurs korrigiert diese Denkfehler durch kontrastierende Fallbeispiele und klare Entscheidungsregeln. Ziel ist es, Handlungssicherheit zu entwickeln und riskante Fehlentscheidungen zu vermeiden.
Single-Choice: pro Frage eine richtige Antwort. Bestehensgrenze: 70%. (Fragen & Antworten werden gemischt.)
Ziel: Hypoglykämie erkennen → Aspirationsrisiko vermeiden → sichere Glukosegabe + Transport/Monitoring.