SACHVERSTÄNDIGENBÜRO

Ausbildungsplattform (Tier-Notruf)

Kapitel 13 widmet sich neurologischen Notfällen, die präklinisch häufig als „plötzlicher Zusammenbruch“, „Krampfanfall“ oder „Bewusstseinsstörung“ gemeldet werden. Diese Einsatzmeldungen wirken zunächst unspezifisch, verbergen jedoch häufig hochdynamische pathophysiologische Prozesse. Der Status epilepticus stellt dabei den prototypischen zeitkritischen neurologischen Notfall dar. Als Status epilepticus wird entweder ein einzelner Krampfanfall bezeichnet, der länger als etwa fünf Minuten anhält, oder eine Serie von Anfällen, zwischen denen keine vollständige neurologische Erholung stattfindet. Diese zeitliche Schwelle ist klinisch bedeutsam, weil sich ab diesem Punkt die Wahrscheinlichkeit selbstlimitierender Krampfaktivität deutlich reduziert und das Risiko sekundärer Schäden exponentiell steigt.
Die zugrunde liegende Neurophysiologie erklärt diese Dringlichkeit. Während eines Krampfanfalls steigt der Energiebedarf des Gehirns massiv an. Zerebraler Sauerstoff- und Glukoseverbrauch nehmen stark zu, während gleichzeitig Muskelaktivität zu einer erheblichen Wärmeproduktion führt. Langanhaltende Krampfaktivität führt daher häufig zu Hyperthermie, metabolischer Azidose und Erschöpfung der physiologischen Kompensationsmechanismen. Wenn der Status epilepticus nicht rechtzeitig unterbrochen wird, drohen Hypoxie, Aspirationsereignisse, Kreislaufdekompensation und letztlich irreversible neuronale Schäden.
Das präklinische Management beginnt daher nicht mit einer komplexen neurologischen Untersuchung, sondern mit Eigenschutz und Patientenschutz. Krampfende Tiere dürfen nicht gewaltsam fixiert werden, wenn dadurch das Risiko von Bissverletzungen oder Frakturen entsteht. Stattdessen wird die Umgebung gesichert. Harte oder scharfkantige Gegenstände werden entfernt, und der Patient wird so gelagert, dass er nicht von Möbeln oder Treppen stürzen kann. Ein zentraler Lehrpunkt lautet: Niemals Hände oder Gegenstände in das Maul des Patienten einführen. Die verbreitete Annahme, ein Tier könne während eines Anfalls seine Zunge „verschlucken“, ist ein Mythos. Bissverletzungen beim Versuch, das Maul zu öffnen, sind hingegen ein reales und häufiges Risiko.
Parallel wird eine konsequente Reizabschirmung umgesetzt. Helles Licht, laute Geräusche und unnötige Berührungen können die neuronale Erregbarkeit erhöhen und weitere Anfälle begünstigen. Deshalb wird die Umgebung möglichst ruhig gestaltet: Licht dimmen, Lärm reduzieren, unnötige Bewegungen vermeiden. Sobald die Situation es erlaubt, beginnt die strukturierte ABC-Beurteilung. Dabei wird zunächst der Atemweg beurteilt, anschließend die Atmung und der Kreislauf.
Während eines Krampfanfalls ist die Atmung häufig unregelmäßig oder ineffektiv. Nach dem Anfall kann eine Phase der Hypoventilation auftreten, außerdem besteht ein erhöhtes Aspirationsrisiko. Sauerstoff wird deshalb frühzeitig eingesetzt, insbesondere wenn Zyanose, Dyspnoe oder eine deutlich erschwerte Atmung vorliegen. Gleichzeitig werden Kreislaufparameter eng überwacht. Pulsqualität, Schleimhautfarbe und kapilläre Rückfüllzeit geben Hinweise auf mögliche Kreislaufbelastungen oder beginnende Schockzustände. Langanhaltende Krampfaktivität kann sowohl zu Kreislauferschöpfung als auch zu Herzrhythmusstörungen führen.
In der Ausbildung wird außerdem eine pragmatische Differenzialdiagnostik vermittelt. Krampfanfälle können zahlreiche Ursachen haben. Zu den wichtigsten gehören Hypoglykämie, Intoxikationen, Elektrolytstörungen, Hyperthermie, Leber- oder Niereninsuffizienz sowie Schädel-Hirn-Traumata. Besonders häufig werden toxische Ursachen diskutiert. Beispiele sind Permethrinvergiftungen bei Katzen, Rodentizide oder bestimmte Pflanzen. Präklinisch wird dabei nicht anhand von Laborwerten entschieden, sondern anhand anamnestischer Hinweise und typischer Muster.
Ein strukturiertes Toxin-Screening gehört deshalb zur Standardanamnese. Wichtige Fragen betreffen mögliche Giftquellen im Haushalt: Zugang zu Ködern, offenen Medikamenten, Reinigungsmitteln oder Pflanzen. Ebenso wird nach kürzlich erfolgten Spot-on-Behandlungen oder Zeckenmitteln gefragt. Der zeitliche Verlauf der Symptome ist ebenfalls entscheidend: Treten neurologische Auffälligkeiten kurz nach einer möglichen Exposition auf, erhöht dies die Wahrscheinlichkeit einer Intoxikation erheblich.
Ein typisches Fallbeispiel beschreibt einen Hund, der seit mehr als sechs Minuten krampft. Die Halter berichten zusätzlich über offene Medikamentenblister auf dem Wohnzimmertisch. Das Lernziel besteht darin, den Status epilepticus zu erkennen, Schutzmaßnahmen einzuleiten, Sauerstoff und Monitoring vorzubereiten und eine schnelle Klinikvoranmeldung durchzuführen. Gleichzeitig wird Beweissicherung betrieben, indem Verpackungen oder Fotos möglicher Medikamente dokumentiert werden.
Grundsätzlich verfolgt das präklinische Management neurologischer Notfälle ein klares Ziel: sekundäre Schäden zu verhindern. Hypoxie, Hypotonie, Hyperthermie, Hypoglykämie und fortgesetzte Krampfaktivität verschlechtern die neurologische Prognose erheblich. Deshalb bleibt das ABCDE-Schema die zentrale Leitstruktur der Versorgung. Erst wenn Atemweg, Atmung und Kreislauf ausreichend stabil sind, können neurologische Befunde sinnvoll interpretiert werden. Andernfalls besteht die Gefahr, dass Symptome durch Hypoxie oder Schock fehlinterpretiert werden.
Ein weiterer wichtiger didaktischer Punkt ist die Unterscheidung zwischen motorischer Aktivität und Bewusstsein. Ein Tier kann während eines Krampfanfalls starke motorische Bewegungen zeigen, ohne dabei tatsächlich bei Bewusstsein zu sein. Deshalb wird der neurologische Status nicht allein anhand der Bewegungen beurteilt, sondern anhand von Reaktionsfähigkeit, Pupillenreaktionen, Schmerzreaktion und postiktalem Verhalten.
Re-Evaluation im Minutenraster ist bei neurologischen Notfällen zwingend erforderlich. Pupillengröße und -reaktion, Atemmuster, Motorik, Schmerzreaktion und Bewusstseinslage können sich innerhalb kurzer Zeit verändern. Diese Trends liefern oft mehr diagnostische Information als einzelne Momentaufnahmen. Für die klinische Übergabe sind daher beobachtete Muster und Zeitverläufe wesentlich wichtiger als spekulative Diagnosen.
Eigenschutz und Patientenschutz haben in neurologischen Einsätzen eine besondere Bedeutung. Unkontrollierte Bewegungen, Bisse oder Krallen können zu Verletzungen des Rettungspersonals führen. Zusätzlich kann ein Tier nach der postiktalen Phase plötzlich aufspringen oder panisch reagieren. Eine klare Rollenverteilung im Team sowie eine ruhige und strukturierte Arbeitsweise reduzieren diese Risiken erheblich.
Die Kommunikation mit Tierhalterinnen und Tierhaltern wird ebenfalls gezielt trainiert. Kurze, klare Anweisungen helfen, Stress zu reduzieren. Dazu gehören Hinweise wie Abstand halten, Licht und Geräusche reduzieren und keine Gegenstände in das Maul des Tieres einzuführen. Gleichzeitig wird das weitere Vorgehen erklärt, um Vertrauen aufzubauen und Eskalationen zu vermeiden.
Bei Verdacht auf Intoxikation wird Beweissicherung als medizinisch wertvolle Maßnahme verstanden. Fotos oder Verpackungen potenzieller Giftstoffe können der Klinik entscheidende Hinweise liefern. Besonders wichtig sind Informationen über den Zeitpunkt der möglichen Aufnahme, die vermutete Dosis sowie mögliche Koexpositionen wie Futterreste oder andere Medikamente.
Wenn neurologische Symptome im Zusammenhang mit einem Trauma auftreten, wird zusätzlich auf Immobilisation geachtet. Dabei geht es nicht nur um orthopädische Stabilität, sondern auch um den Schutz des Rückenmarks. Jede unnötige Rotation von Hals oder Wirbelsäule kann sekundäre neurologische Schäden verstärken. Deshalb erfolgt der Transport auf einer stabilen Unterlage mit möglichst geringer Bewegung.
Sauerstoff wird bei Dyspnoe, Zyanose oder Verdacht auf Aspiration beziehungsweise Thoraxtrauma frühzeitig verabreicht. Auch Hypoventilation nach einem Krampfanfall oder bei erhöhtem intrakraniellem Druck muss erkannt werden. Die Übergabe an die Klinik erfolgt strukturiert, beispielsweise nach dem ISBAR-Schema. Dabei werden Situation, Hintergrund, Assessment (ABCDE und neurologischer Status), bereits durchgeführte Maßnahmen sowie Empfehlungen oder Fragen klar kommuniziert.
Zusammenfassend besteht das präklinische Ziel bei neurologischen Notfällen nicht darin, eine endgültige neurologische Diagnose zu stellen. Entscheidend ist vielmehr die Vermeidung sekundärer Schäden und die schnelle Stabilisierung des Patienten. Hypoxie, Hypotonie, Hyperthermie, Hypoglykämie und fortgesetzte Krampfaktivität sind die Hauptfaktoren, die das neurologische Outcome verschlechtern. Jede präklinische Maßnahme wird daher daran gemessen, ob sie diese Risiken reduziert und die Zeit bis zur klinischen Versorgung verkürzt.
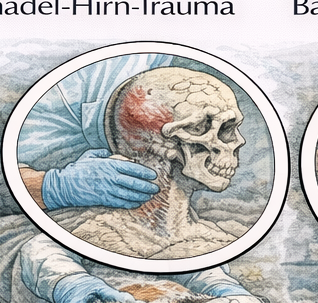
Das Schädel-Hirn-Trauma (SHT) gehört zu den häufigsten neurologischen Notfällen im präklinischen Einsatz. Typische Ursachen sind Verkehrsunfälle, Stürze aus Höhe, stumpfe Gewalteinwirkung oder Zusammenstöße mit festen Objekten. In der Ausbildung wird das Verständnis von Primär- und Sekundärschäden als zentrales Konzept vermittelt. Der Primärschaden entsteht unmittelbar im Moment der Gewalteinwirkung und umfasst strukturelle Hirnverletzungen wie Kontusionen, intrakranielle Blutungen oder diffuse axonale Scherkräfte. Dieser Schaden ist präklinisch nicht reversibel. Der präklinische Fokus liegt daher auf der Verhinderung des sogenannten Sekundärschadens.
Sekundärschäden entstehen durch physiologische Störungen nach dem eigentlichen Trauma. Zu den wichtigsten Auslösern zählen Hypoxie, Hypotonie, Hyperkapnie, Hyperthermie sowie ein ansteigender intrakranieller Druck. Diese Faktoren können die Hirndurchblutung weiter beeinträchtigen und bereits geschädigtes Nervengewebe zusätzlich zerstören. Aus diesem Grund lautet der zentrale präklinische Leitsatz beim Schädel-Hirn-Trauma: „Vermeide Hypoxie und Hypotonie.“ Jede Maßnahme im Einsatz wird daran gemessen, ob sie diese beiden Risikofaktoren reduziert.
Praktisch bedeutet dies zunächst eine konsequente Sicherung des Atemwegs. Der Atemweg muss frei gehalten werden, Sekret oder Erbrochenes werden entfernt und die Atmung wird kontinuierlich beurteilt. Sauerstoff wird frühzeitig verabreicht, insbesondere bei Dyspnoe, Zyanose oder unregelmäßiger Atmung. Wenn das Atemmuster unzureichend ist, kann eine ventilatorische Unterstützung nach den jeweils gültigen Protokollen erforderlich werden. Gleichzeitig wird der Kreislauf überwacht und stabilisiert, um eine ausreichende zerebrale Perfusion sicherzustellen.
Ein weiterer zentraler Aspekt ist die Berücksichtigung möglicher Wirbelsäulenverletzungen. Kopf- und Halsachse werden deshalb stabil gehalten, unnötige Bewegungen oder Rotationen werden vermieden. Der Patient wird möglichst auf einer stabilen Unterlage transportiert, um sekundäre Schäden am Rückenmark zu verhindern. Diese Immobilisation ist nicht nur eine orthopädische Maßnahme, sondern auch ein neurologischer Schutzmechanismus.
Parallel dazu wird der neurologische Status systematisch erhoben. Wichtige Parameter sind die Bewusstseinslage, die Reaktionsfähigkeit auf äußere Reize, die Pupillenreaktion sowie motorische Antworten. Besonders relevant sind Größe und Symmetrie der Pupillen sowie deren Reaktion auf Licht. Ungleich große Pupillen oder fehlende Lichtreaktionen können auf fokale Hirnläsionen oder einen erhöhten intrakraniellen Druck hinweisen und gelten daher als wichtige Red-Flags für die aufnehmende Klinik.
Auch das Atemmuster liefert wertvolle Hinweise auf den neurologischen Zustand. Unregelmäßige Atmung, Cheyne-Stokes-ähnliche Muster oder Atempausen können auf zentrale Störungen der Atemregulation hinweisen und müssen als prognostisch relevante Zeichen dokumentiert werden. Solche Veränderungen zeigen häufig eine zunehmende neurologische Verschlechterung an und erfordern eine besonders schnelle klinische Weiterbehandlung.
Die Ausbildung betont außerdem, dass Schmerz und Stress den intrakraniellen Druck erhöhen können. Jede unnötige Manipulation, laute Umgebung oder hektische Bewegung kann daher eine Verschlechterung des neurologischen Zustands auslösen. Ruhige Lagerung, minimale Reize und ein strukturiertes Teamvorgehen sind deshalb integrale Bestandteile der präklinischen Therapie.
Bei der Übergabe an die Klinik wird nicht lediglich „Schädel-Hirn-Trauma“ berichtet. Stattdessen wird eine strukturierte Zeitachse dargestellt. Dazu gehören der Zeitpunkt des Unfallereignisses, der Verlauf des Bewusstseinszustandes, mögliche Krampfereignisse, das Auftreten von Erbrechen sowie Veränderungen der Pupillenreaktion. Ebenso wichtig sind dokumentierte Vitalparameter und deren Verlauf während des Einsatzes.
Ein typisches Fallbeispiel beschreibt einen Hund nach einem Autounfall. Der Patient ist zunächst wach und reagiert auf seine Umgebung. Im Verlauf wird er jedoch zunehmend somnolent, die Pupillen zeigen eine deutliche Anisokorie und das Atemmuster wird unregelmäßig. Dieses Muster weist auf eine mögliche intrakranielle Drucksteigerung oder eine fokale Hirnverletzung hin. Das Lernziel besteht darin, sekundäre Schäden zu verhindern, Sauerstoff zu verabreichen, eine stabile Immobilisation sicherzustellen und eine schnelle Klinikvoranmeldung zu veranlassen.
Grundsätzlich gilt auch beim Schädel-Hirn-Trauma, dass das präklinische Ziel nicht die endgültige neurologische Diagnose ist. Entscheidend ist die Vermeidung sekundärer Schäden. Hypoxie, Hypotonie, Hyperthermie, Hypoglykämie und anhaltende Krampfaktivität verschlechtern die Prognose erheblich. Deshalb bleibt das ABCDE-Schema die zentrale Leitstruktur der Versorgung.
Neurologische Befunde werden erst interpretiert, wenn Atemweg, Atmung und Kreislauf ausreichend stabil sind. Andernfalls besteht die Gefahr, dass Symptome durch Hypoxie oder Schock verzerrt erscheinen. Ein weiterer wichtiger Lehrpunkt ist die Unterscheidung zwischen Bewegung und Bewusstsein. Ein Tier kann motorisch heftig reagieren, etwa durch Krampfaktivität, und dennoch nicht ansprechbar sein. Die neurologische Bewertung muss deshalb immer mehrere Beobachtungsebenen berücksichtigen.
Regelmäßige Re-Evaluation ist unverzichtbar. Pupillenreaktionen, Atemmuster, Motorik, Schmerzreaktion und Bewusstseinslage können sich innerhalb weniger Minuten verändern. Diese Veränderungen liefern oft entscheidende Hinweise auf eine neurologische Verschlechterung. Trends sind deshalb diagnostisch wertvoller als einzelne Momentaufnahmen.
Auch der Eigenschutz des Rettungsteams bleibt ein wichtiger Aspekt. Unkontrollierte Bewegungen, Bisse oder Krallen können während oder nach einem Traumaeinsatz auftreten. Besonders in der posttraumatischen oder postiktalen Phase kann ein Tier plötzlich aufspringen oder panisch reagieren. Eine klare Rollenverteilung im Team sowie ruhiges, koordiniertes Arbeiten reduzieren diese Risiken erheblich.
Die Kommunikation mit den Tierhalterinnen und Tierhaltern wird ebenfalls gezielt trainiert. Kurze, klare Anweisungen helfen, Stress zu reduzieren und eine sichere Umgebung zu schaffen. Gleichzeitig wird erklärt, warum eine schnelle klinische Versorgung notwendig ist. Dies verhindert Missverständnisse und erleichtert die Durchführung des Transports.
Die Übergabe an die Klinik erfolgt strukturiert, beispielsweise nach dem ISBAR-Schema. Dabei werden Situation, Hintergrund, klinisches Assessment (ABCDE plus neurologischer Status), bereits durchgeführte Maßnahmen sowie Empfehlungen oder offene Fragen übermittelt. Besonders wichtig sind objektive Messwerte und eine präzise Zeitachse der Ereignisse.
Zusammenfassend besteht das präklinische Management des Schädel-Hirn-Traumas aus wenigen, aber entscheidenden Prinzipien: Sicherung von Atemweg und Atmung, Stabilisierung des Kreislaufs, Schutz der Wirbelsäule, Reduktion von Stress und kontinuierliche neurologische Re-Evaluation. Jede dieser Maßnahmen zielt darauf ab, sekundäre Hirnschäden zu verhindern und dem Patienten die bestmögliche Prognose bis zur klinischen Weiterbehandlung zu sichern.

Der Bandscheibenvorfall (IVDD) und andere akute Rückenmarkskompressionen gehören zu den neurologischen Einsatzbildern, die präklinisch häufig unterschätzt werden – entweder weil der Patient „nur schreit“ und dann wieder ruhig ist, oder weil Lähmungen fälschlich als „Zerrung“ oder „Blockade“ interpretiert werden. In der Ausbildung wird deshalb zuerst das Grundprinzip vermittelt: Rückenmark ist empfindlich, und sekundäre Schäden entstehen oft nicht durch das Erstereignis, sondern durch falsches Handling danach. Chondrodystrophe Rassen (z. B. Dackel, Französische Bulldogge, Pekinese, Cocker Spaniel) sind besonders gefährdet, aber auch große Hunde können durch Protrusion/Extrusion, traumatische Diskusverletzungen oder andere Kompressionsursachen betroffen sein. Das klinische Spektrum ist breit: von isoliertem Rückenschmerz über Ataxie und Parese bis hin zur vollständigen Paralyse. Präklinisch wird daher nicht „IVDD diagnostiziert“, sondern ein akutes Rückenmarksproblem als Zeit- und Handling-Risiko erkannt.
Die präklinische Schlüsselaufgabe ist die Triage. In der Neurologie gilt der Tiefenschmerz als wichtiger Marker: Ist er vorhanden, besteht eine Restfunktion und die Prognose ist in vielen Fällen besser; fehlt er, ist die Situation hochgradig kritisch. Im Feld ist diese Differenzierung jedoch schwer, weil Schmerzen, Stress, Aufregung, Maulkorb, sedierende Medikamente oder ein aggressiver Patient die Beurteilung verfälschen können. Deshalb lehrt die Plattform ein konservatives Sicherheitsprinzip: Jede akute Lähmung wird wie eine potenziell instabile Wirbelsäulen-/Rückenmarksituation behandelt – unabhängig davon, ob Tiefenschmerz „vermutet“ wird oder nicht. Das verhindert, dass durch riskante Tests oder unnötiges „Probieren“ zusätzliche Kompression oder Blutungen im Rückenmark ausgelöst werden.
Aus diesem Sicherheitsprinzip ergeben sich klare Handling-Regeln. Erstens: absolute Ruhigstellung. Der Patient darf nicht laufen, nicht „kurz zum Auto gehen“ und nicht „zum Lockern“ bewegt werden. Zweitens: Transport auf harter, stabiler Unterlage, idealerweise auf einem Tragebrett oder einer festen Platte. Drittens: Fixierung gegen Rotation und Scherkräfte. Viele sekundäre Schäden entstehen durch Verdrehung: wenn der Hund seitlich absackt, wenn er beim Tragen „durchhängt“ oder wenn Kopf und Hinterhand gegeneinander rotieren. Viertens: Vermeidung von Tragen „am Bauch“ oder unter der Brust allein. Auch ein Geschirr kann problematisch sein, wenn es als einzige Stütze genutzt wird, weil dabei die Wirbelsäule verdreht oder überstreckt werden kann. Bevorzugt werden daher Tragehilfen mit flächiger Unterstützung, z. B. eine Decke als „Tragetuch“ unter dem ganzen Körper oder eine stabile Unterlage mit Gurten.
Die Ausbildung adressiert typische Fehlannahmen explizit, weil sie im Einsatz besonders häufig sind. Dazu zählen Aussagen wie „Er hat sich nur vertreten“, „Ein bisschen laufen lockert“, „Wenn er laufen kann, ist es nicht schlimm“ oder „Er schreit nur, weil er sich erschrocken hat“. Diese Deutungen sind riskant, weil sie zu Verzögerung, unkontrollierter Bewegung und unsicherem Transport führen. Gerade bei IVDD kann die Situation innerhalb von Minuten bis Stunden progredient werden: Rückenschmerz → Ataxie → Parese → Paralyse. Ein Patient, der im Wohnzimmer noch „irgendwie geht“, kann beim Treppenlaufen oder Springen abrupt dekompensieren. Deshalb zählt präklinisch nicht, wie „tapfer“ ein Hund gerade wirkt, sondern ob das Muster zu einer Rückenmarkskompression passt und ob eine sichere Transportkette etabliert ist.
Schmerzmanagement spielt dabei eine doppelte Rolle. Einerseits erhöht starker Schmerz den Stress, steigert Sympathikustonus, fördert Hyperventilation und belastet den Kreislauf. Schmerz ist damit selbst ein prognostisch negativer Faktor, weil er Handling erschwert und zu Panikbewegungen führen kann. Andererseits können Analgetika – je nach Substanz und Dosis – die neurologische Beurteilung verschleiern oder den Patienten so „weich“ machen, dass er schlechter stabilisiert werden kann. Daher wird in der Ausbildung eine Protokolllogik gelehrt: Analgesie nach tierärztlicher Vorgabe, ohne Transportzeit zu verlängern und ohne unnötige Experimente im Feld. Wenn Analgesie erfolgt, wird sie dokumentiert (Substanz, Dosis, Zeitpunkt), damit die Klinik die neurologische Re-Evaluation korrekt einordnen kann.
Wichtig ist außerdem die Differenzialdiagnose. Nicht jede akute Parese ist „Bandscheibe“. Ein Trauma (z. B. Sturz, Tritt, Unfall), thromboembolische Ereignisse (z. B. fibrocartilaginöse Embolie), entzündliche Prozesse (Meningomyelitis), Infektionen oder Tumoren können ähnliche Bilder erzeugen. Präklinisch wird aber nicht versucht, diese Ursachen endgültig zu trennen. Stattdessen wird die Anamnese als Steuerungsinstrument genutzt: Gab es einen plötzlichen Beginn nach Sprung oder Treppe? Ging dem Ereignis Rückenschmerz voraus? Wie schnell ist die Progression (Minuten/Stunden vs. Tage)? Gibt es Veränderungen von Harn- oder Kotabsatz? Ist das Tier schmerzhaft beim Aufheben? Hat es Fieber, systemische Schwäche oder ein bekanntes Malignom? Diese Informationen helfen der Klinik bei der Priorisierung (z. B. Bildgebung/OP-Triage vs. internistische Abklärung), ohne dass im Feld riskante Manipulationen nötig werden.
Das ABCDE-Schema bleibt auch hier die Leitplanke, allerdings mit einer klaren Erweiterung: „Spine-Safety“ als Querschnittsprinzip. A/B/C werden stabilisiert (Atemweg frei, Atmung beurteilen, Kreislaufzeichen erfassen), bevor neurologische Details diskutiert werden. Denn Hypoxie und Hypotonie verschlechtern auch bei Rückenmarksproblemen die Perfusion des Nervengewebes und erhöhen das Risiko sekundärer Schäden. Temperaturmanagement ist ebenfalls relevant: Unterkühlung kann Kreislauf und Stoffwechsel beeinträchtigen, Überhitzung durch Stress und Schmerz belastet den Patienten zusätzlich. Das Ziel lautet: minimal-invasiv, maximal wirksam – sicher lagern, stabilisieren, transportieren.
Die Re-Evaluation im Minutenraster wird als Standard trainiert, weil neurologische Trends entscheidend sind. Dabei geht es nicht um komplexe neurologische Scores, sondern um wiederholbare Beobachtungen: verändert sich die Motorik (z. B. Verschlechterung der Hinterhandfunktion)? Nimmt der Schmerz zu oder ab? Bleiben Bewusstsein, Atmung und Kreislauf stabil? Entwickelt der Patient Dyspnoe oder Zeichen von Aspiration (z. B. nach Erbrechen durch Stress)? Jede Verschlechterung wird als Transport- und Übergabe-relevant betrachtet. Auch der Eigenschutz ist wichtig: Ein schmerzgeplagter Hund kann beißen, und plötzliche Abwehrbewegungen erzeugen zusätzliche Wirbelsäulenrotation. Ruhiges Teamvorgehen, klare Rollen (wer stabilisiert Kopf, wer stützt Becken, wer sichert Trage) und Reizreduktion minimieren Risiko.
Ein besonders häufiges praktisches Problem ist das „Aufnehmen“. Viele Halter greifen spontan unter den Bauch oder heben den Hund an Brust und Hinterhand getrennt. Genau dies erzeugt jedoch Durchhang und Rotation. In der Halterkommunikation wird daher ein einfaches Bild genutzt: „Wie eine Glasscheibe tragen“ – der Körper soll als Einheit bewegt werden, ohne Biegen und Verdrehen. Halter*innen werden angeleitet, den Hund nicht laufen zu lassen, keine Treppen, kein Springen, sondern direkt in eine Transportbox oder auf eine feste Unterlage zu verbringen. Diese Kommunikation ist Teil der Therapie, weil sie sekundäre Schäden verhindert, bevor das professionelle Team überhaupt übernimmt.
Die Übergabe an die Klinik erfolgt strukturiert (z. B. ISBAR). Entscheidend sind dabei nicht Vermutungen („Bandscheibe sicher“), sondern Daten und Muster: Zeitpunkt des Beginns, Auslöser (Sprung/Spiel/Trauma), Verlauf und Progression (Minuten/Stunden), aktueller motorischer Status (z. B. Ataxie/Parese/Paralyse), Schmerzverhalten (Schreien beim Aufnehmen, Abwehrspannung), Harn-/Kotabsatz (Retention/Inkontinenz), sowie alle Maßnahmen im Feld (Immobilisation, Analgesie, Sauerstoff, Wärmeschutz). Wenn möglich, wird der Transport als OP-/Bildgebung-relevanter Neurologiefall angekündigt, damit Ressourcen vorbereitet werden können (z. B. CT/MRT, Chirurgie, Intensivüberwachung).
Fallbeispiel: Ein Dackel schreit beim Aufnehmen, kurz danach zeigt er eine deutliche Hinterhandparese. Die Halter berichten, dass es nach einem Sprung vom Sofa begonnen hat, und dass sich die Motorik innerhalb einer Stunde verschlechtert. Das Lehrziel ist klar: nicht „testen lassen“, nicht laufen lassen, sondern ruhige Immobilisation, sichere Lagerung auf harter Unterlage, Fixierung gegen Rotation und zügiger Transport zur Klinik zur Bildgebung/OP-Triage. Die Übergabe benennt Beginn, Auslöser, Progression und motorischen Status in klaren, dokumentierbaren Begriffen.
Zusammenfassend ist die präklinische Kernleistung bei akuten Rückenmarkskompressionen die Vermeidung sekundärer Schäden durch konsequente Immobilisation und stressarmes Handling. Präklinisch wird nicht die endgültige neurologische Diagnose gestellt, sondern ein gefährliches Muster erkannt und durch sichere Transportlogik in eine definitive Versorgung überführt. Wer im Feld das „Nicht-verschlimmern“ konsequent umsetzt, verbessert die Prognose oft mehr als jede zusätzliche Untersuchung.

Intoxikationsbedingte neurologische Notfälle stellen präklinisch eine besondere diagnostische Herausforderung dar. Die klinischen Symptome können epileptischen Anfällen, metabolischen Störungen oder traumatischen Ereignissen stark ähneln. Häufige toxische Muster umfassen Tremor-Syndrome, generalisierte oder fokale Krampfanfälle, Ataxie, Veränderungen der Pupillenweite (Mydriasis oder Miosis), ausgeprägte Hypersalivation, Erbrechen, Hyperthermie sowie unterschiedliche Grade der Bewusstseinsstörung. Für das präklinische Team ist daher weniger die exakte Diagnose entscheidend als das Erkennen eines toxischen Musters und die strukturierte Sicherung relevanter Informationen.
Die Ausbildung vermittelt hierfür ein einfaches toxikologisches Grundschema: „Zeitpunkt – Substanz – Dosis – Symptomverlauf“. Selbst fragmentarische Informationen können für die Klinik von erheblicher Bedeutung sein, da sie die Wahl spezifischer Therapien beeinflussen. In einigen Fällen entscheidet bereits die Kenntnis der aufgenommenen Substanz darüber, ob ein Antidot verabreicht wird, ob eine Dekontamination sinnvoll ist oder ob ein intensives Monitoring erforderlich wird. Deshalb wird die Beweissicherung als integraler Bestandteil der präklinischen Versorgung gelehrt.
Beweissicherung bedeutet, mögliche Giftquellen zu dokumentieren. Dazu gehören Verpackungen von Medikamenten, Rodentiziden oder Insektiziden, Pflanzenreste, Ködermaterial, Spot-on-Präparate oder offene Medikamentenblister. Diese sollten möglichst fotografiert und – sofern es sicher möglich ist – zur Klinik mitgenommen werden. Gleichzeitig gilt ein konsequentes Eigenschutzprinzip. Handschuhe werden getragen, und ein direkter Hautkontakt mit unbekannten Substanzen wird vermieden. Einige Toxine können auch für Menschen gesundheitsschädlich sein.
Ein wichtiger Ausbildungsinhalt ist die klare Abgrenzung gegenüber riskanten Dekontaminationsversuchen im Feld. Das Auslösen von Erbrechen ist bei neurologisch beeinträchtigten Patienten kontraindiziert, da ein hohes Aspirationsrisiko besteht. Auch vermeintliche Hausmittel wie Milch, Öl oder andere Flüssigkeiten können die Situation verschlechtern. Stattdessen wird der Fokus auf Stabilisierung und sicheren Transport gelegt.
Das präklinische Management orientiert sich konsequent am ABCDE-Schema. Zunächst wird der Atemweg beurteilt und bei Bedarf gesichert. Sauerstoff wird frühzeitig verabreicht, insbesondere bei Dyspnoe, Zyanose oder unregelmäßiger Atmung. Der Kreislauf wird überwacht, da viele Intoxikationen zu Herzrhythmusstörungen oder Kreislaufinstabilität führen können. Gleichzeitig wird die Körpertemperatur kontrolliert, weil Tremor und Krampfaktivität häufig eine ausgeprägte Hyperthermie verursachen.
Krampf- oder Tremormanagement erfolgt nach den jeweils gültigen Protokollen. Eine konsequente Reizabschirmung spielt dabei eine wichtige Rolle. Helles Licht, laute Geräusche und unnötige Berührungen können die neuronale Erregbarkeit steigern und weitere Krampfereignisse auslösen. Daher wird die Umgebung möglichst ruhig gehalten: Licht dimmen, Lärm reduzieren und den Patienten so wenig wie möglich manipulieren.
Ein klassisches Beispiel für eine toxische neurologische Notfallsituation ist die Permethrinintoxikation bei Katzen. Diese tritt häufig auf, wenn ein für Hunde vorgesehenes Spot-on-Präparat versehentlich bei einer Katze angewendet wird. Typische Symptome sind Tremor, Krampfanfälle, Hypersalivation und ausgeprägte Unruhe. Bei Hunden sind dagegen häufig Rodentizide, bestimmte Insektizide, Drogen, Medikamente oder Giftpflanzen verantwortlich für neurologische Symptome.
Im Umgang mit Tierhalterinnen und Tierhaltern wird eine klare Kommunikation trainiert. Häufig versuchen Halter, dem Tier Milch oder andere Flüssigkeiten zu geben, um „das Gift zu verdünnen“. Diese Maßnahmen sind jedoch meist wirkungslos oder sogar gefährlich. Deshalb wird klar erklärt, dass keine Hausmittel gegeben werden sollen. Stattdessen steht eine ruhige Lagerung des Patienten und ein schneller Transport zur Klinik im Vordergrund.
Ein typisches Fallbeispiel beschreibt eine Katze, bei der kurz nach Anwendung eines Spot-on-Präparates Zittern und Krampfaktivität auftreten. Die Katze zeigt Hypersalivation und wirkt stark erregt. Das präklinische Lernziel besteht darin, ein toxisches Muster zu erkennen, Eigenschutzmaßnahmen einzuhalten, eine Reizabschirmung umzusetzen und eine frühzeitige Klinikvoranmeldung mit Angabe der vermuteten Substanz und des Applikationszeitpunkts vorzunehmen.
Wie bei allen neurologischen Notfällen liegt der präklinische Schwerpunkt nicht auf der endgültigen Diagnose, sondern auf der Vermeidung sekundärer Schäden. Hypoxie, Hypotonie, Hyperthermie, Hypoglykämie und anhaltende Krampfaktivität verschlechtern die neurologische Prognose erheblich. Deshalb bleibt das ABCDE-Schema die zentrale Leitstruktur der Versorgung.
Neurologische Befunde werden erst interpretiert, wenn Atemweg, Atmung und Kreislauf ausreichend stabil sind. Andernfalls besteht die Gefahr, dass Symptome durch Hypoxie oder Schock fehlinterpretiert werden. Die Ausbildung betont außerdem den Unterschied zwischen Bewegung und Bewusstsein. Ein Tier kann während eines Krampfanfalls starke motorische Aktivität zeigen und dennoch nicht bei Bewusstsein sein.
Eine regelmäßige Re-Evaluation ist entscheidend. Pupillenreaktionen, Atemmuster, Motorik, Schmerzreaktion und Bewusstseinslage können sich innerhalb kurzer Zeit verändern. Diese Trends liefern oft wertvollere diagnostische Hinweise als einzelne Momentaufnahmen.
Auch der Eigenschutz des Teams hat hohe Priorität. Krampfende oder stark erregte Tiere können unkontrollierte Bewegungen ausführen und dabei beißen oder kratzen. Eine klare Rollenverteilung im Team sowie eine ruhige Arbeitsweise reduzieren das Verletzungsrisiko erheblich.
Die Übergabe an die Klinik erfolgt strukturiert, beispielsweise nach dem ISBAR-Schema. Dabei werden Situation, Hintergrund, klinisches Assessment (ABCDE plus neurologischer Status), durchgeführte Maßnahmen sowie Empfehlungen oder offene Fragen übermittelt. Besonders wichtig sind objektive Messwerte und eine präzise Zeitachse der Ereignisse.
Zusammenfassend besteht die präklinische Kernaufgabe bei toxisch bedingten neurologischen Notfällen darin, ein mögliches Intoxikationsmuster zu erkennen, sekundäre Schäden zu verhindern und relevante Informationen für die Klinik zu sichern. Durch strukturierte Stabilisierung, konsequenten Eigenschutz und eine klare Dokumentation wird die Grundlage für eine zielgerichtete toxikologische Therapie in der Klinik geschaffen.

Für die standardisierte neurologische Einschätzung wird in der Ausbildung die modifizierte Glasgow Coma Scale (GCS) für Hunde vermittelt. Sie basiert auf drei zentralen Beobachtungsbereichen: (1) Bewusstseinslage beziehungsweise Verhalten, (2) motorische Reaktion sowie (3) Hirnstammreflexe, insbesondere Pupillen- und Okulocephalus-Reflexe. Ziel der Skala ist nicht primär eine exakte neurologische Diagnose, sondern eine reproduzierbare Einschätzung des neurologischen Status. Der größte Vorteil liegt dabei weniger im absoluten Zahlenwert als in der Verlaufsbeobachtung.
Eine Veränderung um wenige Punkte kann bereits ein frühes Warnsignal für eine neurologische Verschlechterung sein. Sinkende Werte können beispielsweise auf steigenden intrakraniellen Druck, intrakranielle Blutungen oder sekundäre Hypoxie hinweisen. Deshalb wird die GCS präklinisch nicht einmalig erhoben, sondern in regelmäßigen Abständen wiederholt. In der Ausbildung wird ein klar strukturierter Ablauf trainiert, der innerhalb weniger Minuten durchgeführt werden kann und bei jeder Re-Evaluation erneut angewendet wird.
Didaktisch wird dabei besonders betont, dass Bewertungsskalen das klinische Denken nicht ersetzen. Die GCS dient als strukturierte Beobachtungshilfe, während das ABCDE-Schema weiterhin die grundlegende Entscheidungsstruktur bildet. Zunächst müssen Atemweg, Atmung und Kreislauf stabilisiert werden. Erst danach wird die neurologische Bewertung sinnvoll interpretiert. Andernfalls besteht die Gefahr, dass neurologische Symptome durch Hypoxie oder Kreislaufschock verfälscht erscheinen.
Ein weiterer wichtiger Ausbildungsaspekt ist die Vermeidung von Artefakten bei der Bewertung. Verschiedene Faktoren können die neurologische Reaktion eines Patienten beeinflussen. Sedativa oder Analgetika können motorische Reaktionen vermindern, während Schmerzen oder extreme Angst zu überschießenden Reaktionen führen können. Deshalb werden jede Medikamentengabe sowie der genaue Zeitpunkt der Applikation dokumentiert. Diese Informationen sind für die spätere Interpretation der neurologischen Befunde entscheidend.
In der Übergabe an die Klinik wird die GCS als gemeinsame Sprache genutzt. Klinische Teams können anhand eines dokumentierten Scores schneller einschätzen, wie kritisch ein Patient ist und welches Monitoring oder welche diagnostischen Maßnahmen erforderlich sein könnten. Besonders wichtig ist hierbei die Darstellung des Trends. Eine Abnahme des Scores während des Transports signalisiert eine mögliche neurologische Verschlechterung und kann unmittelbare therapeutische Konsequenzen nach sich ziehen.
Zusätzlich zur GCS wird die Pupillenbeurteilung als eigenständige Red-Flag-Untersuchung trainiert. Veränderungen der Pupillengröße oder der Lichtreaktion können Hinweise auf fokale neurologische Läsionen oder einen steigenden intrakraniellen Druck liefern. Anisokorie, fehlende Lichtreaktionen oder rasche Veränderungen der Pupillenreaktion gelten daher als besonders kritische Zeichen und müssen in der Übergabe ausdrücklich erwähnt werden.
Ein typisches Fallbeispiel beschreibt einen Hund mit Schädel-Hirn-Trauma. Initial wird ein GCS-Wert von 12 erhoben. Während der präklinischen Versorgung sinkt der Score innerhalb von zehn Minuten auf 9, gleichzeitig zeigt sich eine deutliche Pupillendifferenz. Dieses Muster weist auf eine mögliche neurologische Verschlechterung hin. Das präklinische Lernziel besteht darin, diesen Trend zu erkennen, die Transportpriorität zu erhöhen und alle Maßnahmen auf die Vermeidung sekundärer Schäden auszurichten.
Wie bei allen neurologischen Notfällen liegt der präklinische Schwerpunkt nicht auf der endgültigen neurologischen Diagnose. Entscheidend ist die Verhinderung sekundärer Schäden. Hypoxie, Hypotonie, Hyperthermie, Hypoglykämie sowie anhaltende Krampfaktivität können das neurologische Outcome erheblich verschlechtern. Deshalb bleibt das ABCDE-Schema die zentrale Leitlinie der präklinischen Versorgung.
Neurologische Befunde werden erst interpretiert, wenn Atemweg, Atmung und Kreislauf ausreichend stabil sind. Die Ausbildung betont zudem den Unterschied zwischen Bewegung und Bewusstsein. Ein Tier kann während eines Krampfanfalls intensive motorische Aktivität zeigen und dennoch nicht ansprechbar sein. Daher müssen neurologische Beobachtungen immer im Gesamtzusammenhang bewertet werden.
Eine kontinuierliche Re-Evaluation im Minutenraster ist Pflicht. Bei neurologischen Notfällen verändern sich Pupillenreaktion, Atemmuster, Motorik, Schmerzreaktion und Bewusstseinslage häufig rasch. Diese Trends liefern wichtige Hinweise auf eine Verbesserung oder Verschlechterung des neurologischen Zustands.
Auch der Eigenschutz des Teams spielt eine Rolle. Neurologisch beeinträchtigte Patienten können unkontrollierte Bewegungen ausführen oder plötzlich aufspringen. Besonders in postiktalen Phasen sind Biss- und Kratzverletzungen möglich. Eine klare Rollenverteilung im Team sowie eine ruhige und strukturierte Arbeitsweise reduzieren diese Risiken.
Die Kommunikation mit Tierhalterinnen und Tierhaltern wird ebenfalls trainiert. Kurze und klare Anweisungen helfen, Stress zu reduzieren und eine sichere Umgebung zu schaffen. Gleichzeitig wird erklärt, warum eine schnelle klinische Versorgung notwendig ist und welche Maßnahmen bereits durchgeführt werden.
Die Übergabe an die Klinik erfolgt strukturiert, beispielsweise nach dem ISBAR-Schema. Dabei werden Situation, Hintergrund, Assessment (ABCDE plus neurologischer Status), bereits durchgeführte Maßnahmen sowie Empfehlungen oder offene Fragen übermittelt. Besonders wichtig sind objektive Messwerte und eine klare Zeitachse der Ereignisse.
Zusammenfassend ermöglicht die modifizierte Glasgow Coma Scale eine strukturierte neurologische Einschätzung im präklinischen Einsatz. Ihr größter Wert liegt in der Verlaufsbeobachtung. Eine früh erkannte Verschlechterung des Scores kann entscheidend dazu beitragen, die Transportpriorität anzupassen und therapeutische Maßnahmen rechtzeitig einzuleiten.
Single-Choice: pro Frage eine richtige Antwort. Bestehensgrenze: 70%. (Fragen und Antwortreihenfolge wechseln.)
Ziel: Status epilepticus – Schutz/Abschirmung → ABCDE/Monitoring → Übergabe mit Zeitachse und Expositionsdaten.